Difteria
La difteria (del griego διφθέρα, diphthéra "membrana", llamada antiguamente garrotillo y algunas veces cuero)[1] es una enfermedad infecciosa aguda epidémica, ocasionada por la exotoxina proteica producida por Corynebacterium diphtheriae (bacilo de Klebs-Löffler). Se caracteriza por la aparición de falsas membranas (pseudomembranas) firmemente adheridas, de exudado fibrinoso, que se forman principalmente en las superficies mucosas de las vías respiratorias y digestivas superiores. Suele afectar a las amígdalas, garganta, nariz, miocardio, fibras nerviosas o piel.[2]
| Difteria | ||
|---|---|---|
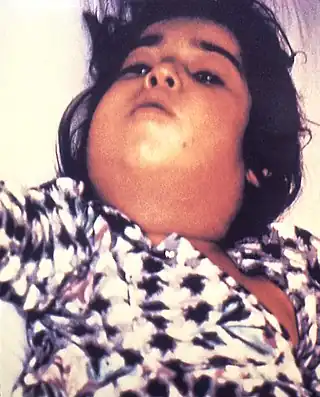 La difteria causa un característico engrosamiento del cuello, a veces referido como “cuello de toro”. | ||
| Especialidad | infectología | |
| Síntomas | Dolor de garganta, fiebre, tos perruna | |
| Complicaciones | Miocarditis, Neuropatía periférica , Proteinuria | |
| Causas | Corynebacterium diphtheriae (propagación por contacto directo y por el aire ) | |
| Diagnóstico | Examen de garganta, cultivo | |
Infección
Ataca sobre todo a los niños menores de 5 años y causa peor efecto a niños de 6 años.[3]
Esta enfermedad infecciosa provoca, entre otros síntomas, ardor en la garganta al pasar la comida, dificultad al respirar o estados de choque inminente (piel fría, inquietud, fiebre, exudado mucoso grisáceo). Puede ser mortal.[4]
Transmisión
Se transmite a otros por medio del contacto directo por estornudos, garganta, piel, ojos o cualquier otro tipo de secreción de las personas infectadas.[5]
Síntomas
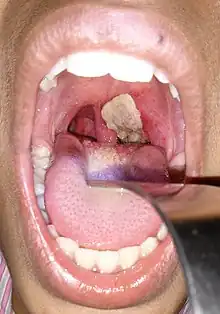
Existen dos cuadros clásicos de difteria: uno en la nariz y la garganta y otro en la piel. Los síntomas principales son el dolor de garganta, un aumento leve de la temperatura corporal y ganglios linfáticos (nódulos linfáticos) inflamados en el cuello. Además, se puede formar una membrana en la garganta. Las lesiones de la piel pueden ser dolorosas, de aspecto hinchado y enrojecido. También se reconocen con menor frecuencia cuadros iniciales de infección cutánea, vaginal, de conjuntivas oculares u oídos. Los síntomas suelen aparecer a los 3 a 9 días. Si no aparecen antes o después, se debe acudir a un hospital entre 24 a 48 horas después del contagio.[4][6][7]
Periodo de transmisibilidad
Las personas no tratadas infectadas con difteria suelen ser contagiosas durante las primeras dos semanas, y menos frecuentemente más allá de cuatro. Si son tratadas con los antibióticos apropiados, el periodo de contagio puede limitarse a menos de cinco días. El recuperarse de la difteria no siempre produce inmunidad duradera.[7]
Vacunación
El toxoide de la difteria usualmente se combina con el del tétanos (Clostridium tetani) y el de la tos ferina (Bordetella pertussis) en una sola vacuna triple conocida como DTP.[8]
Vacunación en Argentina
En Argentina se aplican cuatro vacunas en el calendario oficial contra la difteria, la vacuna quíntuple (o pentavalente), en los menores de 18 meses, la vacuna tripe bacteriana celular a los 5 años, la vacuna triple bacteriana acelular a los 11 años, en embarazadas y personal de salud y la vacuna doble bacteriana (DTP) a partir de los 15 o 16 años con un refuerzo cada 10 años en adultos.[9]
Vacunación en España
Según el calendario vacunal vigente en España, salvo la herida que precise una dosis extra de gamma globulina, la pauta de vacunación para inmunización frente a difteria/tétanos es de cinco dosis en total, frente a la antigua que decía que había que poner una dosis de refuerzo cada diez años tras la primera vacunación.[10]
Prevención
La forma más efectiva de control es la de mantener el más alto nivel de vacunación en la comunidad.[11] Otros métodos de control incluyen el pronto tratamiento de casos y mantener un programa de vigilancia epidemiológica. Cualquiera que tenga contacto con una persona con difteria, deberá ser examinada en busca de la enfermedad, tratada con antibióticos y, posiblemente, tenga la enfermedad. También se puede prevenir cuando la persona infectada se cubre la boca con un pañuelo desechable cuando va a toser y se lava las manos después de toser. Esta enfermedad es muy contagiosa, por lo que es recomendable vacunarse.[12]
En España y en muchos otros países, la difteria está en la lista de enfermedades de declaración obligatoria.[13]
Tratamiento
El tratamiento curativo incluye sobre todo la sueroterapia antitoxina.[14] La antitoxina diftérica es de origen equino, y antes de su administración se debe proceder a un test cutáneo (o en la conjuntiva) para excluir una posible hipersensibilidad. Los antibióticos desempeñan un papel accesorio en el tratamiento. Su utilidad principal es acelerar la desaparición del germen en los individuos curados que siguen siendo portadores.[5]
Véase también
Referencias
- Llamada así porque durante los primeros días de infección respiratoria (normalmente en la faringe) se crea un denso coágulo necrótico de organismos, células epiteliales, fibrina, leucocitosis y eritrocitos que se convierte en una pseudomembrana adherente gris-marrón con aspecto de cuero (Nelson, 18ª Edición, página 1154).
- «Información general | Vacunas / Asociación Española de Vacunología». Consultado el 24 de febrero de 2023.
- «Difteria (para Padres) - Nemours KidsHealth». kidshealth.org. Consultado el 24 de febrero de 2023.
- Mañón, Dalva (9 de abril de 2021). «Difteria, enfermedad infecciosa aguda epidémica que se puede prevenir». Consultado el 24 de febrero de 2023.
- «Difteria». www.fesemi.org. Consultado el 24 de febrero de 2023.
- «Difteria - Síntomas y causas - Mayo Clinic». www.mayoclinic.org. Consultado el 24 de febrero de 2023.
- Sanitas. «¿Qué es la difteria? Síntomas y tratamiento». Sanitas. Consultado el 24 de febrero de 2023.
- «Difteria, Tétanos, Tos Ferina (DTP)».
- «Calendario Nacional de Vacunación». Argentina.gob.ar. 20 de febrero de 2017. Consultado el 29 de enero de 2021.
- «Calendario común de vacunación infantil año 2015». Consejo Interterritorial del Sistema Nacional de Salud. 2015. Archivado desde el original el 7 de febrero de 2016. Consultado el 28 de agosto de 2021.
- McMillan, Mark; Clarke, Michelle; Parrella, Adriana; Fell, Deshayne B.; Amirthalingam, Gayatri; Marshall, Helen S. (2017-03). «Safety of Tetanus, Diphtheria, and Pertussis Vaccination During Pregnancy: A Systematic Review». Obstetrics & Gynecology (en inglés estadounidense) 129 (3): 560-573. ISSN 0029-7844. doi:10.1097/AOG.0000000000001888. Consultado el 12 de abril de 2022.
- «Protocolo de vigilancia de la Difteria».
- Centro Nacional de Epidemiología. Instituto de Salud Carlos III. Red Nacional de Vigilancia Epidemiológica. Protocolos de enfermedades de declaración obligatoria. Madrid, 2013. http://www.isciii.es/ISCIII/es/contenidos/fd-servicios-cientifico-tecnicos/fd-vigilancias-alertas/PROTOCOLOS_RENAVE.pdf Archivado el 23 de noviembre de 2015 en Wayback Machine.
- Christian Debry Michel Mondain Émile Reyt, Collège français d'ORL et de chirurgie cervico-faciale, Elsevier Masson, 2011, isbn 9782294711169, http://books.google.fr/books?id=jlJQpgKowHQC&lpg=PA32&dq=serotherapie%20antidipht%C3%A9rique&hl=fr&pg=PA32#v=onepage&q=serotherapie%20antidipht%C3%A9rique&f=false Archivado el 24 de febrero de 2014 en Wayback Machine., consultado el 4 de abril 2013
Enlaces externos
 Wikimedia Commons alberga una galería multimedia sobre Difteria.
Wikimedia Commons alberga una galería multimedia sobre Difteria.- https://web.archive.org/web/20070916000632/http://www.salud.bioetica.org/difteria.htm
- OMS: Difteria
- Vacuna contra la difteria. Documento de posición de la OMS
- Comunicado de la Asociación Española de Pediatría sobre caso de difteria en España en 2015
- Difteria, la enfermedad que se previene vacunando
- Agència de Salut Pública de Barcelona: Difteria. Documento informativo
- En Epistemoikos hay más información sobre Difteria.