Articulación temporomandibular
La articulación temporomandibular (también llamada complejo articular craneomandibular) (ATM) es la articulación sinovial tipo bicondílea que existe entre el hueso temporal y la mandíbula. En realidad se trata de dos articulaciones, una a cada lado de la cabeza, que funcionan sincronizadamente. Es la única articulación móvil que hay en la cabeza, junto con la cabeza del atlantooccipital.
| Articulación temporomandibular | ||
|---|---|---|
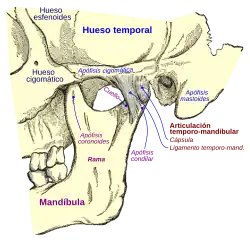 Vista lateral de la articulación temporomandibular en primer plano. | ||
| Nombre y clasificación | ||
| Latín | [TA]: articulatio temporomandibularis | |
| TA | A03.1.07.001 | |
| Información anatómica | ||
| Región | cráneo | |
|
| ||
Generalidades
La articulación temporomandibular está compuesta por un conjunto de estructuras anatómicas que, con la ayuda de grupos musculares específicos, permite a la mandíbula ejecutar variados movimientos aplicados a la función masticatoria (apertura y cierre, protrusión, retrusión, lateralidad). El Diccionario de términos médicos la describe como una «articulación bicondílea entre la fosa mandibular y el tubérculo articular del hueso temporal por arriba y el cóndilo de la mandíbula por abajo, estabilizada por un disco articular, que permite movimientos de descenso y elevación así como desplazamientos anteriores, posteriores y laterales de la mandíbula».[1]
Existe, además, una dentaria entre las piezas de los dos maxilares que mantiene una relación de interdependencia con la ATM: cualquier trastorno funcional o patológico de localización en cualquiera de ellas será capaz de alterar la integridad de sus respectivos elementos constitutivos. (A veces se habla de articulación temporomandibulodentaria).
La ATM está formada por el cóndilo de la mandíbula con las fosas mandibulares de la porción petrosa del temporal. Entre ellos existe una almohadilla fibrosa: disco articular. Por encima y por debajo de este disco existen pequeños compartimientos en forma de saco, denominados cavidades sinoviales.
Toda la ATM está rodeada de una cápsula articular fibrosa. La cara lateral de esta cápsula es más gruesa y se llama ligamento temporomandibular, evitando que el cóndilo se desplace demasiado hacia abajo y hacia atrás, además de proporcionar resistencia al movimiento lateral. Es una articulación bicondílea.
Los cóndilos temporal y mandibular son los únicos elementos activos participantes en la dinámica articular, por lo que se considera a esta articulación una diartrosis doble condílea (se llama bicondílea cuando los dos cóndilos están en el mismo sector, enfrentados a dos cavidades para articularse).
Componentes
Superficies articulares
Parte de la fosa mandibular y el tubérculo de cada uno de los huesos temporales y la apófisis condilar de la mandíbula, representadas por el cóndilo de la mandíbula y por la cavidad glenoidea y el cóndilo del temporal.
- Cóndilo mandibular: Eminencia elipsoidea situada en el borde superior de la rama ascendente de la mandíbula, a la que está unida por un segmento llamado cuello del cóndilo. La superficie articular tiene dos vertientes: Una anterior, convexa, que mira arriba y adelante y otra posterior, plana y vertical.
- El tubérculo articular y la fosa mandibular representan las superficies articulares del temporal, en correspondencia con la de la mandíbula. La cavidad glenoidea se encuentra dividida en dos zonas, separadas por la cisura de Glasser: Una zona anterior, articular, y una zona posterior que corresponde a la pared anterior de la región timpánica del temporal (no articular). En la parte más profunda de la cavidad glenoidea la pared es muy fina siendo esa una zona con alta vulnerabilidad a fracturas. Ambas superficies articulares están cubiertas por tejido fibroso que resiste los roces. Está ausente en la parte más profunda. Amortigua las presiones y las distribuye sobre las superficies articulares.
Disco interarticular
Entre ambas superficies articulares se emerge en la cara superior un disco articular entre el cóndilo de la mandíbula y la fosa mandibular. En la periferia se confunde con el sistema ligamentoso y la cápsula articular.
Esto divide a la ATM en dos cavidades: una superior o supradiscal y otra inferior o infradiscal. El disco presenta dos caras: una anterosuperior, que es cóncava en su parte más inferior para adaptarse al cóndilo temporal, y convexa en la parte más superior, que se adapta a la cavidad glenoidea; otra posteroinferior, cóncava, que cubre al cóndilo mandibular. El borde posterior del menisco es más grueso que el anterior y se divide en dos láminas elásticas, ligeramente distensibles: una se dirige hacia el hueso temporal (freno meniscal superior) y la otra al cóndilo mandibular (freno meniscal inferior). Las dos extremidades laterales (interna y externa) se doblan ligeramente hacia abajo y se fijan por medio de delgados fascículos fibrosos a ambos polos del cóndilo mandibular, lo que explica que el menisco acompañe a la mandíbula en sus desplazamientos. Se puede afirmar que menisco y cóndilo mandibular forman una unidad anatómica y funcional.
El disco es mal llamado menisco, pues un menisco tiene forma de semiluna cuneiforme, por uno de sus extremos se une a la articulación, mientras que su otro extremo no presenta inserción, de manera que no divide realmente a la articulación en dos compartimientos, como sí lo hace en cambio el disco. Además, el menisco está formado por tejido cartilaginoso hialino; el disco es una estructura fibrosa, formado por fibras colágenas, no por cartílago hialino.
Sistema ligamentoso
- Cápsula articular: Revestimiento fibroso y laxo alrededor de toda la articulación. Permite una gran amplitud de movimientos. Se inserta en las superficies óseas de la vecindad. Está formada por dos planos de haces de fibras verticales: Uno superficial, de fibras largas y gruesas, desde la base del cráneo al cuello de la mandíbula. Otro profundo, de fibras cortas, que van del temporal al menisco, y del menisco al cóndilo mandibular. La cápsula articular es delgada en casi toda su extensión, sobre todo en la parte anterior, donde se insertan algunos fascículos de los pterigoideos externos. En zonas donde las fuerzas de tracción son mayores se engruesa para formar los ligamentos de refuerzo. En la parte posterior de la ATM, a los haces fibrosos de la cápsula se añaden unos haces elásticos que nacen cerca de la cisura de Glasser y se insertan en la parte posterior del menisco (haces retroarticulares). Estos haces facilitan el desplazamiento del menisco, pero también limitan su recorrido y el del cóndilo en los movimientos de descenso y los dirigen hacia atrás cuando la mandíbula está en reposo. Se les conoce también como “frenos meniscales.
- Ligamentos de refuerzo: Tienen una función pasiva; solo limitan los movimientos. Son intrínsecos a la cápsula (son engrosamientos de la misma):
- Ligamento lateral externo: Es el principal medio de unión de la ATM, reforzándola por fuera.
- Ligamento lateral interno: Ocupa el lado interno de la cápsula. Es más delgado que el externo.
- Ligamento anterior y
- Ligamento posterior: Estos son simples engrosamientos mal delimitados.
- Ligamentos accesorios: No son exactamente elementos integrantes de la ATM, pero sí contribuyen a limitar sus movimientos extremos. Son el esfenomandibular, el estilomandibular, y el pterigomandibular.
Sinoviales
Son membranas de tejido conectivo laxo que tapizan la cápsula articular por su superficie interior. Es la parte más ricamente vascularizada de la articulación. Segrega el líquido sinovial: líquido viscoso que lubrica la articulación. Son dos: La membrana sinovial superior y la membrana sinovial inferior.
Irrigación sanguínea
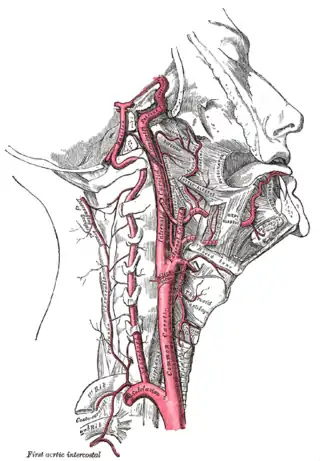
Las arterias de la ATM proceden de varios orígenes:
- Arteria temporal superficial, rama de la arteria carótida externa.
- Arteria timpánica, arteria meníngea media y arteria temporal profunda media, ramas de la arteria maxilar.
- Arteria parotídea, rama de la arteria auricular posterior.
- Arteria palatina ascendente, rama de la arteria facial.
Movimientos de la ATM
El maxilar inferior puede ejecutar tres clases de movimientos:
- Movimientos de descenso y elevación.
- Movimientos de proyección hacia delante y hacia atrás.
- Movimientos de lateralidad o diducción.
Movimientos de descenso y elevación
Se efectúan alrededor de un eje transversal y un plano sagital que pasa por la parte media de la rama ascendente del maxilar inferior, un poco por encima del orificio del conducto dentario. Sobre este eje, entonces, el mentón y el cóndilo se desplazan simultáneamente en sentido inverso. En el movimiento de descenso el mentón se dirige hacia abajo y atrás, mientras el cóndilo se desliza de atrás adelante, deslizando hacia anterior la cabeza del proceso condilar y colocándose bajo la raíz transversa del arco cigomático. El recorrido del cóndilo es de aproximadamente un centímetro. El disco interarticular acompaña al cóndilo en su recorrido, debido a sus uniones ligamentosas y también a que el músculo Pterigoideo lateral se inserta en ambas estructuras. Se diferencian dos tiempos en el movimiento de descenso: En un primer tiempo tanto el cóndilo como el disco articular abandonan la fosa mandibular del hueso temporal y se dirigen hacia más anterior; en un segundo momento el disco articular se detiene y el cóndilo, continuando su movimiento, se desliza hacía posterior. El disco articular de la articulación temporomandibular (ATM) posee una posición de reposo oblicua hacia posterior desde el tubérculo articular, se horizontaliza a medida que la mandíbula se va abriendo, participando acciones de bisagra y deslizamiento cuando se está hiperextendiendo.
El movimiento de elevación se efectúa por el mismo mecanismo, pero en sentido opuesto.
Movimientos de protrusión y retrusión
Estos movimientos son bastante limitados en el ser humano, pero de gran importancia para los roedores. Se efectúan en el plano horizontal. La protrusión es un movimiento por el cual el maxilar inferior se dirige hacia delante, pero conservando el contacto con el maxilar superior. Ambos cóndilos abandonan la cavidad glenoidea y se colocan bajo la raíz transversa. El arco dentario inferior se sitúa así unos 4 o 5 milímetros por delante del arco dentario superior. La retrusión es el movimiento por el que el maxilar inferior, deslizándose en sentido inverso, vuelve al punto de partida.
Movimientos de lateralidad o diducción
Son movimientos por los cuales el mentón se inclina alternativamente a derecha e izquierda. Tiene por objeto deslizar los molares inferiores sobre los superiores y desmenuzar los alimentos por efecto de esa fricción (efecto de “muela”). El movimiento se produce cuando uno de los dos cóndilos se desplaza hacia delante colocándose bajo la raíz transversa correspondiente, mientras el otro cóndilo permanece fijo, actuando como eje de giro. Con esto el mentón se desplaza al lado contrario al del cóndilo desplazado. Estos son realizados por el temporal y contralateralmente por el pterigoideo externo y el masetero.
Síndrome de disfunción de la articulación temporomandibular. (SDATM)
Conjunto de síntomas[2] y signos principalmente sensitivos, dolor de cabeza (cefalea), y vegetativos, inestabilidad (mareos, vértigos), ocasionados por el impacto o choque de la mandíbula contra el maxilar superior durante sus movimientos funcionales quedando disminuidos o limitados. En el aparato masticatorio la articulación comprometida es la Temporomandibular; el menoscabo funcional se refiere a la masticación y fonación.
Músculos de la ATM
- músculos depresores: músculo pterigoideo externo, vientre anterior del músculo digástrico, músculo milohioideo. Accesoriamente, también el músculo genihioideo y todos los músculos infrahioideos para mantener fijado el hueso hioides;
- músculos elevadores: fibras verticales del músculo temporal, músculo masetero, músculo pterigoideo interno;
- músculos proyectores hacia adelante: los dos músculos pterigoideos externos contrayéndose simultáneamente;
- músculos proyectores hacia atrás: músculo digástrico, fibras horizontales del músculo temporal;
- músculos diductores: los músculos pterigoideos internos y, sobre todo, los externos, contrayéndose alternativamente de un solo lado.
Tratamiento de disfunciones
Principalmente desde la odontología y la fonoaudiología, debido a su relación con las alteraciones del aparato estomatognático a nivel internacional desde sus comienzos.
Varias ramas de la medicina están involucradas para derivar o hacer el diagnóstico de una patología de la ATM: los otorrinos, los neurólogos, los kinesiólogos, etcétera.
Antes de iniciar cualquier tratamiento, es muy importante el diagnóstico, y para ello se usan la resonancia magnética, la radiografía panorámica, la tomografía. En caso de necesitar tratamiento, siempre es muy importante ver a un especialista en el tema.
La luxación mandibular en articulaciones laxas es relativamente frecuente en tratamientos dentales que precisan una gran apertura bucal o en otras situaciones de apertura bucal como bostezos.[3]
Su tratamiento consiste en aplicar la maniobra de Nelaton, en la que el operador se coloca delante del paciente y, sujetando la mandíbula con ambas manos, desciende suavemente y recoloca la mandíbula en su posición. A veces se necesita un relajante muscular, como el diacepam que facilita la operación.
Véase también
Referencias
- Diccionario de términos médicos. Madrid: RANM; 2012. ISBN 978-84-9835-183-5
- «Sintomas y causas de la ATM».
- Sobre el bostezo articular (Consultado miércoles, 30 de noviembre del 2022.)
Bibliografía
- Learreta Jorge Alfonso. Atlas de imágenes sanas y patológicas de la articulación temporomandibular. Artes médicas. Año 2008. ISBN 9788536700700.
- Learreta Jorge Alfonso. Compendio sobre Diagnóstico de las Patologías de la ATM. Artes médicas. Año 2004. ISBN 8536700173 / ISBN 9788536700175.
- Learreta.J.A Durst.A Barrientos.E. Structural lesions of the TMJ in relation to Mycoplasma pneumonia infections. Cranio. The journal of craniomandibular and sleep medicine. 2014. vol. 32 n.º 4. PMID 25252764. Disponible en Pubmed: https://www.ncbi.nlm.nih.gov/pubmed/25252764.
- Bono.A.E Learreta.J.A Gonzalvo. M. Electromyographic modification of temporal and masseter muscle activity in Class III patients neurophysiologically treated with TENS. OrtodontiaSPO. 2018;51(4):442-9.
- Learreta.J.A Beas.J Bono.A.E. Aumento del espacio libre interoclusal como factor etiológico de las clases III. Revista iberoamericana de ortodoncia. Vol. 17. N.º 2. Julio-diciembre de 1998.
- Learreta.J.A Regeneration Ad Integrum of the Condyle Head in a Patient with Temporomandibular Disorders. Jornal Brasileiro de Oclusão, ATM e Dor Orofacial, v. 2, n.º 6, pp. 127-134, 2002.
- Learreta.J.A Durst.A Barrientos.E. Structural lesions of the TMJ in relation to Mycoplasma pneumonia infections. Cranio. The journal of craniomandibular and sleep medicine. 2014, vol. 32 n.º 4.
- Learreta.J.A Barrientos.E Temporomandibular Joint Method to Study the Morphology and Relationship of the Hard Structures. The journal of craniomandibular practice. Octubre de 2010, vol. 28, n.º 4. PMID 21032976. Disponible en Pubmed: https://www.ncbi.nlm.nih.gov/pubmed/21032976.
- Learreta.J.A Bono.A.E. Luxación anterior del disco articular reductible, tratamiento por medio de la posición neurofisiológica inicial. Revista de la sociedad odontológica de La Plata, ISSN 1514-9943, año XVII, n.º 34, septiembre de 2004.
- Learreta.J.A Anatomía de la articulación temporomandibular. Revista de la sociedad odontológica de La Plata. Año X, n.º 19. 1997.
- Learreta.J.A Bono.A.E Maffia.G Beas.J Identificación de las patologías articulares por medio del estudio del ciclo masticatorio (parte II) Revista SAO Ortodoncia. Vol. 68. N.º 135. Primer semestre 2004. PMID 15839580. Disponible en Pubmed: https://www.ncbi.nlm.nih.gov/pubmed/15839580.
- Wubbe.A Learreta.J.A Etiología de la sobre mordida. Revista SAO Ortodoncia. Año LXII. Vol. 62. N.º 123. Año 1998.
- Learreta J.A. Quince años con el cefalograma de Ricketts. Revista SAO. Año LIV. Vol. 54. N.º 107. Mayo de 1990.
- Learreta J.A Bono.A.E. Evaluación de las vías aéreas superiores en el diagnóstico ortodóncico. Año LVIII. Vol. 63. N.º 126. Semestre 2. Año 1999.
- Learreta.J.A Bono.A.E. Importancia de los elementos electrónicos en el diagnóstico ortodontico. Revista del Ateneo Argentino de Odontología. Vol. XL. N.º 1. Enero-abril de 2001.
- Learreta.J.A. Síndrome de Binder. Revista SAO. Vol. 79. N.º 158.
- Learreta.J.A Barrientos.E. Cefalometría tridimensional de la articulación temporomandibular en paciente pos tratamiento de patología articular sobre tomografía computarizada de haz cónico. Revista Ortodoncia SAO. Vol. 78. N.º 156-157. Julio de 2014-junio de 2015.
- Learreta.J.A Barrientos.E. Aplicación de un método cefalométrico la articulación temporomandibular en pacientes con y sin alteración en la orientación del eje del cóndilo mandibular. Revista Ortodoncia SAO. Vol. 71. N.º 143. Enero-junio de 2008. PMID 23461262. Disponible en Pubmed: https://www.ncbi.nlm.nih.gov/pubmed/23461262
- Learreta.J.A Barrientos.E Articulación temporomandibular desarrollo de un método para estudiar la morfología y relación de las estructuras duras. Revista Ortodoncia SAO. Volumen 69 n.º 140. Julio-diciembre de 2006.
- Learreta.J.A. Síndromes disfuncionales temporomandibulares. Revista de la federación argentina de sociedades de otorrinolaringología. Año 3. N.º 2. 1996.
- Learreta.J.A. Anatomía de la articulación temporomandibular. Revista mundo odontológico Lima-Perú. Año IV. N.º 19. 1996.
- Learreta J.A. Beas. J. Bono A. E. Durst A. Muscular Activity Disorders in Relation to Intentional Occlusal Interferences. The journal of craniomandibular practice. Julio de 2007, Vol. 2s, n.º 3. PMID 17696036. Disponible en Pubmed: https://www.ncbi.nlm.nih.gov/pubmed/17696036.
- Learreta J.A. Bono A. E. Durst A. HLA Analysis in Patients with Degenerative Diseases of the Temporomandibular Joint. THE JOURNAL OF CRANIOMANDIBULAR PRACTICE. JANUARY 2011, vol. 29, n.º 1. PMID 21370767. Disponible en Pubmed: https://www.ncbi.nlm.nih.gov/pubmed/21370767.
- Learreta J.A. Moses A. Cephalometric variation in patients with and without intraoral neuromuscular repositioning appliance. Journal of General Orhodontics. Vol. 10. N.º 2. Verano de 1999.
- Learreta J.A. Bono A.E. Importancia da desprogramacao eletronica da mandibula no diagnostico ortodontico. Parte II. Jornal brasileiro de ortodontia ortopedia facial. Año 4. N.º 21. 1999.
- Learreta J.A. Bono A.E. Importancia da desprogramacao eletronica da mandibula no diagnostico ortodontico. Parte I. Jornal brasileiro de ortodontia ortopedia facial. Año 3. N.º 18. Noviembre-diciembre/1. 1998.
- Learreta J.A. Bono A.E. Efectividad de las medidas de McNamara para determinar la insuficiencia de crecimiento del maxilar superior. Revista iberoamericana de ortodoncia. Vol. 19. N.º 1. Enero-junio de 2000.
- Matos M.F. Durst A. Matos J.L.F. Learreta J.A. Electromyographic Evaluation of the ‘Vertical’ Dimension: the Learreta TMJ Decompression Test. The journal of craniomandibular practice. Octubre de 2011, vol. 29. n.º 4. PMID 22128664. Disponible en Pubmed: https://www.ncbi.nlm.nih.gov/pubmed/22128664.
- Learreta J.A. Matos F. Matos M. Durst A. Current Diagnosis of Temporomandibular Pathologies. The journal of craniomandibular practice. Abril de 2009, vol. 27. n.º 2. PMID 19455924. Disponible en Pubmed: https://www.ncbi.nlm.nih.gov/pubmed/19455924.
- Catunda I.S. Vasconcelos B.C.E. Vinicius M. Corrêa M. Matos M.F. Nogueira E.F.C. Learreta J.A. Non-invasive joint decompression: An important factor in the regeneration of the bone marrow and disc recapture in temporomandibular arthropathies. Med Oral Patol Oral Cir Bucal. 2018 Sep 1;23(5):e506-e510.
- Estructura del cuerpo humano Sobotta. Posel P. y Schulte, E. Ed. Marbán (2000). ISBN 84-7101-294-4.
- Anatomía del aparato locomotor. Tomo III (Cabeza y Tronco). Michel Dufour. Ed. Masson (2004). ISBN 84-458-1282-3.
- Atlas de Anatomía Humana Sobotta. Vol. I. Ferner, H. y Staubesand, J. Ed. Médica Panamericana (1982). ISBN 84-85320-25-5.
- Anatomía Humana. Testut, L. y Latarjet, A. Salvat Editores (1986). ISBN 84-345-1144-4.
- Henri Rouviere, Andre Delmas. Anatomía humana descriptiva. Topográfica y funcional de cabeza y cuello.
Enlaces externos
- https://www.ncbi.nlm.nih.gov/pubmed/29964250
- https://www.ncbi.nlm.nih.gov/pubmed/25252764
- https://www.ncbi.nlm.nih.gov/pubmed/24660644
- https://www.ncbi.nlm.nih.gov/pubmed/23461262
- https://www.ncbi.nlm.nih.gov/pubmed/22128664
- https://www.ncbi.nlm.nih.gov/pubmed/21370767
- https://www.ncbi.nlm.nih.gov/pubmed/21032976
- https://www.ncbi.nlm.nih.gov/pubmed/19455924
- https://www.ncbi.nlm.nih.gov/pubmed/17696036
- https://www.ncbi.nlm.nih.gov/pubmed/16541847
- https://www.ncbi.nlm.nih.gov/pubmed/15839580