Síndrome de Cushing
El síndrome de Cushing, también conocido como hipercortisolismo, es una entidad clínica producida por la exposición prolongada a glucocorticoides. Puede tener diferentes causas y la más frecuente es la provocada por administración exógena de glucocorticoides. De acuerdo con su mecanismo de producción, el síndrome de Cushing endógeno puede clasificarse como ACTH-dependiente (Hormona adrenocorticotropa) o ACTH-independiente;[1] el nombre de la enfermedad de Cushing se reserva para la secreción hipofisaria autónoma de ACTH, y el de síndrome de Cushing, para el resto de las causas.[2] La más común, que afecta a un 60 o 70 % de los pacientes, es un adenoma en la hipófisis. Otras causas del síndrome de Cushing son los tumores o anomalías en las glándulas suprarrenales, el uso crónico de glucocorticoides o la producción excesiva de ACTH causada por un adenoma de hipófisis. La ACTH es la hormona, producida por la hipófisis, que estimula las glándulas suprarrenales para que produzcan cortisol. Este trastorno fue descrito por el médico neurocirujano estadounidense Harvey Cushing, quien lo reportó en 1932.[3]
| Síndrome de Cushing | ||
|---|---|---|
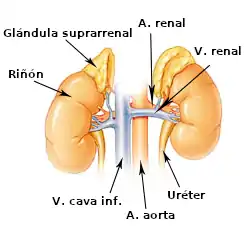 Localización anatómica de la glándula suprarrenal. | ||
| Especialidad | endocrinología | |
| Síntomas | Presión arterial alta , obesidad abdominal con brazos y piernas delgados, estrías rojizas , cara roja y redonda , bulto de grasa entre los hombros , músculos débiles , acné , piel frágil | |
| Causas | Exposición prolongada a glucocorticoides como el cortisol | |
| Pronóstico | Generalmente bueno con tratamiento | |
| Sinónimos | ||
| Hipercortisolismo | ||
Epidemiología
El síndrome de Cushing de naturaleza endógena es una enfermedad con una prevalencia muy baja:[4] se dan menos de 35-40 casos por millón de habitantes. El área de la medicina especializada en el estudio y tratamiento de esta disfunción es la endocrinología. Su prevalencia más alta se encuentra entre los 15 y 60 años y afecta principalmente a mujeres (8 a 1 es la relación mujer:hombre). Es preciso pensar que, si bien el síndrome de Cushing es poco frecuente, gran número de sus manifestaciones que constituyen los primeros motivos de consulta tienen alta prevalencia en la población. Entre ellos merecen citarse la obesidad (hasta 30% en las mujeres), la hipertensión arterial (20-25%), la diabetes (4-5%), la osteoporosis (15% en posmenopáusicas), los trastornos del ciclo menstrual (20-25%) y la depresión.[2]
Cuadro clínico
Este síndrome presenta un cuadro clínico resultante del exceso crónico de cortisol circulante. Los pacientes pueden presentar uno o varios de estos síntomas:
- Obesidad central con abdomen protuberante y extremidades delgadas
- Cara de luna llena (redonda y roja)
- Hipertensión arterial (entre los mecanismos causantes de la hipertensión en estos pacientes está la retención de sodio que producen los corticoides)
- Dolores de espalda y de cabeza
- Acné
- Hirsutismo (exceso de vello)
- Disfunción eréctil
- Amenorrea (ausencia de la menstruación)
- Sed
- Aumento de la micción (orina)
- Joroba/Giba de búfalo (una acumulación de grasa entre los hombros)
- Aumento de peso involuntario
- Debilidad muscular (especialmente en la cintura pelviana, que dificulta el poder levantarse de una silla sin ayuda)
- Estrías rojo-vinosas
- Hematomas frecuentes por fragilidad capilar
- Diabetes
- Fatigabilidad fácil
- Falta de libido
- Irritabilidad
- Baja autoestima
- Depresión
- Ansiedad
- cuadros depresivos
- incontinencia alimentaria
- Psicosis
La clínica del síndrome de Cushing puede ser mínima en casos de secreción ectópica de ACTH o CRH, cuando predomina la pérdida de peso, gran fatigabilidad y debilidad muscular e hiperpigmentación de piel y mucosas.
En un 50% de los pacientes con el síndrome de Cushing aparecen trastornos mentales. Las manifestaciones más frecuentes son la depresión y el insomnio. La gravedad de los síntomas depresivos no se relaciona de una forma directa con las concentraciones plasmáticas de cortisol. Los factores más decisivos en la aparición de dicho trastorno depresivo serían la personalidad premórbida y los acontecimientos vitales estresantes.[5] Otras manifestaciones mentales son las alucinaciones, los síntomas paranoides (sobre todo en casos de enfermedad física grave), la fatiga, la irritabilidad, el descenso de la libido, la pérdida de memoria, la disminución de la capacidad de concentración, ansiedad y labilidad emocional.[5]
Clasificación
Se clasifican en endógenos y exógenos. Los endógenos son:
- ACTH-dependiente:
- - Adenoma hipofisario (llamado enfermedad de Cushing)
- - Tumor no hipofisario (ectópico) secretor de ACTH (en el pulmón, páncreas, ovario, etc.).
- ACTH-Independiente:
- - Tumor suprarrenal (adenoma o carcinoma)
- - Hiperplasia nodular suprarrenal
- - Iatrogénica: por administración de dosis suprafisiológicas de glucocorticoides.
. Los exógenos son por administración de glucocorticoides.
Diagnóstico
Se mide la concentración en sangre, en orina de 24 horas o en saliva de cortisol para confirmar su hipersecreción. Además, hay que demostrar que el cortisol no frena tras administrar pequeñas dosis de dexametasona (un corticoide sintético que inhibe, en condiciones normales, la secreción CRH-ACTH). El nivel de ACTH permite distinguir si la causa es dependiente o no de ACTH:[6]
- ACTH normal o elevada (en comparación con los valores de referencia normales de cada laboratorio): síndrome de Cushing ACTH-dependiente.
- ACTH baja (en comparación con los valores de referencia normales de cada laboratorio): síndrome de Cushing ACTH-independiente.
Diferentes pruebas radiofisiológicas (RMN de la hipófisis, TAC o RMN de suprarenales y, a veces, de tórax) permiten identificar adenomas u otros tumores.
Tratamiento
El tratamiento depende de la causa del síndrome. Si es debido a la toma de corticoides, se recomendará su supresión si la causa que los indicó como tratamiento lo permite. Si es debido a un adenoma de hipófisis, el tratamiento consistirá en su extirpación neuroquirúrgica por un equipo experimentado. Si la causa es un tumor suprarrenal, este se extirpará, bien por laparoscopia o por lumbotomía. En todos los casos es conveniente normalizar el cortisol antes de la cirugía mediante tratamiento médico (por ejemplo, con metopirona, ketoconazol (antifúngico), inhibidores reversibles de la síntesis adrenal de cortisol). Tras la cirugía suele estar frenada la propia producción de cortisol, por lo que debe hacerse tratamiento sustitutivo con pequeñas dosis de cortisona hasta que se recupere la producción de cortisol. En el carcinoma suprarrenal se puede utilizar el mitotano, que destruye las células suprarrenales. La duración de los síntomas de síndrome de Cushing exógeno (por toma de corticoides) será de 2 a 18 meses, según la cantidad de corticoides que hayan sido ingeridos.
Pronóstico
El pronóstico de la enfermedad es bueno si se normaliza el cortisol, aunque es frecuente que los pacientes presenten cierta obesidad y más osteoporosis y tendencia a la depresión que la población normal. Hay que tener en cuenta que a veces la recuperación es lenta y los síntomas pueden ser molestos, pudiendo quedar la calidad de vida afectada principalmente en las primeras fases de la enfermedad. En caso de carcinoma suprarrenal, si está en una fase inicial la cirugía puede ser curativa, aunque si el tumor está avanzado el pronóstico es negativo.
Referencias
- Sánchez, Luis Felipe Pallardo; Azpiroz, Mónica Marazuela; Morante, Tomás Lucas; Loscos, Adela Rovira (21 de diciembre de 2009). Endocrinología clínica. Ediciones Díaz de Santos. ISBN 978-84-7978-930-5. Consultado el 3 de diciembre de 2021.
- Argente; Alvarez (2006). «Parte IX: Sistema endocrino y metabolismo. Capitulo 59-9: Síndrome de Cushing». Semiología Médica. Medica Panamericana.
- «Harvey Williams Cushing». www.whonamedit.com. Consultado el 3 de diciembre de 2021.
- Lahera Vargas, Marcos; da Costa, César Varela (1 de enero de 2009). «Prevalencia, etiología y cuadro clínico del síndrome de Cushing». Endocrinología y Nutrición 56 (1): 32-39. ISSN 1575-0922. doi:10.1016/S1575-0922(09)70191-3. Consultado el 3 de diciembre de 2021.
- VALERA BESTARD, B.; SORIA DORADO, M. A.; PIEDROLA MAROTO, G. y HIDALGO TENORIO, M. C.. Manifestaciones psiquiátricas secundarias a las principales enfermedades endocrinológicas (en español). An. Med. Interna (Madrid) [online]. 2003, vol.20, n.4 [citado 2010-05-04], pp. 50-56. ISSN 0212-7199. doi: 10.4321/S0212-71992003000400011.
- Guía Clínica, Fisterra.com
- Gotch PM. Cushing’s Syndrome From the Patient’s Perspective. Endocrinology and Metabolism Clinics of North América 1994 23 607-617.
- 3242 Diseases Database
- Cushing HW. The basophil adenomas of the pituitary body and their clinical manifestations (pituitary basophilism). Bull Johns Hopkins Hosp 1932;50:137-195.
- Nelson DH, Meakin JW, Thorn GW. ACTH-producing tumors following adrenalectomy for Cushing's syndrome. Ann Intern Med 1960;52:560–569. PMID 14426442.
- Raff H, webon Findling JW. A physiologic approach to diagnosis of the Cushing syndrome. Ann Intern Med 2003;138:980-91. PMID 12809455. Texto en formato pdf del Ann Intern Med
- Lindsey JR, et al. Long-Term Impaired Quality of Life in Cushing’s Syndrome despite Initial Improvement after Surgical Remission. Journal of Clinical Endocrinology and Metabolism 2006 91 447-453.
- van Aken MO, et al. Quality of Life in Patients After Long-term Biochemical Cure of Cushing’s Disease. Journal of Clinical Endocrinology and Metabolism 2005 90 3279-3286.
Enlaces externos
- Síndrome de Cushing: http://sindrome-de.com/cushing/
- Folleto sobre síndrome de Cushing, producido por la Pituitary Society: https://web.archive.org/web/20120409071322/http://www.pituitarysociety.org/public/specific/cushing/cushingsES.pdf
- Enfermedad de Cushing (en inglés): https://web.archive.org/web/20071016043638/http://www.pituitary.org.uk/content/view/40/
- Registro Europeo de Síndrome de Cushing (en inglés, con documentación sobre la enfermedad en castellano): https://www.ercusyn.eu/
- Información para Médicos de Atención Primaria, para facilitar el diagnóstico precoz del Síndrome de Cushing: https://www.ercusyn.eu/ercusyn/wp-content/uploads/sites/2/2018/05/cushingsES_final_2010.pdf
- Guía educativa para pacientes con síndrome de Cushing: https://www.ercusyn.eu/ercusyn/wp-content/uploads/sites/2/2018/05/Guia_educativa_para_pacientes_con_sindrome_de_Cushing_.pdf
- Asociación nacional de Addison y otras enfermedades endocrinas (incluye síndrome de Cushing): https://www.adisen.es