Hallux valgus
El hallux abductus valgus (hallux valgus), comúnmente conocido como juanete o deformidad de aye, es una compleja deformidad que afecta al primer segmento metatarsodigital del pie, viéndose afectados por tanto el primer metatarsiano junto con sus dos sesamoideos, el primer dedo y la articulación que los une, la 1.ª articulación metatarsofalángica o 1.ª AMF. Pese a que vulgarmente se denomina a esta deformidad «juanete», el juanete realmente es la manifestación clínica más frecuente y visible del hallux valgus y se corresponde con la proliferación ósea o exóstosis, generalmente localizada a nivel medial de la articulación.
| Hallux valgus | ||
|---|---|---|
 | ||
| Especialidad | reumatología | |
| Sinónimos | ||
|
Juanete Bunio | ||
En el hallux valgus se combina la desviación del primer dedo (hallux) alejándose de la línea media del cuerpo (abductus o abducto) con cierta rotación del mismo en el plano frontal (valgus o valgo). Por otra parte, el primer metatarsiano se desvía aproximándose a la línea media del cuerpo (adductus o aducto) y rota en varo (metatarsus varus). Esto provoca una incongruencia articular que da como resultado una luxación de la 1.ª articulación metatarsofalángica, viéndose afectadas el resto de estructuras anatómicas localizadas a este nivel, incluyendo la cápsula articular, los ligamentos colaterales, los sesamoideos y todos los músculos, tanto intrínsecos (que se originan e insertan en el pie) como extrínsecos (que se originan en la pierna y se insertan en el pie) que estabilizan o facilitan el movimiento de la articulación.
Se trata de una deformidad de origen multifactorial, aunque en la mayoría de los casos existe como denominador común un déficit patomecánico de base. Dicho de otro modo, la forma en que el pie funciona durante la marcha es anómala y favorece que los diferentes segmentos óseos se vayan deformando como consecuencia de la carga y la función mecánica a la que está sometido. No obstante, la deformidad afecta mayoritariamente al género femenino y los distintos factores que justifican este hecho, como pueden ser el uso de un calzado poco adecuado o el aumento de laxitud articular de las mujeres de forma general y durante determinadas etapas de su vida (embarazo, menopausia, etcétera), son algunas de las líneas de investigación en auge actualmente.
Causas

Son muchas las hipótesis sobre la etiología o causa última del hallux valgus. A lo largo del pasado siglo, y continuándose en la actualidad, numerosos estudios científicos se han encaminado a analizar los distintos posibles factores relacionados con la aparición de hallux valgus. Dado que en la mayoría de estudios se han corroborado diferentes hipótesis, actualmente está aceptado por la comunidad científica que el Hallux Abductus Valgus es una patología multicausal. El grado en que unos factores u otros intervienen depende mucho de cada persona. No obstante, algunos de los factores estudiados son los siguientes:
- Genética y herencia: numerosos estudios han documentado casos de hallux valgus con una clara relación padres-hijos. Asimismo, se han documentado casos de hallux valgus en etapa adolescente-juvenil, siendo éstos casos una minoría, ya que, normalmente, esta deformidad se manifiesta con claridad a partir de los 30-40 años. Estos estudios sugieren la existencia de un componente genético en la deformidad para los casos de hallux valgus juvenil, y de una predisposición en los casos de herencia padres-hijos. Esta predisposición quizá venga justificada no porque se herede directamente la deformidad, sino porque lo que sí se hereda (y hay evidencias científicas de ello), es la forma y el funcionamiento del pie.
- Calzado: los zapatos que son apretados y terminan con forma de punta son los principales causantes de hallux valgus debido a que fuerzan sobre todo al dedo gordo a estar torcido mientras se usan, por lo que es fácil de deducir que su uso prolongado produce hallux valgus. También diversos estudios muestran que el pie humano y los dedos como mejor se desarrolla es estando descalzo. El uso de calzado de tacón ha sido siempre la justificación popular al hecho de que el hallux valgus se dé generalmente en mujeres. Sin embargo, no puede aseverarse que el calzado de tacón provoque por sí solo hallux valgus, ya que todo zapato con punta estrecha tiende a desarrollar hallux valgus. Estos hechos, y los numerosos estudios al respecto, apoyan la teoría de que el calzado es el factor principal de la deformidad (más si cabe en el caso de las mujeres, ya que el diseño del calzado femenino tiende a ser más perjudicial que el masculino).
- Factor hormonal y sexo: la morfología del pie femenino tiene diferencias respecto al masculino. Además, por otro lado, existen diferencias hormonales evidentes entre hombres y mujeres, algunas de las cuales afectan a la laxitud de los diferentes tejidos, entre ellos los ligamentos. La hiperlaxitud ligamentosa, más propia de las mujeres, favorece que ante la presencia de fuerzas deformantes sea más sencillo que la deformidad se produzca. A esto hay que sumarle el hecho de que durante el embarazo y en la menopausia los niveles de relaxina (hormona que determina la laxitud de los ligamentos) aumentan. Por esta razón no es extraño encontrar casos de mujeres que advierten que, a partir del embarazo, la deformidad ha aparecido o se ha acentuado. En cualquier caso, como esto no ocurre con todas las mujeres, de nuevo no puede atribuírsele una relación causa-efecto.
- Patomecánico:
- Pronación de la articulación subastragalina (ASA): el astrágalo se desplaza medialmente con respecto al calcáneo, el peso del cuerpo mantiene la pronación en fase de medioapoto y de propulsión temprana impidiendo así el bloqueo de la articulación calcáneo-cuboidea.
- La articulación astrágalo-escafoidea pierde competencia mecánica, pues al estar el astrágalo en addución, plantarflexión, medializado y anteriorizado, se crea un espacio entre este y el sustentaculum tali que aumenta la laxitud del ligamento calcáneo-escafoideo y del ligamento bifurcado, aumentando el rango de movimiento mediotarsal, aumentando la movilidad de la zona de mediopie y produciendo un colapso del arco medial.
Síntomas
El paciente presenta una deformidad ósea, la cual altera la estructura del calzado y con el tiempo éste adopta la posición de la deformidad. El enfermo se queja de dolor, debido a la presión y fricción ocasionada por el calzado y por la pérdida de la alineación del dedo con respecto al resto del pie. La deformidad ósea produce inflamación de las partes blandas y en ocasiones se pueden presentar procesos infecciosos. Además, generalmente se acompañan de otras alteraciones como dedos en martillo, que contribuyen a ocasionar dolor.
Clasificación
Ángulo metatarso-falángico:
- < o igual a 15°: no hay hallux valgus
- Entre 20°-30°: deformidad leve
- Entre 30°-40°: deformidad moderada
- >40°: deformidad severa
Escala de Mánchester:
- Grado 1: no hay deformidad
- Grado 2: deformidad leve
- Grado 3: deformidad moderada
- Grado 4: deformidad severa
Diagnóstico
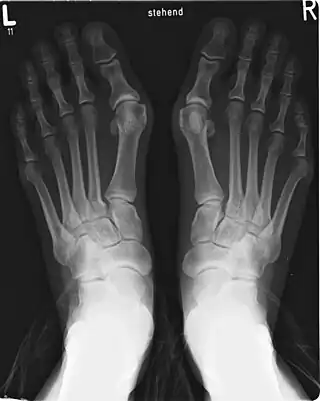
El diagnóstico se realiza por exploración clínica, y se corrobora con las radiografías del pie en proyección dorso-plantar, donde se evidencia la desviación del dedo y la cuantificación de la misma. Además se puede observar la presencia de artrosis (degeneración de la articulación) o subluxación de los huesos sesamoideos.
A continuación, se exponen los ángulos implicados en el diagnóstico:
- Ángulo metatarso-adducto: es la relación entre el eje longitudinal del tarso menos con el eje del metatarso (eje del 2.ª metatarsiano) y valora la orientación del antepié en el plano transverso:
- >15° antepié/metatarsus adductus
- <15° antepié rectus
- Ángulo intermetatarsal I-II: valora la desviación medial del 1º metatarsiano en el plano trasnsverso
- En antepié rectus: 8-12º
- En antepiés adductus: 8-10°
- (Si estos valores están aumentados, nos encontraremos con un metatarsus primus varus o un MP adductus)
- Ángulo MTF del 1º o hallux abductus: valora la ABD de la falange proxinal en relación con el 1.er metatarsiano.
- Valor normal: 10-15° de ABD digital con respecto al metatarsiano
- Ángulo PASA: desviación lateral del cartílago articular de la cabeza de 1º meta
- Valores normales: 0-8º
- Ángulo DASA: desviación lateral del cartílago articular de la base de la falange proximal del hallux:
- Valores normales: 0-8º
- Protusión metatarsal: distancia en mm en que uno de los dos sobrepasa distalmente al otro I-II: 1 mm
- Parábola metatarsal.
- Angulo del metatarso primo varo: eje del 1.er metatarsiano con el eje del 1.er cuneiforme
- Valor normal: 16-22º
- Oblicuidad de la 1.ª articulación metatarso-cuneana.

Tratamiento
El tratamiento del Hallux Abductus Valgus depende del grado de deformidad, la edad, la actividad del paciente y las manifestaciones clínicas presentes. Podría distinguirse entre tratamiento preventivo / conservador y tratamiento quirúrgico. El cirujano ortopédico y el podólogo son los profesionales sanitarios especializados en el diagnóstico y tratamiento de las enfermedades de los pies, por lo que el diagnóstico certero y las opciones de tratamiento, ya sean conservadoras o quirúrgicas, deben ser valoradas por dichos profesionales de acuerdo con las expectativas del paciente.
Tratamiento preventivo / conservador
El tratamiento preventivo o conservador se propone cuando la deformidad se encuentra en un estado inicial y/o cuando las manifestaciones clínicas (dolor y artrosis de la articulación) no justifican un posible tratamiento quirúrgico. Como se ha explicado, el hallux valgus es una patología en la que la función del pie durante la marcha es responsable, junto con la incidencia de otros factores, de que los segmentos óseos se deformen progresivamente. Por esta razón, tanto si se produce la corrección quirúrgica como si no, es absolutamente prioritario que una persona con hallux valgus use soportes plantares (plantillas)[1] para compensar el funcionamiento patomecánico del pie limitando y frenando así las fuerzas deformantes que favorecen el hallux valgus. Para ello, el podólogo dispone de diferentes sistemas de valoración de la función dinámica del pie y el adiestramiento para observar aquellos signos clínicos que sugieren la necesidad de llevar tratamiento ortopodológico.
Existen otros tratamientos conservadores que pueden ser usados como coadyuvantes del tratamiento principal. Dentro de este grupo están los separadores o correctores nocturnos, cuya eficacia ha sido demostrada de manera limitada a casos de deformidad ligera o moderada,[2] que consisten en un aparato que mantiene el dedo en posición corregida durante el descanso nocturno. La utilidad de este tratamiento es reducida ya que efectúa una corrección en estática, cuando las fuerzas deformantes responsables del hallux valgus no están presentes. Otras posibilidades derivan de los tratamientos de ortesiología digital. El podólogo puede confeccionar órtesis de silicona a modo de separador interdigital para evitar los daños que puedan producirse por el conflicto de espacio entre los dedos del pie. Asimismo puede moldear las denominadas "juaneteras" cuya función es proteger el roce del juanete con el calzado. Estos tratamientos ortesiológicos pueden adquirirse de forma estandarizada, si bien su adaptación a los distintos tipos de pies y grados de deformidad resulta menos eficaz por no ser moldeados de manera personalizada.
A todo lo dicho hay que sumar, por supuesto, el uso de un calzado tan fisiológico como sea posible. Esto implica que su ajuste al pie sea el correcto, que cuente con un sistema de sujeción eficaz, que la parte anterior sea lo suficientemente amplia como para albergar los dedos y, en definitiva, que interrumpa lo menos posible la función dinámica y estática del pie. Igualmente el podólogo puede aconsejarle sobre el calzado más adecuado dentro de las opciones disponibles y las características del pie, intentando encontrar el equilibrio entre la estética y la salud.
Tratamiento quirúrgico
El tratamiento quirúrgico del hallux valgus está indicado cuando las manifestaciones clínicas (dolor, artrosis de la articulación, afectación a otros niveles del pie como metatarsalgia, dedos en garra secundarios, afectación a otros niveles del aparato locomotor como dolor de rodilla o cadera relacionado con el déficit propulsor, etc.) indiquen la necesidad de corregir la deformidad y facilitar la adaptación del tratamiento ortopodológico postquirúrgico para conseguir mejorar la función del pie. En ningún caso está recomendado intervenir un hallux valgus por simples criterios estéticos. No hay que olvidar que se trata de una deformidad compleja y una intervención, de la índole que sea, siempre lleva implícitos riesgos que se deben evaluar adecuadamente.
Existen más de 100 técnicas descritas para el tratamiento quirúrgico del hallux valgus, la mayoría de ellas con diferentes modificaciones. Estas técnicas pueden clasificarse en función de si se realiza el corte de hueso a nivel de la base del metatarsiano (osteotomías de base), a nivel de la cabeza del metatarsiano (osteotomías capitales) o incluyendo cortes en la diáfisis del metatarsiano (osteotomías diafisiarias). En la actualidad, algunas de las técnicas que más se emplean, dadas sus posibilidades y tasas de éxito, son las técnicas de Austin y Scarff a nivel capital / diafisiario y de Lapidus a nivel de base.
La elección de una técnica u otra depende de los hallazgos clínicos que se encuentren, así como de los datos obtenidos por medio de las pruebas complementarias, fundamentalmente radiologías convencionales en distintas proyecciones. Es absolutamente fundamental realizar una correcta valoración clínica de la deformidad, lo que incluye explorar biomecánicamente el pie en su conjunto y en particular, hacer un esfuerzo por comprender el funcionamiento anómalo del primer segmento metatarso-digital. Una intervención que se base exclusivamente en los hallazgos radiológicos tiene muchas posibilidades de convertirse en un fracaso. Por ello, el criterio de un cirujano que esté especializado en este tipo de cirugías es muy recomendable de cara a plantearse una intervención quirúrgica de hallux valgus, con la ventaja añadida de que el mismo profesional, además de realizar la intervención, puede confeccionar soportes plantares que eviten que el hallux valgus vuelva a producirse.
En general, los procedimientos que se emplean para operar el hallux valgus son los siguientes:
- Corregir la desviación del dedo gordo (primer dedo) quitando la deformidad
- Realinear el hueso largo (metatarsiano) que hay entre el dedo gordo y la parte de detrás del pie y así alinear el ángulo anómalo del primer dedo.
- Alargamiento y/o transposición de tendones.
A pesar de existir muchas formas de intervenir los juanetes, la técnica mínima invasiva o percutánea del pie, es en general la que tiene mayores beneficios con los menores riesgos.[3]
Entre las ventajas[4] de la cirugía percutánea de hallux valgus encontramos menos dolor postoperatorio, una recuperación más rápida y mejores resultados estéticos debido a las pequeñas incisiones.Los pacientes que se someten a esta técnica mínimamente invasiva toman menos analgésicos, tienen una mejor amplitud de movimiento del dedo gordo y vuelven a llevar calzado normal aproximadamente en la mitad de tiempo que los pacientes que se someten a la técnica abierta.
Hallux valgus interfalángico
En niños pequeños podemos observar la desviación de la segunda falange del primer dedo hacia fuera, sin deformidad de la articulación metatarso-falángica. En estos casos se habla de hallux valgus interfalángico. Su causa es diferente a la de niños mayores o adolescentes y usualmente es congénita. No presentan dolor. El tratamiento en estos casos siempre es quirúrgico, debido a que si no se corrige la alteración, con el tiempo aparecerá la deformidad ósea, con la consiguiente presión y fricción del calzado y posteriormente la aparición de artrosis de la articulación del dedo.
Véase también
Referencias
- «Plantillas para juanetes, te explicamos cómo funcionan». Consultado el 9 de septiembre de 2019.
- «Hallux Valgus: ¿Correctores Nocturnos son efectivos?». ortopedia.puramas.co (en español).
- «Juanetes o Hallux Valgus ✅ Todas las respuestas a tus preguntas.». Clínica San Román. Consultado el 20 de octubre de 2017.
- regeneratclinica (25 de septiembre de 2023). «Operación Juanetes: Como quitar los Juanetes | Regenerat clínica». Regenerat clinica. Consultado el 27 de septiembre de 2023.