Higroma quístico
Un higroma quístico es un crecimiento anormal que suele aparecer en el cuello o la cabeza del bebé. Está formado por uno o varios quistes y tiende a aumentar
| Higroma quístico | ||
|---|---|---|
.jpg.webp) | ||
| Especialidad | Oncología, genética médica | |
| Sinónimos | ||
| Linfangioma [1] | ||
de tamaño con el tiempo. El trastorno suele desarrollarse mientras el feto aún está en el útero, pero también puede aparecer después del nacimiento.
También conocido como linfangioma quístico y malformación linfática macroquística, suele tratarse de una lesión linfática congénita de muchas cavidades pequeñas (multiloculada) que puede surgir en cualquier parte, pero que clásicamente se encuentra en el triángulo posterior izquierdo del cuello y las axilas. La malformación contiene grandes cavidades en forma de quiste que contienen linfa, un líquido acuoso que circula por todo el sistema linfático. Microscópicamente, el higroma quístico consiste en múltiples lóculos llenos de linfa. Los lóculos profundos son bastante grandes, pero disminuyen de tamaño hacia la superficie.
Los higromas quísticos son benignos, pero pueden desfigurar. Es una afección que suele afectar a los niños; muy raramente puede presentarse en la edad adulta.[2]
En la actualidad, el campo de la medicina prefiere utilizar el término malformación linfática, ya que el término higroma quístico significa tumor de agua.[3] La malformación linfática se utiliza más comúnmente ahora porque se trata de una acumulación de crecimiento anormal en forma de esponja que contiene líquido linfático claro. El líquido se acumula dentro de los quistes o canales, normalmente en el tejido blando. Los higromas quísticos se producen cuando los vasos linfáticos que componen el sistema linfático no se forman correctamente. Los dos tipos de malformaciones linfáticas son las macroquísticas (quistes grandes) y las microquísticas (quistes pequeños). Una persona puede tener sólo un tipo de malformación o puede tener una mezcla de macroquistes y microquistes.
El higroma quístico puede asociarse a un linfangioma nucal o a una hidropesía fetal.[4] Además, puede asociarse al síndrome de Down, al síndrome de Turner[5] o al síndrome de Noonan. Si se diagnostica en el tercer trimestre, aumentan las probabilidades de asociación con el síndrome de Down, pero si se diagnostica en el segundo trimestre, entonces se asocia con el síndrome de Turner.
Existe una versión letal[6] de esta afección, conocida como síndrome de Cowchock-Wapner-Kurtz, que, además del higroma quístico, incluye paladar hendido y linfedema, una afección de edema localizado e inflamación tisular causada por un sistema linfático comprometido.[7]
Signos y síntomas

Los higromas quísticos se diagnostican cada vez más mediante ecografía prenatal. Un signo común es un crecimiento en el cuello. Puede detectarse al nacer o descubrirse más tarde en un lactante tras una infección de las vías respiratorias altas.[8] Los higromas quísticos pueden crecer mucho y afectar a la respiración y la deglución. Algunos síntomas pueden ser una masa o bulto en la boca, el cuello, la mejilla o la lengua. Se siente como un saco grande lleno de líquido. Además, los higromas quísticos pueden encontrarse en otras partes del cuerpo, como los brazos, el pecho, las piernas, la ingle y las nalgas. Los higromas quísticos también se observan con frecuencia en el síndrome de Turner, aunque una paciente que no padezca este síndrome puede presentar esta afección.
Diagnóstico
Las malformaciones linfáticas pueden detectarse en el feto humano mediante ecografía si son de tamaño suficiente. La detección de una malformación quística puede dar lugar a más investigaciones, como la amniocentesis, para evaluar si existen anomalías genéticas en el feto. Las malformaciones linfáticas pueden descubrirse después del nacimiento o en niños mayores/adultos, y suelen presentarse como una masa o como un hallazgo incidental durante la obtención de imágenes médicas.
La verificación del diagnóstico puede requerir más pruebas, ya que en los niños pueden aparecer múltiples masas quísticas.[9] El diagnóstico por imagen, como la ecografía o la resonancia magnética, puede proporcionar más información sobre el tamaño y la extensión de la lesión.
Tratamiento
.jpg.webp)
Un bebé con un higroma quístico diagnosticado prenatalmente debe nacer en un gran centro médico equipado para tratar complicaciones neonatales, como una unidad de cuidados intensivos neonatales. Normalmente es un obstetra quien decide el método de parto. Si el higroma quístico es grande, puede practicarse una cesárea. Tras el nacimiento, los lactantes con un higroma quístico persistente deben ser vigilados por si presentan obstrucción de las vías respiratorias. Puede utilizarse una aguja fina para reducir el volumen del higroma quístico y evitar deformidades faciales y obstrucción de las vías respiratorias. Se recomienda la observación estrecha del bebé por un neonatólogo tras el nacimiento. Si el higroma quístico no se resuelve antes del nacimiento, debe consultarse a un cirujano pediátrico.[10]
Los higromas quísticos que se desarrollan en el tercer trimestre, después de 30 semanas de gestación o en el periodo postnatal no suelen asociarse a anomalías cromosómicas. Existe la posibilidad de recurrencia tras la extirpación quirúrgica del higroma quístico. La probabilidad depende de la extensión del higroma quístico y de si se ha extirpado completamente su pared.[10]
Los tratamientos para la extirpación del higroma quístico son la cirugía o los agentes esclerosantes, que incluyen:
- Bleomicina
- Doxiciclina
- Etanol (puro)
- Picibanil (OK-432)
- Tetradecilsulfato de sodio
Progresión con las intervenciones quirúrgicas
.jpg.webp) |
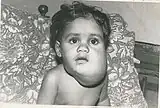 |
.jpg.webp) |
 |
|---|---|---|---|
| Paciente con higroma quístico | Mismo paciente después de la primera cirugía | El mismo paciente tras cuatro cirugías | Tras siete operaciones |
Véase también
- Quiste de hendidura branquial
- Ranula
- Quiste del conducto tirogloso
- Linfangioma
Referencias
- "Cystic hygroma: MedlinePlus Medical Encyclopedia". medlineplus.gov
- Gow L, Gulati R, Khan A, Mihaimeed F (2011). «Adult-onset cystic hygroma: a case report and review of management». Grand Rounds. doi:10.1102/1470-5206.2011.0002.
- Ramakrishnan, KS. «Lymphangioma». ResearchGate.
- 8 edición (ed.). Schwartz's principles of surgery: self assessment and board review. p. 257.
- Alpman, Asude; Cogulu, Ozgur; Akgul, Mehmet; Ataman Arıkan, Esra; Durmaz, Burak; Karaca, Emin; Sağol, Sermet; Ozkinay, Cihangir et al. (12 de marzo de 2008). «Prenatally Diagnosed Turner Syndrome and Cystic Hygroma: Incidence and Reasons for Referrals». Fetal Diagnosis and Therapy 25 (1): 58-61. ISSN 1015-3837. doi:10.1159/000199869. Consultado el 17 de agosto de 2023.
- «Wayback Machine». web.archive.org. 31 de enero de 2018. Archivado desde el original el 31 de enero de 2018. Consultado el 17 de agosto de 2023.
- Bissonnette, Bruno (10 de agosto de 2006). Syndromes: Rapid Recognition and Perioperative Implications (en inglés). McGraw Hill Professional. ISBN 978-0-07-135455-4. Consultado el 17 de agosto de 2023.
- «Cystic hygroma: MedlinePlus Medical Encyclopedia». medlineplus.gov (en inglés). Consultado el 17 de agosto de 2023.
- Brown, Ruth Elizabeth; Harave, Srikrishna (2016). «Diagnostic imaging of benign and malignant neck masses in children—a pictorial review». Quantitative Imaging in Medicine and Surgery: 591-604. ISSN 2223-4292. PMC 5130564. PMID 27942480. doi:10.21037/qims.2016.10.10.
- Epstein, Michael; Sherman, Stephanie; Warren, Stephen F. «Cystic Hygroma». web.archive.org. Emory University School of Medicine, Department of Human Genetics. Archivado desde el original el 24 de marzo de 2012. Consultado el 17 de agosto de 2023.