Orzuelo
Un orzuelo [1] es un pequeño absceso superficial de alguna glándula de Zeiss o de glándula de Moll en la base de las pestañas[2] y son particularmente comunes en los niños.[3] No debe confundirse con un chalación, que es una inflamación de las glándulas sebáceas de Meibomio. El orzuelo no es una afección grave, pero puede llegar a ser bastante dolorosa. La causa de este trastorno es una infección bacteriana producida comúnmente por el Staphylococcus aureus.[4][5]
| orzuelo | ||
|---|---|---|
 | ||
| Especialidad | oftalmología | |
Cuadro clínico
Un orzuelo externo es una inflamación rojiza y tierna al tacto en el borde del párpado que tiende a drenar espontáneamente en poco tiempo.[3] En el lugar de la lesión se palpa un nódulo duro y muy doloroso. Los orzuelos internos suelen localizarse más lejos del borde del párpado y tardan más tiempo en sanar en comparación con los orzuelos externos, esto es porque el absceso no puede drenar tan fácilmente. Los síntomas pueden parecerse a los de otros trastornos, por lo cual es conveniente consultar al médico.
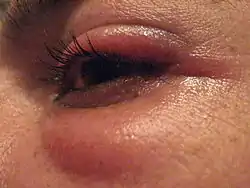
Etiología (causas)
Los orzuelos se deben a una proliferación de gérmenes que forman un pequeño absceso en las glándulas sebáceas de Zeiss o de Moll.[cita requerida]
Tratamiento
No se debe intentar apretar, frotar ni extirpar los orzuelos o cualquier otro tipo de protuberancia del párpado, sino dejarlos que drenen por sí solos.[3]
El tratamiento consiste simplemente en las medidas higiénicas que ayuden al mantenimiento de limpieza de la zona, para prevenir infecciones. También suele ser de ayuda, para liberar la obstrucción de la glándula, aplicar compresas tibias húmedas sobre el párpado durante 10-15 minutos, 3 o 4 veces al día.[2] Cuando aparece un punto amarillento, la infección suele drenar espontáneamente.[2] La administración de gotas con antibióticos puede ser eficaz si se ha producido el caso de conjuntivitis secundaria por contaminación directa en los casos de orzuelos recurrentes o persistentes.[6] Durante el tiempo de la infección no debe utilizarse maquillaje o pinturas de ojos.[2]
Debido a que el ojo provee un ingreso directo al sistema linfático y sanguíneo, es particularmente recomendable consultar a un médico antes de aplicar un medicamento, ya que aplicarlo sin una previa recomendación clínica puede ser peligroso para el ojo e incluso para la vista. Los tratamientos de elección han ido cambiando de acuerdo con los resultados de las investigaciones más recientes.
Los orzuelos tienden en algunos casos a dejar como secuela una bolita de grasa dura, que debe ser extirpada quirúrgicamente o bien realizar su drenaje mediante una incisión con bisturí.[6] No deben presionarse para conseguir su vaciamiento, pues con esta maniobra podría diseminarse la infección. Asimismo, los masajes o frotamientos pueden incrementar el riesgo de diseminación de la infección.[2]
Diferencias entre chalación y orzuelo
Estas dos afecciones palpebrales suelen ser confundidas debido al lugar de aparición y apariencia morfológica. Sin embargo, es posible diferenciarlas:
Chalación
- Inflamación derivada de una obstrucción en los orificios glandulares de las glándulas de Meibomio.
- No infecciosa.
- No dolorosa.
Orzuelo
- Infección en el folículo piloso de las pestañas y de sus glándulas asociadas: glándulas de Zeiss y glándulas de Moll.
- Etiología bacteriana: infecciosa.
- Dolorosa.
Nombres coloquiales
- En algunos lugares de México, se conoce como perrilla o tutupiche.[cita requerida]
Referencias
- Sobre la etimología de "chalazión" y de "orzuelo" (Consultado jueves, 1 de julio del 2021.)
- Kloppe Villegas, P.; Ginés Díaz, Y. (2001). «Chalazion. Orzuelo. Blefaritis». En Ruiz de Aldana Pérez y otros, ed. Manual de diagnóstico y terapéutica médica en atención primaria (3ª edición). Madrid: Ediciones Díaz de Santos. pp. 1118-1119. ISBN 84-7978-501-2.
- Los orzuelos (en español). Consultado 16 de octubre de 2008.
- Lindsley, K.; Nichols, J.J.; Dickersin, K. (2017). «Non-surgical interventions for acute internal hordeolum». Cochrane Database Syst. Rev. 1: CD007742. PMC 5370090. PMID 28068454. doi:10.1002/14651858.CD007742.pub4.
- Deibel, J.P.; Cowling, K. (mayo de 2013). «Ocular inflammation and infection». Emergency Medicine Clinics of North America 31 (2): 387-397. PMID 23601478. doi:10.1016/j.emc.2013.01.006.
- Abultamiento del párpado. Archivado el 13 de agosto de 2011 en Wayback Machine. Revisado en abril del 2012 por la American Academy of Ophthalmology. Consultado el 20-04-2012
 Wikcionario tiene definiciones y otra información sobre orzuelo.
Wikcionario tiene definiciones y otra información sobre orzuelo. Wikimedia Commons alberga una categoría multimedia sobre Orzuelo.
Wikimedia Commons alberga una categoría multimedia sobre Orzuelo.