Sistema renina-angiotensina-aldosterona
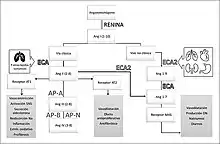
El sistema renina-angiotensina (RAS) o sistema renina-angiotensina-aldosterona (RAAS) es un sistema hormonal que regula la presión sanguínea, el volumen extracelular corporal y el balance de sodio y potasio. La renina es secretada por las células del aparato yuxtaglomerular del riñón. Esta enzima cataliza la conversión del angiotensinógeno, una glicoproteína secretada en el hígado, en angiotensina I que, a su vez, por acción de la enzima convertidora de angiotensina (ECA), se convierte en angiotensina II (A-II). Uno de los efectos de la angiotensina II es la liberación de aldosterona por la corteza de la glándula suprarrenal.[1]
Activación y efectos
El sistema puede activarse cuando hay pérdida de volumen sanguíneo, una caída en la presión sanguínea (como en una hemorragia), y en especial cuando hay aumento de la osmolaridad del plasma.[2] La renina es una proteasa que activa el angiotensinógeno presente en la circulación sanguínea y producido en el hígado, generándose así angiotensina I. Al pasar por los pulmones, la angiotensina I se convierte en angiotensina II por acción de la ECA. La A-II tiene las siguientes funciones:
- Es el vasoconstrictor más potente del organismo después de la endotelina, la cual a su vez, hace referencia al epitelio que recubre los vasos del sistema circulatorio (endotelio).
- Estimula la secreción de ADH (también llamada vasopresina, u hormona antidiurética) por la neurohipófisis (aunque sintetizada en los núcleos supraopticos y paraventriculares del hipotálamo), la cual a su vez estimula la reabsorción de agua a nivel renal y produce la sensación de sed.
- Estimula la secreción de la aldosterona (por las glándulas suprarrenales), hormona que aumenta la reabsorción de sodio a nivel renal junto con la mayor excreción de potasio e hidrogenión.
- Estimula la actividad del sistema nervioso simpático, que tiene también un efecto vasoconstrictor.
Las células musculares lisas presentes en los vasos sanguíneos presentan receptores para la angiotensina II (los receptores AT1), que estimulan la producción de inositol trifosfato (IP3) intracelular, lo cual provoca la salida de calcio del retículo sarcoplásmico, activando así la contracción muscular: por ello, la A-II tiene un potente efecto vasoconstrictor.
Por su parte, el sistema simpático utiliza adrenalina y noradrenalina como neurotransmisores, que se unen a los receptores α1 presentes en las células musculares lisas de los vasos sanguíneos. La activación de estos receptores también produce un aumento de la producción de IP3, y por tanto, vasoconstricción.
A nivel renal, la vasoconstricción generada por efecto de la A-II y el sistema simpático, al aumentar la resistencia de la arteriola aferente y de la eferente, producirá una disminución del tasa de filtración glomerular (GFR, por sus siglas en inglés): se filtrará menos líquido, lo cual disminuirá el volumen de orina, para prevenir la pérdida de fluido y mantener el volumen sanguíneo.
Por otro lado, la A-II va a estimular la producción de aldosterona (hormona mineralocorticoide producida por la zona glomerular de la corteza suprarrenal) que a su vez va a activar la reabsorción de agua y sodio por los tubulos renales (a nivel del tubo colector), que son devueltos a la sangre. La retención de sodio y de agua producirá un incremento de volumen sanguíneo que tiene como resultado un aumento en la tensión arterial.
Existe, sin embargo, un sistema renina-angiotensina local en diversos tejidos. En el parénquima renal, por ejemplo, la angiotensina es proinflamatoria y profibrótica.
Interacción del sistema renina angiotensina con el sistema nervioso simpático
Por otro lado, el control de la presión arterial no solo se lleva a corto plazo, como se describe en el apartado anterior. A largo plazo la presión arteriales regulada por la interacción entre el SRA y el SNS. Este tipo de interacción es positivo, a la alta, ya que el SRA tiende a reforzar el efecto presor del SNS y cuyo principal neurotransmisor es la noradrenalina. Este decapéptido sirve de sustrato para la enzima convertidora de angiotensina (ECA), la cual corta los últimos dos residuos del carboxilo terminal generando así el octopéptido activo, angiotensina II (angio II).
Posteriormente, la degradación de este importante péptido lleva a la formación de las angiotensinas III y IV, cuya actividad biológica es poco conocida. Lo que sí se sabe al respecto es que la degradación de estos últimos es muy rápida, por lo que la acción biológica puede estar limitada en comparación con la angio II, de la cual es bien sabido que es un octopéptido biológicamente activo y que al actuar sobre su principal blanco, el músculo lisovascular (receptor AT1),[3] induce una potente vasoconstricción, que compensa la caída de la presión arterial. Sin embargo, la angio II no solo tiene gran importancia o acción a nivel de músculo liso vascular, sino que recientemente se ha descubierto que este péptido es un potente estimulante del SNS (receptor AT2)[4] y, por ende, de la liberación de NA.
Esta retroalimentación positiva de incrementar la presión arterial, ahora se sabe que ocurre por varios mecanismos, entre ellos los que involucran actividad nerviosa y que son: 1) Estimulación directa, con subsecuente liberación de Na por las neuronas ganglionares simpáticas, ocasionada por un aumento en la excitabilidad de estas células, lo anterior produce aumento del tono simpático; 2) Estimulación de neuronas hipotalámicas, donde se observa que hay un aumento de la excitabilidad y con esto, una mayor liberación de arginina vasopresina (conocida como hormona antidiurética); esto tiene como efecto la reabsorción de agua en riñón, contribuyendo a mantener valores de la presión arterial normales.[5]
Relevancia y farmacología asociada al sistema RAA
Puesto que este sistema interviene de forma decisiva en la regulación del volumen y la presión sanguíneos, existen diversas patologías que presentan alteraciones de alguno de los elementos de este sistema, y que tienen como consecuencia la aparición de hipertensión arterial, uno de los problemas más importantes de salud pública en los países desarrollados, afectando a cerca de mil millones de personas a nivel mundial.
Por esta razón, una gran parte de los tratamientos actuales para la hipertensión tienen como objetivo el sistema RAA; entre ellos podemos citar los siguientes:[6]
- Inhibidor de la Renina: como aliskiren (antihipertensión).
- Inhibidor de la enzima convertidora de angiotensina (IECA): como enalapril (antihipertensión).
- Antagonista de los receptores de angiotensina II o Bloqueadores AT1 (ARA2): por ejemplo, losartán (antihipertensión).
- Antagonista de la aldosterona: como espironolactona, con efecto diurético.
- Amilorida: bloquea el canal para el sodio que es regulado por la aldosterona; efecto diurético.
Variantes de la angiotensina
Angiotensina es el nombre genérico dado a diversos péptidos bioactivos provenientes de la degradación enzimática del angiotensinógeno. Por su importancia biológica, el principal de ellos es la angiotensina II; sin embargo, también se han descrito acciones biológicas de la angiotensina (I), angiotensina (1-7) y angiotensina (1-9). Aunque la función principal de estas hormonas es el control de la presión sanguínea, desde hace ya varias décadas se sabe que también ejercen acciones reguladoras muy importantes a nivel de procesos inflamatorios y profibróticos.
Véase también
Referencias
- Muñoz-Durango, Natalia; Fuentes, Cristóbal A.; Castillo, Andrés E.; González-Gómez, Luis Martín; Vecchiola, Andrea; Fardella, Carlos E.; Kalergis, Alexis M. (junio de 2016). «Role of the Renin-Angiotensin-Aldosterone System beyond Blood Pressure Regulation: Molecular and Cellular Mechanisms Involved in End-Organ Damage during Arterial Hypertension» [Rol del sistema renina-angiotensina-aldosterona más allá de la regulación de la presión sanguínea: mecanismos moleculares y celulares involucrados en el daño final a los órganos durante la hipertensión arterial]. Int J Mol Sci (en inglés) 17 (7): 797. PMID 27347925. doi:10.3390/ijms17070797. Consultado el 11 de abril de 2017.
- Jackson, B.A.; C.E. Ott (1999). «Ch.5 Maintenance of body fluid osmolarity and volume». Renal system. Integrated medical science. Fence Creek Editors. ISBN 9781889325316.
- «Receptor de angiotensina II tipo 1»
|url=incorrecta con autorreferencia (ayuda). - «RECEPTOR AT2».
- «http://erevistas.uacj.mx/ojs/index.php/cienciafrontera/article/download/1598/1419».
- Katzung, B.G.; et al. (2009). Basic & Clinical Pharmacology (11th edición). The McGraw-Hill Companies, Inc. ISBN 978-0-07-160405-5.
Bibliografía
- Kierszenbaum, A. L. Histology and cell biology: an introduction to pathology. Segunda edición. 2007. Mosby Inc. ISBN = 0-3230-4527-8.