Teniasis
La teniasis es una enfermedad parasitaria intestinal causada por las formas adultas de cestodos del género Taenia. En el ser humano la teniasis es producida por Taenia saginata y Taenia solium, ambas conocidas como "lombriz solitaria", porque, dado su gran tamaño, suele encontrarse un único individuo parásito en el intestino de las personas infestadas. Las tenias, que son hermafroditas, requieren de un huésped intermediario para cumplir su ciclo biológico: el cerdo y el jabalí, en el caso de la Taenia solium, y el ganado vacuno para la Taenia saginata. El ser humano puede ser también hospedador accidental del metacestodo, es decir la forma larvaria o intermedia de la T. solium, en cuyo caso se desarrolla la enfermedad conocida como cisticercosis.
| Teniasis | ||
|---|---|---|
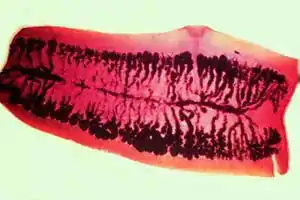 Proglótide grávida de una Taenia saginata liberada en las heces. | ||
| Especialidad | infectología | |
| Síntomas | Ninguno, pérdida de peso, dolor abdominal | |
| Complicaciones | Tenia del cerdo: cisticercosis | |
| Tipos | Taenia solium (tenia de cerdo), Taenia saginata (tenia de res), Taenia asiatica | |
| Factores de riesgo | Comer carne de cerdo o de res contaminada y poco cocida | |
Epidemiología
Es una cestodiasis de distribución mundial, principalmente de zonas donde los animales tienen acceso a heces humanas. La infestación es mayor cuando prevalece la insalubridad y malos métodos de eliminación de excretas que contaminan las aguas y hierbas, los cuales, en estos casos, son consumidos por cerdos y ganado vacuno. Afecta tanto a niños como adultos y en relación con el sexo es más frecuente en las mujeres, siendo más peligrosa en las embarazadas y en los niños. Es transmitida por la ingesta de carne cruda o mal cocida e infectada con cisticercos del parásito que se desarrollan en los tejidos internos del huésped intermediario.
Distribución geográfica
Es una enfermedad cosmopolita que se presenta con mayor frecuencia en regiones donde se acostumbra comer carne de cerdo o bovino cruda o mal cocida, con mayor incidencia en Latinoamérica, la Península ibérica, países eslavos, África meridional, Sudeste asiático, India, China, Medio Oriente, Siria, Turquía, Etiopía y Estados Unidos.
Fuente de infestación primaria
La teniasis es una antropozoonosis cuya única fuente de infestación primaria es el ser humano enfermo cuando libera proglótides con huevos por sus heces, de los cuales se desarrolla la forma larvaria o intermedia, llamada cisticerco, en los músculos de los huéspedes intermediarios, ingeridos a su vez por nuevos receptores.
Las personas adultas la adquieren con mayor frecuencia, debido a los hábitos alimentarios, en particular el comer carne cruda o mal cocida. La falta de educación sanitaria y condiciones socioeconómicas deficientes producen indiferencia en la excreta contaminante de heces al medio ambiente, con lo que el ciclo de vida del parásito se acrecienta. Este se facilita, además, en lugares rodeados de pastizales y agua, de donde se alimentan y beben el ganado bovino y porcino.[1]
Mecanismo de transmisión

La vía de eliminación es el ano y el medio de eliminación, las heces. El agente de contagio es el hospedador intermediario: en Taenia solium el cerdo y el jabalí, y en Taenia saginata el ganado vacuno. Estos animales la adquieren al ingerir pasto o agua contaminados con las heces de personas portadoras del parásito. La cría en lugares con condiciones sanitarias deficientes, así como el manejo de mataderos con negligente control sanitario, facilitan la probabilidad de infestación.
Patogenia
Las formas infestantes son los usualmente llamados Cysticercus bovis y Cysticercus cellulosae, nombres con los que se conoce, respectivamente, a los cisticercos de T. saginata y T. solium, y el hospedador susceptible es el ser humano.
Los cisticercos se forman en el tejido muscular de los hospederos intermediarios, los suinos y los bovinos, que ingieren alimentos contaminados con oncosferas, o huevos, presentes en los proglótidos maduros provenientes de las lombrices adultas, liberados por las personas enfermas. Una vez desarrollados allí, son contenidos en la carne de cerdo o vacuno contaminada e ingeridos por los nuevos hospedadores, donde, por la acción de los jugos digestivos, se disuelve la cubierta y se libera el escólex, que se fija a la pared intestinal, y a partir de él se desarrolla el individuo adulto en el intestino de los afectados, en un lapso de 50 días o más.
El período de incubación es de 2 a 3 meses, y por lo general no causan grandes alteraciones anatomopatológicas en los afectados, quienes pueden albergar el parásito por varios años sin presentar ningún síntoma.
Cuadro clínico
Debido al gran tamaño de estos cestodos en la fase adulta (de 2 a 10 metros), producen alteraciones en la función normal del intestino, al igual que una inflamación de la mucosa intestinal debida a la irritación mecánica del estróbilo y el escólex, lo que ocasiona también trastornos nerviosos. Otro de sus principales mecanismos de daño es su acción expoliatriz sobre los nutrientes digeridos por el huésped, debido a la sustracción de estos a lo largo de todo su cuerpo, ya que se alimentan osmóticamente, por carecer de tubo digestivo. Otro efecto es provocado por los metabolitos del parásito al ser absorbidos por el huésped, ya que pueden inducir alteraciones tóxicas o alérgicas, produciendo algunos síntomas generales y digestivos. Asimismo, la acción de las toxinas se traduce en trastornos neurológicos.[2]
Complicaciones
Las complicaciones ocurren en la infestación por T. solium, cuando, por la ruta orofecal a través de la ingestión de huevos del parásito esparcidos en el ambiente, o por autoinfestación producida por la ruptura de los parásitos adultos alojados en el propio intestino, las oncosferas penetran en la circulación, dando lugar a la formación de cisticercos, que pueden alojarse en los tejidos del hospedador, originando una cisticercosis. Este fenómeno no se observa en las infestaciones con T. saginata.
Diagnóstico
Ante la presencia de síntomas, el primer diagnóstico es por la observación directa de las cadenas de proglótidos en las heces, o adheridos en la ropa. Es frecuente encontrar proglótidos en las heces de personas que no tienen ningún síntoma o malestar. En ocasiones el diagnóstico es facilitado por el mismo enfermo quien encuentra las proglótides en su propio bolo fecal.
El diagnóstico específico se debe hacer por la observación microscópica de huevos mediante diagnóstico coproparasitoscópicos (CPS), ya sea del método Faust (por flotación) o método Ritchie (por sedimentación) o por frotis grueso método Kato-método Katz. Algunos autores proponen una impresión anal con cinta adhesiva.
Para poder hacer la diferenciación de especies, se necesita realizar un tamizado de heces. Para ello se homogeneiza el contenido de una evacuación sospechosa con solución fisiológica y luego se pasa por una malla porosa fina colando los proglótides. Estos se observan al microscopio haciendo fácil la diferenciación entre especies, en particular distinguiendo las proglótides grávidas.[3]
Tratamiento
La droga de elección en esta enfermedad parasitaria es el prazicuantel, a razón de 5 a 10 mg/kg, como dosis única.
Por otra parte, se ha comprobado que los benzimidazólicos no tienen un resultado muy satisfactorio para la eliminación de estos cestodos, por lo cual no son drogas de elección.
Medidas profilácticas
Las medidas profilácticas para evitar las teniasis son sencillas:
- Evitar comer carne cruda o mal cocida. Para matar al cisticerco hay que cocinar la carne en trozos pequeños a 65 °C o bien tenerla en congelación a -20 °C mínimo por 12 horas.
- Establecer adecuados controles sanitarios en los mataderos y frigoríficos.
- Evitar que los animales estén en contacto con las heces de las personas infestadas, con el fin de romper el ciclo biológico del parásito.
- Administrar el tratamiento específico a los pacientes teniásicos para eliminar el parásito y evitar la propagación de los huevos y la autoinfestación.
- Suministrar educación sanitaria y mejorar las condiciones socioeconómicas de las áreas afectadas.
Véase también
Bibliografía
- Tay, J. (2000). Parasitología y microbiología médica. Ciudad de México Mendez editores
- Brown, H. W. (1977). Parasitología clínica. (pp.171-178). Ciudad de México Interamericana
- Brow, H. W. & Neva. F. A. (1994). Basic clinical parasitology
Notas y referencias
- MedlinePlus - Teniasis.
- Sánchez Amador, Samuel Antonio (2020). «Teniasis: causas, síntomas y tratamiento».
- UNAM - Escuela de Medicina
Enlaces externos
- www.insp.mx
- www.cfsph.iastate.edu (en inglés)