Accident ischémique transitoire
Un accident ischémique transitoire (AIT) ou ischémie cérébrale transitoire (ICT) ou ischémie aiguë transitoire (IAT) est une ischémie (baisse de la perfusion sanguine) d'une partie du cerveau, des rétines, ou de la moelle épinière, responsable d'un déficit neurologique transitoire[1]. Le plus souvent, ce phénomène est d'apparition soudaine et régresse en moins d'une heure[2],[3]. La souffrance des cellules touchées est insuffisante pour constituer un infarctus (mort des cellules). De ce fait, l'imagerie cérébrale est normale et il n'y a pas de séquelles. Ce type d'accident vasculaire cérébral (AVC) fait cependant craindre la survenue ultérieure d'un accident ischémique constitué, caractérisé par un infarctus dont les lésions sont définitives. Il s'agit d'une urgence diagnostique et thérapeutique.
Diagnostic
Les signes et les symptômes varient selon le territoire artériel touché. La vascularisation du cerveau est assurée par deux réseaux distincts : la vascularisation carotidienne (via les artères carotides internes) et la vascularisation vertébro-basilaire (via le tronc basilaire). Le déficit neurologique est provoqué par la diminution ou l'arrêt transitoire du flux sanguin, le plus souvent en raison d'une embolie fibrino-plaquettaire (un caillot de sang) qui bouche une artère. Le caillot provient d'une plaque d'athérome dans la paroi de l'artère, ou plus rarement du cœur. Tous ces signes sont, par définition, transitoires.
Accidents carotidiens
- Cécité monoculaire : en rapport avec l'occlusion de la carotide interne avant qu'elle ne donne l'artère ophtalmique.
- Hémiparésie brachio-faciale (trouble de la motricité de la moitié du corps), qui peut entre autres se voir à une déviation de la bouche.
- Troubles de la sensibilité d'un hémicorps.
- Troubles du langage (aphasie, paroles incompréhensibles ou incohérentes) lorsque l'hémisphère cérébral dominant est touché.
Dans le cas rare d'une dissection carotidienne, des douleurs cervicales peuvent être présentes.
Accidents vertébro-basilaires
- Troubles visuels bilatéraux (cécité corticale, flou visuel).
- Déficit moteur bilatéral ou à bascule (concernant les deux moitiés du corps d'un accès à l'autre).
- Déficit sensitif (même remarque).
- Syndrome cérébelleux (troubles de la statique et de la coordination des mouvements, troubles de l'équilibre).
- Perte de connaissance brève.
Bilan de l'accident
Clinique
L'examen neurologique doit être complet, et ne retrouve aucun déficit au décours de l'AIT, par définition. Le reste du bilan consiste à faire l'inventaire des facteurs de risque vasculaires présentés par le patient : notion de tabagisme, d'hypertension artérielle, de cholestérol en excès, obésité, sédentarité, sexe (hommes et femmes ménopausées sont plus exposés), diabète sucré, utilisation de contraceptifs oraux. L'examen cardiaque et vasculaire recherche un trouble du rythme (la fibrillation auriculaire est grande pourvoyeuse de thrombus dans l'oreillette, qui peuvent provoquer un AIT lorsqu'ils migrent et s'impactent dans une artère cérébrale), un souffle vasculaire (en rapport avec une plaque d'athérome).
Examens complémentaires
- IRM cérébrale, ou à défaut scanner cérébral sans injection d'iode.
- Échographie et doppler des vaisseaux supra-aortiques et transcrânien.
- Angiographie par résonance magnétique (ARM).
- Échographie cardiaque, transthoracique et transœsophagienne.
- Électrocardiogramme.
- Bilan biologique : glycémie, bilan lipidique, NFS, bilan d'hémostase, vitesse de sédimentation (VS), parfois enzymes cardiaques.
- EEG (électroencéphalogramme) en cas de doute avec une crise d'épilepsie partielle.
Évolution après l'accident
Le pronostic de l'accident est par définition très bon, avec une récupération totale sous 24 heures. Cependant, la survenue d'un AIT témoigne d'une anomalie vasculaire ou cardiaque (plus rarement d'un trouble de la coagulation ou d'une maladie de système) qui a une forte probabilité de se manifester à nouveau, avec le risque de constituer cette fois un infarctus cérébral, et donc des lésions définitives. Le pronostic de l'AIT est donc totalement corrélé à la maladie causale (plaque d'athérome artérielle, cardiopathie emboligène) et à ses complications propres.
Un score, appelé « ABCD² », est destiné à classer les accidents ischémiques suivant le risque de survenue d'un accident constitué. « A » est pour « age », « B » pour « blood pressure » (pression artérielle), « C » pour « clinique », « D » pour durée des symptômes. Un score supérieur à un certain seuil nécessite une prise en charge urgente[4] mais la valeur pronostique du score reste discutée[5].
Le risque de récidive (que ce soit par un nouvel accident transitoire ou par la survenue d'un accident constitué) peut atteindre 10 % trois mois après l'accident initial[6]. Ce risque semble cependant avoir sensiblement diminué, autour de 5 % la première année, sur les statistiques publiées en 2016[7].
Traitement
La prise en charge des accidents ischémiques transitoires a fait l'objet de la publication de recommandation. Celles, européennes, datent de 2008[4].
Médical
- Traitement anticoagulant par héparines : il n'est indiqué que dans le cas d'une origine cardiaque (cardiopathie emboligène, par exemple la fibrillation auriculaire), d'AIT à répétition, ou d'AIT lié à une dissection artérielle. Le relais sera pris par des antivitamines K au long cours.
- Traitement par antiagrégant plaquettaire (type aspirine) dans tous les autres cas.
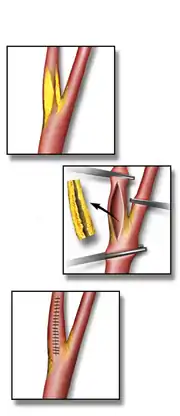
Chirurgical
Il concerne la plaque d'athérome, lorsque :
- elle est symptomatique ;
- opérable (situées en dehors du crâne) ;
- responsable d'un rétrécissement du calibre artériel d'au moins 70 % ;
- il n'y a pas de contre-indications opératoires.
Elle consiste alors en une ablation de la plaque d'athérome au cours d'une intervention de chirurgie vasculaire (endartérectomie). Le traitement médical doit tout de même lui être associé.
Notes et références
- (en) J. D. Easton, J. L. Saver, G. W. Albers, M. J. Alberts, S. Chaturvedi, E. Feldmann et T. S. Hatsukami, « Definition and Evaluation of Transient Ischemic Attack: A Scientific Statement for Healthcare Professionals From the American Heart Association/American Stroke Association Stroke Council; Council on Cardiovascular Surgery and Anesthesia; Council on Cardiovascular Radiology and Intervention; Council on Cardiovascular Nursing; and the Interdisciplinary Council on Peripheral Vascular Disease: The American Academy of Neurology affirms the value of this statement as an educational tool for neurologists. », Stroke, vol. 40, no 6, , p. 2276–2293 (ISSN 0039-2499, DOI 10.1161/STROKEAHA.108.192218)
- Selon la nouvelle définition de l'HAS (Haute autorité de santé) en 2007
- HAS (2007) Prise en charge initiale d'un Accident Ischémique Récent, Séries de critères de qualité pour l'évaluation et l'amélioration des pratiques, Collection Évaluation et Amélioration des pratiques, consulté le .
- European Stroke Organisation (ESO) Executive Committee, ESO Writing Committee, Guidelines for management of ischaemic stroke and transient ischaemic attack 2008, Cerebrovasc Dis, 2008;25:457-507
- Amarenco P, Labreuche J, Lavallée PC, TIA patients with ABCD2 <4 can have similar 90-day stroke risk than TIA patients with ABCD2 ≥4, Stroke, 2012;43:863-865
- Rothwell PM, Giles MF, Chandratheva A et al. Effect of urgent treatment of transient ischaemic attack and minor stroke on early recurrent stroke (EXPRESS study): a prospective population-based sequential comparison, Lancet, 2007;370:1432-1442
- Amarenco P, Lavallée PC, Labreuche J et al. One-year risk of stroke after transient ischemic attack or minor stroke, The New England Journal of Medicine, 2016;374:1533-1542
- Portail de la médecine