Colite microscopique
La colite microscopique désigne plusieurs pathologies proches dont deux sont mieux définies :
- la colite collagène [1] ;
- la colite lymphocytaire[1],[2].
| Médicament | Budésonide, Symbicort et acide 5-aminosalicylique |
|---|---|
| Spécialité | Gastro-entérologie |
| CISP-2 | D99 |
|---|---|
| DiseasesDB | 30087 |
| eMedicine | 180664 |
| MeSH | D046728 |
![]() Mise en garde médicale
Mise en garde médicale
Ces deux affections sont caractérisées par des lésions inflammatoires de la muqueuse du côlon, associées à une diarrhée aqueuse non-sanguinolente et chronique et par une coloscopie ne révélant pas ou peu d'anomalie. Seuls les résultats histopathologiques des biopsies montrent des cellules touchées par un processus inflammatoire caractéristique[3].
Histoire médicale
La colite microscopique est une entité pathologique récemment définie : elle a été réellement décrite pour la première fois en 1982[4].
- La colite collagène a été reconnue en 1976[5]
- La colite lymphocytaire a été décrite en 1989[6].
Signes et symptômes
Le symptôme principal et général est une diarrhée, aqueuse, non-sanguinolente et persistante.
Cette diarrhée peut être abondante, et alors associée à une perte de poids non intentionnelle[3]. Elle est parfois accompagnée de douleurs abdominales, et d'une incontinence fécale.
Environ 10% des cas de diarrhée chronique non sanguinolente aboutissent à un diagnostic de colite microscopique [1].
Causes possibles, et troubles associés
Les causes de cette maladie sont encore mal comprises. Quelques indices sont cités par la littérature, mais les liens de causes à effet sont souvent difficiles à confirmer ou infirmer en raison de nombreux facteurs de confusion.
Aspects auto-immuns: Chez les patients touchés par une colite microscopique, on note (par rapport à la population générale) une incidence accrue de maladies auto-immunes ou potentiellement auto-immunes, telles que l'arthrite, le syndrome de Gougerot-Sjögren, certains troubles de la thyroïde et la Maladie cœliaque [3].
Causes iatrogéniques: Une association avec divers médicaments est documentée, notamment avec les inhibiteurs de la pompe protons, H 2 bloquants, les inhibiteurs de la recapture de la sérotonine (ISRS) et des médicaments anti-inflammatoires non stéroïdiens (AINS)[3],[1].
Une diarrhée acide biliaire (ou diarrhée biliaire) est présente chez 41% des patients atteints de colite collagène et 29% de colite lymphocytaire[2]. De plus, la cigarette a été identifiée comme un facteur de risque significatif de colite microscopique[3].
Diagnostic
La coloscopie ne détecte rien (ou est quasi-normale).
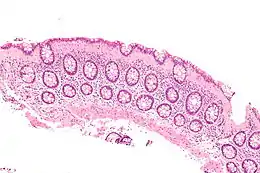
Comme les changements d'aspect de la muqueuse sont souvent microscopiques et locaux ,un examen limité au rectum (coloscopie courte) peut ne pas détecter la colite microscopique. Une coloscopie complète est donc nécessaire[1]. Des biopsies coliques multiples sont effectuées pour poser le diagnostic[3]. Les caractéristiques histologiques des biopsies du côlon indiquant une colite microscopique sont les suivantes : plus de 20 lymphocytes intraépithéliaux pour 100 cellules épithéliales et, en outre, 10 à 20 µm d'une bande de collagène sous-épithélial épaissie dans la colite collagène[3]. Une inflammation de la lamina propria, avec principalement des cellules mononucléées, peut être observée dans la colite collagène[3].
Définition de la pathologie
Les lésions sont locales (microscopiques) dans un côlon apparemment macroscopiquement sain. Elles associent :
- une hyperlymphocytose intra-épithéliale ; Une augmentation des cellules inflammatoires, en particulier des lymphocytes est visible dans les biopsies du côlon qui reste par ailleurs d'aspect et d'architecture normaux[1]. Le nombre des cellules inflammatoires augmente à la fois dans l'épithélium de surface ("lymphocytes intraépithéliaux") et dans la lamina propria. La caractéristique-clé est : plus de 20 lymphocytes intra-épithéliaux détectés pour 100 cellules épithéliales[1]. C'est la principale caractéristique de la colite lymphocytaire ;
- un certain degré de cryptite ;
- un infiltrat inflammatoire de la lamina propria ;
- En cas de colite collagène, on constate aussi des anomalies caractéristiques et distinctives de l'épithélium de revêtement : c'est la présence d'une couche épaissie de collagène sous-épithélial, pouvant atteindre 30 micromètres d'épaisseur, qui s'ajoute aux caractéristiques de la colite lymphocytaire[3].
Les deux types de colite microscopique ont en commun de très nombreuses caractéristiques, dont l'épidémiologie, les facteurs de risque et la réponse au traitement. Ceci laisse penser qu'il pourrait s'agit de sous-types de la même maladie[2].
Diagnostic différentiel
Il vise à exclure les maladies suivantes[3] :
Traitement
Des essais randomisés contrôlés par placebo ont montré que la colite lymphocytaire et la collagène répondaient bien à la budésonide (glucocorticoïde[7],[8]). La budésonide est formulée pour être active dans le côlon et le rectum distaux ; elle est efficace à la fois pour la maladie active et pour la prévention des rechutes[1],[9]. Les rechutes sont cependant fréquentes après l'arrêt du traitement[3].
Des études ont porté sur un certain nombre d'autres agents, dont les antidiarrhéiques, le sous-salicylate de bismuth (Pepto-Bismol), la mésalazine (seule ou en association avec la cholestyramine), les corticostéroïdes systémiques, la cholestyramine, les immunomodulateurs et les probiotiques se sont révélés moins efficaces que le budésonide formes de colite microscopique[3],[1],[10]. [ mise à jour nécessaire ] [11] [ mise à jour nécessaire ]
Les inhibiteurs du TNF (immunomodulateurs) l'iléostomie fractionnée, l'iléostomie déviée et la colectomie subtotale sont des options pour la prise en charge de la colite microscopique stéroïdo-dépendante ou réfractaire[3],[12]. Le recours à la chirurgie diminue grâce à l'amélioration des traitements médicamenteux[12]. La chirurgie reste envisagée pour les patients atteints de colite microscopique grave et ne répondant pas aux diverses traitements discutés ci-haut [12].
Pronostic
Il est bon, autant pour la colite lymphocytaire que pour la colite collagène, faisant considérer ces deux affections comme bénignes[13]. La majorité des cas guérissent de leur diarrhée et de leurs anomalies histologiques[8], mais des rechutes surviennent généralement si le traitement d'entretien n'est pas poursuivi[3],[1].
Épidémiologie
L'incidence et la prévalence de la colite microscopique se rapprochent de celles de la colite ulcéreuse et de la maladie de Crohn[14]. Des études menées en Amérique du Nord ont révélé des taux d'incidence de 7,1 par 100 000 années-personnes et de 12,6 par 100 000 années-personnes pour la colite collagène et pour la colite lymphocytaire, respectivement[14].
Prévalence : elle a été estimée en 2012 à 103 cas pour 100 000 personnes[1].
La colite microscopique touche typiquement, mais pas exclusivement, des femmes. L'âge moyen du diagnostic est de 65 ans, mais 25% des cas sont diagnostiqués avant l'âge de 45 ans [1]
voir aussi
Articles connexes
Liens externes
- Ressources relatives à la santé :
- Orphanet
- (en) Classification internationale des soins primaires
- (en) Diseases Ontology
- (en) DiseasesDB
- (sv) Internetmedicin
- (en) Medical Subject Headings
- (en) NCI Thesaurus
- MayoClinic.com
Notes et références
- Microscopic colitis: Current status, present and future challenges : statements of the European Microscopic Colitis Group.|périodique=J Crohns Colitis|volume=6|numéro=9|année=2012||pmcid=| doi=10.1016/j.crohns.2012.05.014| lire en ligne=http://www.sciencedirect.com/science/article/pii/S1873994612002565%7Cpages=932–45
- titre=Systematic review: are lymphocytic colitis and collagenous colitis two subtypes of the same disease - microscopic colitis?|périodique=Aliment Pharmacol Ther|volume=36|numéro=2|année=2012||pmcid=|doi=10.1111/j.1365-2036.2012.05166.x|pages=79–90
- Park, Cave et Marshall, Microscopic colitis : A review of etiology, treatment and refractory disease, vol. 21, , 8804–8810 p. (ISSN 1007-9327, PMID 26269669, PMCID 4528022, DOI 10.3748/wjg.v21.i29.8804), chap. 29
- titre=Microscopic colitis-a cause of chronic watery diarrhoea|périodique=Br Med J (Clin Res Ed)|volume=285|numéro=6355|année=1982|| pmcid=1500804|doi=10.1136/bmj.285.6355.1601|lire en ligne=|pages=1601–4
- titre=Collagenous colitis: an unrecognised entity|périodique=Gut| volume=21|numéro=2|année=1980| |pmcid=1419351|doi=10.1136/gut.21.2.164| lire en ligne=|pages=164–8
- titre=Lymphocytic ("microscopic") colitis: a comparative histopathologic study with particular reference to collagenous colitis|périodique=Hum. Pathol.|volume=20|numéro=1|année=1989||doi=10.1016/0046-8177(89)90198-6|lire en ligne=|pages=18–28
- Chande, Al Yatama, Bhanji et Nguyen, « Interventions for treating lymphocytic colitis. », Cochrane Database of Systematic Reviews, vol. 7, , p. CD006096 (PMID 28702956, DOI 10.1002/14651858.CD006096.pub4)
- « Collagenous and lymphocytic colitis. evaluation of clinical and histological features, response to treatment, and long-term follow-up. », Am J Gastroenterol, vol. 98, no 2, , p. 340–7 (PMID 12591052, DOI 10.1111/j.1572-0241.2003.07225.x)
- O'Donnell et O'Morain, « Therapeutic benefits of budesonide in gastroenterology », Therapeutic Advances in Chronic Disease, vol. 1, no 4, , p. 177–186 (ISSN 2040-6223, PMID 23251737, PMCID 3513866, DOI 10.1177/2040622310379293)
- « Interventions for treating lymphocytic colitis. », Cochrane Database Syst Rev, no 2, , p. CD006096 (PMID 18425936, DOI 10.1002/14651858.CD006096.pub3)
- « Interventions for treating collagenous colitis. », Cochrane Database Syst Rev, no 2, , p. CD003575 (PMID 18425892, DOI 10.1002/14651858.CD003575.pub5)
- Bohr, Wickbom, Hegedus et Nyhlin, « Diagnosis and management of microscopic colitis: current perspectives », Clinical and Experimental Gastroenterology, vol. 7, , p. 273–284 (ISSN 1178-7023, PMID 25170275, PMCID 4144984, DOI 10.2147/CEG.S63905)
- « Lymphocytic colitis: clinical presentation and long term course », Gut, vol. 43, no 5, , p. 629–33 (PMID 9824342, PMCID 1727313, DOI 10.1136/gut.43.5.629)
- Storr, « Microscopic Colitis: Epidemiology, Pathophysiology, Diagnosis and Current Management—An Update 2013 », ISRN Gastroenterology, vol. 2013, , p. 352718 (ISSN 2090-4398, PMID 23691336, PMCID 3654232, DOI 10.1155/2013/352718)
- Portail de la médecine