Parotidectomie
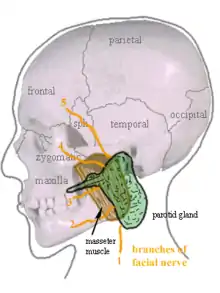
La parotidectomie est l'ablation chirurgicale complète ou partielle d'une partie de la glande parotide, c'est-à-dire de la glande salivaire située entre le muscle masséter et la peau et entre la mandibule en avant et le muscle sterno-cléido-mastoïdien en arrière. Cette intervention demande une minutie particulière car la glande parotide est traversée par le nerf facial qui permet la motricité de la moitié du visage concernée
Indication
Cette chirurgie est réalisée le plus souvent en cas de tumeur parotidienne, pour permettre de déterminer avec certitude la nature de la lésion, éviter ses complications, et traiter la lésion par son exérèse complète.
En fonction de la nature suspectée de la lésion et de sa localisation, une parotidectomie partielle ou complète pourra être réalisée. Elle peut aussi s'accompagner du retrait des ganglions lymphatiques de drainage en cas de tumeur maligne, pour permettre le traitement et pour déterminer le pronostic de la maladie. En cas de tumeur maligne avec envahissement local, elle peut être accompagnée d'une exérèse du nerf facial et des structures à proximité de la lésion (peau, os, muscles, etc.) pour permettre l'exérèse complète de la lésion.
Technique chirurgicale
C'est une intervention réalisée classiquement sous anesthésie générale.
_CRUK_369.svg.png.webp)
L'incision se localise juste en avant de l'oreille, passe sous le lobule, puis s'étend sur quelques centimètres sur le cou, à la lisière des cheveux ou dans un pli naturel du cou. Cette incision peut être étendue plus bas en cas de nécessité de réaliser un curage ganglionnaire associé.
Le nerf facial est ensuite repéré avant tout geste chirurgical glandulaire. Le chirurgie s'aide le plus souvent à cette étape d'un neuro monitoring permettant de détecter les influx nerveux par de petites électrodes insérées dans les muscles de la face[1]. Le nerf facial est ensuite disséqué sur toute sa longueur pour être repéré et ne pas être lésé, puis le chirurgien procède à l'exérèse de la lésion avec une marge de tissu parotidien plus ou moins étendu en fonction de la nature suspectée de la lésion.
La lésion peut alors être envoyée en analyse histologique extemporanée, permettant de connaitre de manière rapide la nature de la lésion, pour pouvoir compléter le geste d'exérèse si nécessaire.
Un drain est ensuite le plus souvent mis en place pour limiter les complications.
Complications
Paralysie faciale
La proximité de la glande avec le nerf facial fait que ce nerf est particulièrement à risque d'être lésé durant l'intervention.
Une paralyse faciale d'intensité variable selon la localisation tumorale, les difficultés chirurgicales et la disposition du nerf peut apparaitre immédiatement au réveil. Elle est retrouvée après 30 % des parotidectomies[1]. Celle-ci est le plus souvent temporaire, mais le temps qu'elle récupère, l'œil doit être protégé, du fait d’une fermeture incomplète des paupières. La paralysie de la face peut aussi altérer la fermeture des lèvres et l’alimentation.
En cas de tumeur maligne (cancéreuse), la récupération de la paralysie faciale est plus aléatoire, surtout lorsqu'il existait déjà une paralysie faciale avant l'intervention. Environ 2 % des parotidectomies sont associées à une paralysie faciale définitive[1].
Complications hémorragiques
Au décours immédiat de l'intervention, des complications hémorragiques nécessitant une ré-intervention sont exceptionnelles mais possibles. Un hématome post-opératoire est possible, mais rarement préoccupant.
Douleurs
La chirurgie peut être associé à quelques douleurs et difficultés transitoires à la mastication. De même, quelques douleurs cervicales sont possibles, liées à la position de la tête pendant l'intervention.
Complications salivaires
La formation de petits kystes sous cutanés, correspondant à des sialocèles, est exceptionnelle après ablation de la glande (5 % des cas)[2]. De même, il peut arriver très rarement qu’un peu de salive coule à travers la cicatrice (3 % des cas)[2]. Ces troubles régressent rapidement avec des soins locaux appropriés.
Cutanées
La parotidectomie occasionne une dépression juste en arrière de l'angle de la mâchoire, correspondant à la glande qui a été retirée.
Elle est aussi associée à une perte de sensibilité de la joue et du pavillon de l'oreille qui est normale et s'atténue avec le temps. Elle est due à la nécessité d'exérèse du nerf grand auriculaire, qui peut rarement être conservé dans ce genre de chirurgie du fait de son trajet.
Complications tardives

Une infection du site opératoire peut survenir dans les jours ou semaines qui suivent la chirurgie (environ 2 % des cas). On peut aussi observer une nécrose cutanée en regard de la cicatrice, le plus souvent sous l'oreille et chez les patients fumeurs[2].
Dans les années qui suivent l'intervention peut apparaître une « transpiration » dans la zone opératoire, lors de l'alimentation. Ce phénomène, appelé syndrome de Frey[3], d'intensité variable, est inconstant (4-62 % des cas)[4].
La cicatrice peut être sensible, voire douloureuse, parce qu'inflammatoire pendant plusieurs mois.
Alternative
Certaines tumeurs bénignes parotidiennes peuvent être surveillées. Cependant, en cas d'augmentation de volume, ou de tumeur à risque de transformation maligne (comme l'adénome pléomorphe), la chirurgie est indiquée pour éviter les complications liées à des tumeurs de volume plus important.
Il n'existe actuellement pas d'alternative à la parotidectomie. Les traitements par chimiothérapie ou par radiothérapie sont réalisés en complément de la chirurgie, ou en cas de tumeur non résecable[5].
Galerie
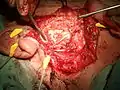 Vue opératoire montrant une dissection du nerf facial après exérèse de la parotide superficielle
Vue opératoire montrant une dissection du nerf facial après exérèse de la parotide superficielle
Notes et références
- (en) Amit J. Sood, Jeffrey J. Houlton, Shaun A. Nguyen et M. Boyd Gillespie, « Facial Nerve Monitoring during Parotidectomy: A Systematic Review and Meta-analysis », Otolaryngology–Head and Neck Surgery, vol. 152, no 4, , p. 631–637 (ISSN 0194-5998 et 1097-6817, DOI 10.1177/0194599814568779, lire en ligne, consulté le )
- (en) Silvia Lambiel, Nicolas Dulguerov, Delphine S. Courvoisier et Pavel Dulguerov, « Minor Parotidectomy Complications: A Systematic Review », The Laryngoscope, vol. 131, no 3, , p. 571–579 (ISSN 0023-852X et 1531-4995, DOI 10.1002/lary.28912, lire en ligne, consulté le )
- Encyclopédie Vulgaris Médical : Syndrome de Frey
- (en) Kevin M. Motz et Young J. Kim, « Auriculotemporal Syndrome (Frey Syndrome) », Otolaryngologic Clinics of North America, vol. 49, no 2, , p. 501–509 (PMID 26902982, PMCID PMC5457802, DOI 10.1016/j.otc.2015.10.010, lire en ligne, consulté le )
- GBCO : Groupe Breton de Cancérologie ORL, « Référentiel de traitement des tumeurs des glandes salivaire »
 [PDF],
[PDF],
- Portail de la médecine