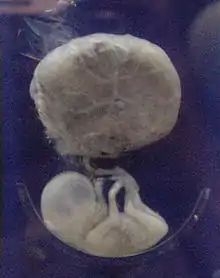
جنين حي
الجنين الحي أو الحميل[1] (بالإنجليزية: foetus) هو مرحلة في النماء السابق للولادة في الكائنات الولودية. في التطور البشري، الجنين الحي (الجمع: أجنة) هو مرحلة ما قبل الولادة بين مرحلة الجنين والولادة. تميل مرحلة الجنين الحي في التطور البشري أن تبدأ من العمر الحملي 11 أسبوع (9 أسابيع من الإخصاب).[2][3] على أي حال، النماء السابق للولادة هو عملية مستمرة بلا ملامح واضحة للتفريق بين الجنين والجنين الحي. يتميز كذلك الجنين الحي بوجود كل أعضاء الجسم الكبرى، رغم أنها ليس متطورة بالكامل ولا تؤدي وظيفتها على أكمل وجه بل وبعضها حتى ليس في موقعه التشريحي النهائي.
| جزء من سلسلة |
| نمو وتطور الإنسان |
|---|
 |
| المراحل |
| معالم بيولوجية |
| علم النفس التنموي |
|
|
نظريات مراحل التطور |
|
|
التطور
الأسابيع 9 لـ 16 (الشهر 2¼ إلى 4)

في البشر، تبدأ مرحلة الجنين الحي في بداية الأسبوع التاسع. في بداية المرحلة، يكونطول الجنين الحي عادة 30 مليمتر (1.2 بوصة) من التاج للردف، ويزن حوالي 8 جرام. تشكل الرأس تقريبًا حوالي نصف حجم الجنين الحي.[4] الحركة المشابهة للتنفس في الجنين الحي ضرورية لتحفيز تطور الرئة وليس للحصول على الأكسجين.[5] يتواجد القلب، واليدان، والقدمان، والمخ، وأعضاء أخرى لكنهم فقط في بداية التطور ولديهم الحد الأدنى من الوظيفة.[6][7] تبدأ الأعضاء التناسلية في التكون وتصبح المشيمة مكتملة الوظيفة خلال الأسبوع 9.[8]
عند تلك النقطة من التطور، تحدث حركات غير منضبطة وارتجافات حيث تبدأ العضلات، والمخ، والمسارات العصبية في التطور.[9]
الأسابيع 17 لـ 25 (الشهور 4¼ إلى 6¼)
تشعر المرأة الحامل لأول مرة عادة بحركات الجنين الحي عند حوالي 21 أسبوع، بينما تشعر المرأة التي أنجبت من قبل بحركات الجنين بحلول الأسبوع 20.[10] بنهاية الشهر الخامس، يصل طول الجنين لحوالي 20 سم (8 بوصة)
الأسابيع 26 لـ38 (الشهر 6½ لـ 9½)

تزيد كمية الدهون في الجسم بشكل سريع. لا تكون الرئتان ناضجتين بشكل كامل. تتكون وصلات المهاد في المخ التي تتوسط المدخلات الحسية. العظام تكون متطورة بشكل كامل، لكن لا تزال ناعمة ومرنة. يصبح الحديد، والكالسيوم، والفوسفور أكثر وفرة. تصل الأظافر لنهاية أطراف الأصابع. يبدأ زَغَبُ الجنين (شعر لانوغو) في الاختفاء، حتى يختفي تماما ماعدا على أعلى الذراعين، والكتفين. تظهر براعم ثديية صغيرة في كلا الجنسين. يصبح شعر الرأس أخشن وأكثر سمكًا. تكون الولادة وشيكة وتحدث حول الأسبوع 38 بعد الإخصاب. يعتبر الجنين الحي مكتمل النمو وجاهز للولادة بين الأسبوعين 36 و40، حين يكون جاهزًا بما يكفي للحياة خارج الرحم.[12][13] قد يكون طوله بين 48 لـ53 سم (19 لـ21 بوصة) حين يولد. يكون التحكم في الحركة محدودًا عند الولادة، وتتطور الحركات الإرادية الهادفة حتى البلوغ.[14][15]
التنوع في النمو
يوجد تنوع كبير في نمو الجنين البشري الحي. حين يكون حجم الجنين الحي أقل من المتوقع، تعرف تلك الحالة باسم نخلف النمو داخل الرحم (Intrauterine growth restriction)، يمكن أن تكون العوامل المؤثرة على نمو الجنين الحي نابعة من الأم، أو المشيمة، أو الجنين.[16]
عوامل أموية تشمل وزن الأم، ومؤشر كتلة الجسم، والحالة الغذائية، والضغط النفسي، والتعرض للسموم (مثل التبغ، والكحول، والهيروين، والأدوية الأخرى الضارة للجنين الحي)، وتدفق الدم الرحمي
عوامل مشيمية تشمل الحجم، والتركيب الدقيق، وتدفق الدم السري، والبروتينات الناقلة والرابطة، واستهلاك وإنتاج المغذيات.
عوامل جنينية تشمل الجينوم الجنيني، وإنتاج المغذيات، والمخرجات الهرمونية. كذلك تميل الأجنة الأنثوية لأن يكون وزنها أقل من الذكور عند الولادة.[16]
يتم تقسيم نمو الجنين عادة كما يلي: صغير بالنسبة لسن الحمل، ومناسب بالنسبة لسن الحمل، وكبير بالنسبة لسن الحمل.[17] قد يؤدي صغير بالنسبة لسن الحمل إلى وزن ولادة منخفض، رغم أن الولادة المبكرة قد تؤدي كذلك إلى وزن ولادة منخفض. يزيد وزن الولادة المنخفض خطر وفيات الفترة المحيطة بالولادة، والاختناق، وانخفاض درجة الحرارة، وكثرة كريات الدم الحمر، ونقص كالسيوم الدم، واضطرابات مناعية، واضطرابات عصبية، ومشاكل صحية أخرى طويلة الأمد. قد يكون الطفل الصغير بالنسبة لسن الحمل مصحوبًا بتأخر في النمو، أو قد يكون مصحوبًا بالتقزم المطلق للنمو
القابلية للحياة
تشير القابلية للحياة إلى نقطة ما في تطور الجنين قد يكون الجنين عندها قادرًا على النجاة خارج الرحم. الحد الأدنى لقابلية الجنين للحياة هو حوالي 5¾ شهر من العمر الحملي وغالبا ما يكون بعدها.[18]
لا يوجد حد حاد للتطور، أو العمر الحملي، أو الوزن الذي يصبح فيه الجنين البشري تلقائياً قابلاً للحياة.[19] وفقًا لدراسات أجريت بين 2003 و2005، ينجو 20 لـ35% من الأطفال المولودين عند عمر حملي 23 أسبوع، فيما ينجو 50-70% من الأطفال المولودين عند الأسبوع 24 أو 25، وأكثر من 90% من المولودين عند الأسبوع 26-27.[20] من النادر أن يعيش طفل وزنه أقل من 500 جرام (17.6 أونصة).
حين يولد أطفال بهذا الشكل المبكر، تكون الأسباب الرئيسية للوفيات الفترة المحيطة بالولادة هي أن الجهاز التنفسي والجهاز العصبي المركزي لم يتمايزا بالكامل. إذا تم منح أولئك الأطفال رعاية خبيرة في فترة ما بعد الولادة، قد ينجو بعض الرضع الذين يبلغ وزنهم أقل من 0.50 كج، ويشار إليهم بوزن الولادة المنخفض الشديد، أو الرضع غير الناضجين.
الولادة المبكرة هي السبب الأكثر شيوعا لوفيات الفترة المحيطة بالولادة، حيث تسبب حوالي 30% من وفيات حديثي الولادة.[20] بمعدل وقوع 5% لـ18% من كل لولادات،[21] هي كذلك أكثر شيوعًا عن تأخر موعد الولادة، الذي يحدث في 3-12% من كل حالات الحمل.[22]
جهاز الدوران
قبل الولادة
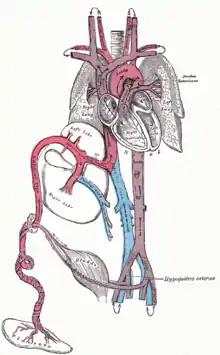
يتكون القلب والأوعية الدموية التي تشكل جهاز الدوران بشكل مبكر نسبيًا خلال التطور الجنيني، ولكنها تستمر في النمو والتطور في التعقيد في الجنين النامي. الجهاز الدوري الذي يؤدي وظيفته هو ضرورة حيوية، حيث لا تستطيع أنسجة الثدييات أن تنمو أكثر من بضع طبقات من الخلايا دون إمداد دموي نشط. يختلف دوران الدم قبل الولادة عن دوران الدم بعد الولادة، بشكل رئيسي بسبب عدم استخدام الرئتين. يحصل الجنين الحي على الأكسجين والمغذيات من الأم عن طريق المشيمة والحبل السري.[23]
يتم حمل الدم من المشيمة للجنين عن طريق الوريد السري. يدخل حوالي نصف هذا الدم إلى القناة الوريدية للجنين ويتم حمله للوريد الأجوف السفلي، فيما يدخل النصف الآخر الكبد عن طريق الحد السفلي للكبد. فرع الوريد السري الذي يغذي الفص الأيمن للكبد ينضم أولا للوريد البابي. يتحرك الدم بعد ذلك إلى الأذين الأيمن للقلب. في الجنين، توجد فتحة بين الأذين الأيمن والأيسر (ثقبة بيضوية)، ويتدفق معظم الدم من الأذين الأيمن للأيسر، وبهذا يتجاوز الدورة الدموية الصغرى (الرئوية). يكون أغلب سريان الدم إلى البطين الأيسر ومنه يتم ضخه عبر الأبهر إلى الجسم. يتحرك بعض الدم من الأبهر عن طريق الشرايين الحرقفية الغائرة إلى الشرايين السرية، ويدخل المشيمة مرة أخرى، أين يتم التقاط ثنائي أكسيد الكربون والمخلفات الأخرى من الجنين لتدخل دوران الأم.[23]
بعض الدم في الأذين الأيمن لا يدخل الأذين الأيسر، وإنما يدخل البطين الأيمن ويتم ضخه إلى الشريان الرئوي. في الجنين، توجد وصلة خاصة بين الشريان الرئوي والأبهر، تسمى القناة الشريانية، وتوجه أغلب ذلك الدم بعيدا عن الرئتين (اللتان لا تستعملان للتنفس في تلك المرحلة لأن الجنين معلق في سائل سلوي).[23]
التطور بعد الولادة
مع أول نفس بعد الولادة، يتغير الجهاز بشكل مفاجئ. تقل المقاومة الرئوية بشكل درامي، ما يحث مزيد من الدم على التحرك نحو الشريان الرئوي من الأذين والبطين الأيمن للقلب وسريان دم أقل عبر الثقبة البيضوية إلى الأذين الأيسر. يسافر الدم من الرئتين عبر الأوردة الرئوية إلى الأذين الأيسر، ما يزيد الضغط الذي يدفع الحاجز الأولي ضد الحاجز الثانوي، ما يغلق الثقبة البيضوية وبذلك يكتمل فصل جهاز الدوران في الطفل حديث الولادة إلى جانب أيمن وجانب أيسر. بعد ذلك، تعرف الثقبة البيضوية باسم الفجوة البيضوية.
تغلق القناة الشريانية بشكل طبيعي خلال يوم أو يومين بعد الولادة، تاركة الرباط الشرياني، فيما يغلق الوريد السري والقناة الوريدية عادة خلال يومين لخمس أيام بعد الولادة، تاركين رباط الكبد المستدير، والرباط الوريدي على الترتيب.[بحاجة لمصدر]
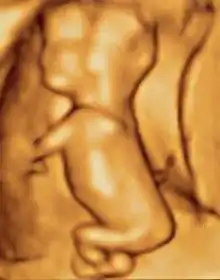 موجات فوق صوتية ثلاثية الأبعاد لجنين حي طوله 76 مم (حوالي 3 شهور ونصف عمر حملي)
موجات فوق صوتية ثلاثية الأبعاد لجنين حي طوله 76 مم (حوالي 3 شهور ونصف عمر حملي) جنين حي عند 4 شهور وربع
جنين حي عند 4 شهور وربع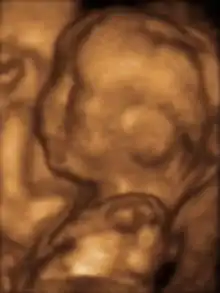 جنين حي عند 5 شهور
جنين حي عند 5 شهور
جهاز المناعة
تعمل المشيمة كحاجز أمي-جنيني ضد انتقال الميكروبات. حين يكون هناك قصور في تلك الوظيفة، يمكن أن تحدث عدوى منتقلة عموديا.
تعبر الأجسام المضادة من نوع غلوبيولين مناعي ج عبر المشيمة من الأم للجنين، ما يمنح الجنين الحي مناعة سلبية ضد الأمراض التي تملك الأم أجسام مضادة لها. يبدأ انتقال تلك الأجسام المضادة في البشر مبكرا فيما قد يكون من الشهر الخامس (عمر حملي) ومن المؤكد أنه يحدث بحلول الشهر السادس.[24]
مشاكل تنموية
الجنين النامي عرضة بشكل كبير لتشوهات في النمو والأيض، ما يزيد خطر العيوب الخلقية. أحد مواضع القلق هو أسلوب الحياة الذي تتبعه المرأة الحامل خلال الحمل.[25] النظام الغذائي خصوصا مهم في المراحل الأولى للتطور. تظهر الدراسات أن تزويد النظام الغذائي للأم بحمض الفوليك يقلل خطورة تشقق العمود الفقري وعيوب الصفيحة القاعدية الأخرى. قلق آخر بشأن النظام الغذائي هو تناول الفطار من عدمه. قد يؤدي تجاوز الإفطار إلى فترات ممتدة من نقص المغذيات في دم المرأة الحامل، ما يزيد خطورة الولادة المبكرة، أو عيوب خلقية أخرى في الجنين الحي. خلال تلك الفترة، يزيد استهلاك الكحول من خطورة حدوث متلازمة الجنين الكحولي، وهي حالة تؤدي إلى تخلف عقلي في بعض الرضع.[26]
قد يؤدي كذلكالتدخين خلال الحمل إلى نقص وزن الولادة. يعرف وزن الولادة المنخفض على أنه 2500 جرام. وزن ولادة منخفض هو موضع قلق للأطباء بسبب ميل أولئك الرضع للإصابة بمشاكل طبية ثانوية. تظهر بعض الأبحاث أن الموجات فوق الصوتية على الجنين (وتشمل الدوبلرية، وثنائية ثلاثية ورباعية الأبعاد) قد يكون لها بعض التأثيرات على وزن الولادة والنماء العصبي.[27]
العيوب الخلقية تُكتسب قبل الولادة. يمكن للرضع المصابين بأمراض قلبية خلقية معينة أن ينجو فقط طالما أن القناة الشريانية تظل مفتوحة: في تلك الحالات يمكن تأخير إغلاق القناة عن طريق إعطاء بروستاغلاندين لإعطاء وقت كافي لتصحيح العيب الخلقي جراحيا. على العكس، في حالات القناة الشريانية المفتوحة، حيث لا تغلق القناة بشكل سليم، يمكن استخدام الأدوية التي تثبط تصنيع بروستاغلاندين لتحفيز إغلاق القناة، بحيث يمكن تجنب الجراحة.
تشمل العيوب الخلقية الأخرى للقلب عيب الحاجز البطيني، ورتق الرئة، ورباعية فالو.[بحاجة لمصدر]
ألم الجنين الحي
الألم الجنيني، من حيث وجوده وآثاره، هو موضع جدال عملي ونظري. وفقًا لاستنتاجات نشرة في 2005 فإن «الدليل بشأن القدرة على الألم في الجنين محدود لكنه يشير إلى أنه من غير المحتمل أن يدرك الجنين الحي الألم قبل الثلث الثالث من الحمل.»[28][29] مع ذلك، يرى علماء البيولوجيا العصبية أن إنشاء توصيلات مهادية قشرية (عند حوالي 6 شهور ونصف) هو حدث ضروري فيما يتعلق بإدراك الجنين للألم.[30] ومع ذلك، يتضمن إدراك الألم عوامل حسية، وعاطفية وإدراكية و«من المستحيل معرفة» متى يشعر الجنين بالألم، حتى لو كان معروفًا متى تكونت الوصلات المهادية القشرية.[30] يرى بعض المؤلفون[31] أن ألم الجنين الحي محتمل منذ بداية النصف الثاني من الحمل: «الأدلة العلمية المتاحة تجعله ممكنا، بل حتى واردا، أن إدراك الجنين للألم يحدث قبل أواخر الحمل».[32]
ما إذا كان الجنين لديه القدرة على الشعور بالألم والمعاناة أم لا هو جزء من جدل الإجهاض.[33][34] في الولايات المتحدة، على سبيل المثال، اقترح المدافعون المؤيدون للحياة تشريعات تتطلب من مقدمي الإجهاض إبلاغ الحوامل بأن أجنتهم قد تشعر بالألم أثناء العملية وأنه مطلوب من كل امرأة الموافقة على أو رفض تخدير الجنين الحي.[35]
القضايا القانونية والاجتماعية
إجهاض الحمل البشري فعل قانوني و/أو مقبول في أغلب الدول، رغم أنه مع تقدم العمر الحملي يحد من الإنهاء المتأخر للحمل (الإجهاض).[36]
حيوانات أخرى

الجنين الحي هة مرحلة في النماء السابق للولادة في الكائنات الولودية. تقع هذه المرحلة بين مرحلة الجنين (التخلق المضغي) والولادة. تمتلك العديد من الفقاريات مراحل جنينية، تتراوح من معظم الثدييات إلى العديد من الأسماك.بالإضافة، بعض اللافقاريات تحمل صغارًا أحياء، بما في ذلك بعض أنواع حاملات المخالب والعديد من مفصليات الأرجل. انتشار التطور التقاربي لمرحلة الجنين الحي يظهر أن تطوره سهل نسبيًا. ينشأ غالبا من تأخير إطلاق بيضة، حيث تفقس البيضات داخل الأم قبل أن تضعها. عبر الوقت، يمكن أن تقل متانة جدار البيضة حتى تصبح أكثر بقليل من حويصلة.
تقع أجنة معظم الثدييات على نحو مماثل للجنين البشري داخل أمهاتهم.[37] مع ذلك، تشريح المنطقة المحيطة بالجنين يختلف في الحيوانات التي تحمل عدد من الأجنة في وقت واحد مقارنة بالبشر: حيث يحاط كل جنين في تلك الحيوانات بنسيج مشيمي ويتم وضعه على طول أحد رحمين طويلين بدلاً من الرحم الواحد في أنثى الإنسان.
يتنوع التطور عند الولادة بشكل كبير بين الحيوانات، بل حتى بين الثدييات. الفصائل المبتسرة عديمة الأمل نسبيًا عند الولادة وتحتاج رعاية وحماية قبل الولادة. في المقابل الحيوانات الكاملة تولد بعيون مفتوحة، ولديها شعر أو ريش ناعم، وأدمغة كبيرة، وتتحرك على الفور، وقادرة إلى حد ما على الهرب أو الدفاع عن نفسها ضد الافتراس. الرئيسيات جميعها كاملة عند الولادة، ماعدا الإنسان.[38]
تختلف مدة الحمل في الثدييات المشيمية من 18 يوم في الجربوعيات إلى 23 شهر في الفيلة.[39] بشكل عام، تحتاج أجنة الثدييات البرية الأكبر فترات حمل أطول.[39]

فوائد مرحلة الجنين الحي تعني أن الجنين أكثر تطورًا عند ولادته. لذلك، قد يحتاج الجنين لعناية أقل قبل الولادة وقد يكون أكثر قدرة على العناية بنفسه. مع ذلك، يسبب حمل الأجنة تكاليف للأم، التي ينبغي أن تأكل المزيد من الطعام لدعم نمو نسلها، وقد تتأثر حركتها وراحتها (بالأخص نحو نهاية مرحلة الجنين الحي)
في بعض الأمثلة، قد يسمح وجود مرحلة الجنين الحي للكائنات لظبط توقيت ولادة أبنائهم في موسم مناسب.[40]
انظر أيضًا
مراجع
- "foetus وفق المعجم الطبي"، مكتبة لبنان ناشرون، مؤرشف من الأصل في 2 يونيو 2020، اطلع عليه بتاريخ 02 يونيو 2020.
- Klossner, N. Jayne, Introductory Maternity Nursing (2005): "The fetal stage is from the beginning of the 9th week after fertilization and continues until birth" نسخة محفوظة 04 أغسطس 2016 على موقع واي باك مشين.
- "First Trimester - American Pregnancy Association"، americanpregnancy.org، 01 مايو 2012، مؤرشف من الأصل في 23 أبريل 2009.
- "Fetal development: MedlinePlus Medical Encyclopedia"، www.nlm.nih.gov، مؤرشف من الأصل في 27 أكتوبر 2011.
- Institute of Medicine of the National Academies, Preterm Birth: Causes, Consequences, and Prevention نسخة محفوظة 2011-06-07 على موقع واي باك مشين. (2006), page 317. Retrieved 2008-03-12
- The Columbia Encyclopedia نسخة محفوظة 2007-10-12 على موقع واي باك مشين. (Sixth Edition). Retrieved 2007-03-05.
- Greenfield, Marjorie. “Dr. Spock.com نسخة محفوظة 2007-01-22 على موقع واي باك مشين.". Retrieved 2007-01-20. [وصلة مكسورة]
- "9 Weeks Pregnant – Symptoms, Fetal Development, Tips"، مؤرشف من الأصل في 16 أغسطس 2016، اطلع عليه بتاريخ 21 يوليو 2016.
- Prechtl, Heinz. "Prenatal and Early Postnatal Development of Human Motor Behavior" in Handbook of brain and behaviour in human development, Kalverboer and Gramsbergen eds., pp. 415-418 (2001 Kluwer Academic Publishers): "The first movements to occur are sideward bendings of the head....At 9-10 weeks postmestrual age complex and generalized movements occur. These are the so-called general movements (Prechtl et al., 1979) and the startles. Both include the whole body, but the general movements are slower and have a complex sequence of involved body parts, while the startle is a quick, phasic movement of all limbs and trunk and neck." نسخة محفوظة 31 يوليو 2016 على موقع واي باك مشين.
- Levene, Malcolm et al. Essentials of Neonatal Medicine (Blackwell 2000), p. 8. Retrieved 2007-03-04. نسخة محفوظة 17 سبتمبر 2014 على موقع واي باك مشين.
- "Fetal development - 40 weeks"، BabyCenter، 2015، مؤرشف من الأصل في 29 أغسطس 2015، اطلع عليه بتاريخ 26 أغسطس 2015.
- Your Pregnancy: 36 Weeks نسخة محفوظة 2007-06-01 على موقع واي باك مشين. BabyCenter.com Retrieved June 1, 2007.
- "full-term" defined by Memidex/WordNet. نسخة محفوظة 26 يناير 2020 على موقع واي باك مشين.
- Stanley, Fiona et al. "Cerebral Palsies: Epidemiology and Causal Pathways", page 48 (2000 Cambridge University Press): "Motor competence at birth is limited in the human neonate. The voluntary control of movement develops and matures during a prolonged period up to puberty...." نسخة محفوظة 14 سبتمبر 2016 على موقع واي باك مشين.
- Becher, Julie-Claire. "Insights into Early Fetal Development"، مؤرشف من الأصل في 01 يونيو 2013., Behind the Medical Headlines (Royal College of Physicians of Edinburgh and Royal College of Physicians and Surgeons of Glasgow October 2004)
- Holden, Chris and MacDonald, Anita. Nutrition and Child Health (Elsevier 2000). Retrieved 2007-03-04. نسخة محفوظة 17 سبتمبر 2014 على موقع واي باك مشين. [وصلة مكسورة]
- Queenan, John. Management of High-Risk Pregnancy (Blackwell 1999). Retrieved 2007-03-04. نسخة محفوظة 17 سبتمبر 2014 على موقع واي باك مشين.
- Halamek, Louis. "Prenatal Consultation at the Limits of Viability نسخة محفوظة 2009-06-08 على موقع واي باك مشين.", NeoReviews, Vol.4 No.6 (2003): "most neonatologists would agree that survival of infants younger than approximately 22 to 23 weeks’ estimated gestational age [i.e. 20 to 21 weeks' estimated fertilization age] is universally dismal and that resuscitative efforts should not be undertaken when a neonate is born at this point in pregnancy."
- Moore, Keith and Persaud, T. The Developing Human: Clinically Oriented Embryology, p. 103 (Saunders 2003). نسخة محفوظة 17 يونيو 2016 على موقع واي باك مشين.
- March of Dimes - Neonatal Death نسخة محفوظة 2014-10-24 على موقع واي باك مشين., retrieved September 2, 2009.
- World Health Organization (نوفمبر 2014)، "Preterm birth Fact sheet N°363"، who.int، مؤرشف من الأصل في 07 مارس 2015، اطلع عليه بتاريخ 06 مارس 2015.
- Buck, Germaine M.؛ Platt, Robert W. (2011)، Reproductive and perinatal epidemiology، Oxford: Oxford University Press، ص. 163، ISBN 9780199857746، مؤرشف من الأصل في 15 أغسطس 2016، اطلع عليه بتاريخ 17 أغسطس 2018.. من الأصل في 2016-08-15.
- Whitaker, Kent. Comprehensive Perinatal and Pediatric Respiratory Care (Delmar 2001). Retrieved 2007-03-04. نسخة محفوظة 20 سبتمبر 2014 على موقع واي باك مشين. [وصلة مكسورة]
- Page 202 of Pillitteri, Adele (2009)، Maternal and Child Health Nursing: Care of the Childbearing and Childrearing Family، Hagerstwon, MD: Lippincott Williams & Wilkins، ISBN 1-58255-999-6..
- Dalby, JT (1978)، "Environmental effects on prenatal development"، Journal of Pediatric Psychology، 3: 105–109، doi:10.1093/jpepsy/3.3.105..
- Streissguth, Ann Pytkowicz (1997)، Fetal alcohol syndrome: a guide for families and communities، Baltimore, MD: Paul H Brookes Pub، ISBN 1-55766-283-5..
- "Questions about Prenatal Ultrasound and the Alarming Increase in Autism - Midwifery Today"، midwiferytoday.com، 01 ديسمبر 2016، مؤرشف من الأصل في 06 مايو 2012، اطلع عليه بتاريخ أكتوبر 2020.
{{استشهاد ويب}}: تحقق من التاريخ في:|تاريخ الوصول=(مساعدة) - Lee, Susan؛ Ralston, HJ؛ Drey, EA؛ Partridge, JC؛ Rosen, MA (24–31 أغسطس 2005)، "Fetal Pain A Systematic Multidisciplinary Review of the Evidence"، Journal of the American Medical Association، American Medical Association، 294 (8): 947–54، doi:10.1001/jama.294.8.947، PMID 16118385، مؤرشف من الأصل في 10 يناير 2008، اطلع عليه بتاريخ 14 فبراير 2008.. من الأصل في 2008-01-10. اطلع عليه بتاريخ 14 فبراير 2008.
- "Study: Fetus feels no pain until third trimester" نسخة محفوظة 2008-03-18 على موقع واي باك مشين. MSNBC
- Johnson, Martin and Everitt, Barry. Essential reproduction (Blackwell 2000): "The multidimensionality of pain perception, involving sensory, emotional, and cognitive factors may in itself be the basis of conscious, painful experience, but it will remain difficult to attribute this to a fetus at any particular developmental age." Retrieved 2007-02-21. نسخة محفوظة 14 فبراير 2017 على موقع واي باك مشين.
- Glover V. The fetus may feel pain from 20 weeks. Conscience. 2004-2005 Winter;25(3):35-7
- http://www.iasp-pain.org/AM/AMTemplate.cfm?Section=HOME&TEMPLATE=/CM/ContentDisplay.cfm&CONTENTID=15390&SECTION=HOME نسخة محفوظة 2013-07-01 على موقع واي باك مشين.
- White, R. Frank. " [[New research has discovered that unborn babies can feel pain. "The neural pathways are present for pain to be experienced quite early by unborn babies,” explains Steven Calvin, M.D., perinatologist, chair of the Program in Human Rights Medicine, University of Minnesota, where he teaches obstetrics." ]http://www.asahq.org/Newsletters/2001/10_01/white.htm Are We Overlooking Fetal Pain and Suffering During Abortion?] نسخة محفوظة 2016-07-19 على موقع واي باك مشين.", American Society of Anesthesiologists Newsletter (October 2001). Retrieved 2007-03-10.
- David, Barry & and Goldberg, Barth. "Recovering Damages for Fetal Pain and Suffering نسخة محفوظة 2007-09-28 على موقع واي باك مشين.", Illinois Bar Journal (December 2002). Retrieved 2007-03-10. [وصلة مكسورة]
- Weisman, Jonathan. "House to Consider Abortion Anesthesia Bill نسخة محفوظة 2008-10-28 على موقع واي باك مشين.", Washington Post 2006-12-05. Retrieved 2007-02-06.
- Anika Rahman, Laura Katzive and Stanley K. Henshaw. "A Global Review of Laws on Induced Abortion, 1985-1997 نسخة محفوظة 2016-03-03 على موقع واي باك مشين.", International Family Planning Perspectives Volume 24, Number 2 (June 1998).
- ZFIN, Pharyngula Period (24-48 h) نسخة محفوظة 2007-07-14 على موقع واي باك مشين.. Modified from: Kimmel et al., 1995. Developmental Dynamics 203:253-310. Downloaded 5 March 2007.
- Lewin, Roger. Human Evolution, page 78 (Blackwell 2004). نسخة محفوظة 12 فبراير 2020 على موقع واي باك مشين.
- Sumich, James and Dudley, Gordon. Laboratory and Field Investigations in Marine Life, page 320 (Jones & Bartlett 2008). نسخة محفوظة 11 فبراير 2020 على موقع واي باك مشين.
- Campiglia, Sylvia S.؛ Walker, Muriel H. (1995)، "Developing embryo and cyclic changes in the uterus ofPeripatus (Macroperipatus) acacioi (Onychophora, Peripatidae)"، Journal of Morphology، 224 (2): 179–198، doi:10.1002/jmor.1052240207..
روابط خارجية
- Prenatal Image Gallery Index at the Endowment for Human Development website, featuring numerous motion pictures of human fetal movement.
- "In the Womb" (National Geographic video).
- بوابة طب
- بوابة علم الأحياء