Agente antiarrítmico
Los agentes antiarrítmicos son un grupo de medicamentos que se usan para suprimir o prevenir las alteraciones del ritmo cardíaco, tales como la fibrilación auricular, el aleteo auricular—sus indicaciones en las arrítmias auriculares aún no aclaran si la supresión de dichas arrítmias prolongan la vida—,[1][2] la taquicardia ventricular y la fibrilación ventricular, a concentraciones en la que no ejercen efectos adversos sobre la propagación normal del latido cardíaco. Los antiarrítmicos son el tratamiento de elección para los pacientes con trastornos del ritmo cardíaco, aunque pueden ser reemplazados en algunas ocasiones específicas por desfibriladores, marcapasos, técnicas de ablación y quirúrgicas.
En el pasado se pensó que seguido de un infarto agudo de miocardio, la supresión de las arrítmias ventriculares podían alargar la vida del paciente. Sin embargo, en estudios clínicos de mayor cobertura y tamaño, se ha demostrado que la supresión de estas arrítmias paradójicamente aumenta la tasa bruta de mortalidad,[3][4] probablemente debido al efecto pro-arrítmico que estos agentes puedan tener. En individuos con fibrilación y aleteo auricular, el uso de agentes antiarrítmicos se indica solo para aliviar los síntomas asociados con la incapacidad del componente auricular de llenar los ventrículos.
De fallar el uso de agentes antiarrítmicos, en especial en pacientes con eventos frecuentes y en ciertos trastornos estructurales del corazón, puede que sea necesaria la implantación de un desfibrilador automático implantable (DAI). La combinación de agentes antiarrítmicos y DAIs pueden prevenir la muerte súbita cardiaca, especialmente por fibrilación ventricular.
Fisiología
Los impulsos eléctricos sistema de conducción cardiaca y que producen como consecuencia la contracción del músculo cardiaco, se originan a intervalos regulares en el nodo sinusal, por lo general a una frecuencia en el adulto de 60-100 impulsos por minuto. Estos impulsos viajan con rapidez por las aurículas hasta llegar al nódulo auriculoventricular, que es normalmente la única vía de conducción entre las aurículas y los ventrículos. La conducción por el nódulo AV es más lenta, tomando unos 0,15 segundos antes de arribar a los ventrículos. Este retraso le provee tiempo a la contracción auricular de llenar los ventrículos. El impulso viaja luego sobre las fibras del sistema His-Purkinje hasta las paredes de los ventrículos. La activación de los ventrículos se completa en menos de 0,1 segundos, de modo que la contracción de los ventrículos es sincronizada y hemodinámicamente efectiva.
Muchos factores precipitan o empeoran las arrítmias, tales como la isquemia, la hipoxia, acidosis o alcalosis, trastornos de los electrolitos, exposición excesiva a catecolaminas, influencias del sistema nervioso autónomo, toxicidad por drogas como los digitalicos o la presencia de cicatrices o tejido muerto en el corazón por infartos.[5] Cualquiera de estos u otros trastornos pueden causar fallos en la formación del impulso cardíaco, en su conducción o ambos.
Genética
En algunas arrítmias, como el síndrome de QT largo o la taquicardia conocida como torsade de pointes asociada a síncopes y muerte súbita cardiaca, se ha descubierto una posible correlación genética. Algunos de los defectos heredados ocurren a nivel de mutaciones en las proteínas que conforman los canales celulares. Algunos genes como el HERG o el KCNE2 codifican subunidades proteicas de la corriente de potasio rectificadora rápida mientras que las subunidades lentas son codificadas por los genes KCNQ1 y KCNE1, todas potenciales puntos de mutación y aberración funcional de canales de potasio y causantes, por ejemplo, de una variante familiar de fibrilación auricular.[6] Similarmente, el gen SCN5A para uno de los canales de sodio y responsable por el síndrome de QT largo subtipo 3.[7]
Uso clínico
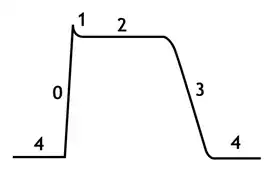
Las arrítmias cardíacas son trastornos comunes en la práctica médica, ocurriendo en un 25% de los pacientes tratados con digitálicos, 50% de pacientes anestesiados y más de 80% de pacientes con infarto de miocardio. Las arrítmias reciben tratamiento por razón de que un ritmo muy rápido, muy lento o asincronizado, pueden causar una reducción peligrosa del gasto cardíaco. Algunos de estos trastornos de la conducción eléctrica del corazón pueden precipitar a situaciones que ponen en peligro de manera veloz la vida del individuo, como una despolarización prematura ventricular o una fibrilación ventricular. En estos pacientes, los medicamentos antiarrímicos pueden salvar sus vidas, sin embargo son drogas peligrosas por su capacidad de, paradójicamente, crear arrítmias en algunos pacientes. Por esa razón se debe evaluar los riesgos con los beneficios y se debe evitar el tratamiento de arrítmias asintomáticas.[5]
Mecanismo de acción
Los principales agentes antiarrítmicos bloquean los canales de sodio, bloquean los efectos del sistema autonómico sobre el corazón, la prolongación de un período refractario efectivo y el bloqueo de los canales de calcio. El resultado es:[5]
- Una disminución de la aparición de marcapasos ectópicos al nodo sinusal;
- La reducción de la conducción y excitabilidad cardíaca aumentando el período refractario—este efecto es el resultado del bloqueo de los canales de sodio o de calcio en las células despolarizadas—;
- El bloqueo de la actividad eléctrica en casos de taquicardia o cuando hay pérdida del potencial de reposo celular;
Clasificación de los antiarrítmicos
Clásicamente estos fármacos se dividen en cinco grupos, basado en la clasificación Vaughan Williams presentada en 1970,[8] uno de los esquemas de clasificación más frecuentemente usados para los agentes antiarrítmicos. Este esquema clasifica a estos medicamentos basado en el mecanismo primario del efecto antiarrítmico individual. Sin embargo, su dependencia en el mecanismo primario es una de las limitaciones de este esquema de clasificación, debido a que muchos de los agentes antiarrítmicos tienen múltiples mecanismos de acción. La amiodarona, por ejemplo, tiene efectos que lo ubican en los primeros cuatro grupos. Otra limitación es la falta de consideración por los efectos de los metabolitos de estas drogas. La procainamida—un agente de la clase Ia, cuyo metabolito N-acetil procainamida (NAPA) tiene acciones de la clase III—es uno de tales casos. Una limitación histórica radica en que medicamentos como la digoxina y la adenosina–agentes antiarrítmicos importantes–no tenían cabida en el sistema de clasificación, de allí la instalación de la clase V.
Bajo la clasificación de Vaughan Williams hay cinco clases de agentes antiarrítmicos:
- Clase I: fármacos que bloquean los canales de Na+ dependientes del voltaje. Inhiben la corriente de sodio y, por lo tanto, disminuyen la velocidad de conducción y la excitabilidad cardíacas.[9]
- Grupo Ia: fármacos con cinética de recuperación intermedia (quinidina, procainamida, disopiramida).
- Grupo Ib: fármacos con cinética de recuperación rápida (lidocaína, mexiletina, aprindina).
- Grupo Ic: fármacos con una cinética lenta de recuperación del bloqueo (propafenona, flecainida).
- Clase II: agentes que se oponen al sistema nervioso simpático la mayoría de ellos β bloqueantes.[9]
- Clase III:agentes que afectan la salida de K+, por lo tanto son fármacos que producen prolongación del potencial de acción, y por lo tanto, del período refractario (amiodarona, sotalol, dofetilide).[9]
- Clase IV:agentes que afectan los canales de Ca2+[9] dependientes del voltaje de tipo L, con la excepción de las dihidropiridinas, y son bloqueadores del nódulo auriculoventricular. Al inhibir el flujo de calcio, disminuyen la velocidad de conducción y el período refractario de los nodos sinusal y AV, así como de células cardíacas anormalmente despolarizadas, como el miocardio isquémico (verapamilo, diltiazem).
- Clase V:agentes cuya función es por otros mecanismos o por mecanismos desconocidos: Adenosina, sales de potasio y magnesio.
Tabla de clasificación
| Clase | Ejemplos | Mecanismo | Usos clínicos[10] |
|---|---|---|---|
| Ia | Bloqueo del canal de Na+ por asociación/disociación intermedia |
| |
| Ib | Bloqueo del canal de Na+ por asociación/disociación rápida |
| |
| Ic | Bloqueo del canal de Na+ por asociación/disociación lenta |
| |
| II | Bloqueo de receptores adrenérgicos beta |
| |
| III |
|
Bloqueo de canales de K+ |
|
| IV | bloqueo de los canales de Ca2+ |
|
Agentes clase I
Los agentes antiarrítmicos de la clase I interfieren con el canal de Na+ y se agrupan de acuerdo al tipo de efecto que tienen sobre el canal sumado al efecto que ello tiene sobre la duración del potencial de acción cardíaco. A esta clase de antiarrítmicos se les llama agentes estabilizadores de la membrana, describiendo la disminución de la capacidad excitable de la membrana celular producto de los antiarrítmicos clase I. Algunos antiarrítmicos de la clase II, como el propranolol también tiene efectos estabilizadores de membrana.
Agentes clase Ia
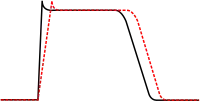
Los antiarrímicos de la clase Ia son bloqueadores del canal rápido de sodio con una cinética intermedia, es decir su capacidad de disociarse no es tan veloz.[5] El bloquear a este canal, se deprime la fase 0 de la despolarización, reduciendo la velocidad máxima (Vmax) y prolongando el potencial de acción al enlentecer la conducción eléctrica. Los agentes en esta clase también causan una disminución en la conductividad y un incremento en el período refractario cardíaco.
Las indicaciones de los antiarrítmicos clase Ia son en la taquicardia supraventricular y ventricular, latidos ventriculares prematuros sintomáticos y la prevención de una potencialmente letal fibrilación ventricular. Los agentes de esta subclase incluyen la quinidina, la procainamida y la disopiramida
La procainamida también se usa en el tratamiento de la fibrilación auricular en el abordaje del síndrome de Wolff-Parkinson-White y en el tratamiento de las taquicardias de complejo ancho que son hemodinámicamente estables. Aunque se puede usar la procainamida conjuntamente con una quinidina en la conversión de una fibrilación auricular a un ritmo sinusal, solo deben ser usados junto con un agente bloqueador del nodo auriculoventricular, como la digoxina, verapamil o un beta bloqueante porque la procainamida y la quinidina pueden aumentar la conducción a través del nódulo AV y pueden causar una fibrilación auricular tipo 1:1, causando un aumento en la contracción ventricular.
Agentes clase Ib
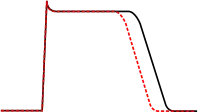
Los agentes antiarrítmicos clase Ib son bloqueadores del canal de sodio con cinética de asociación y disociación rápida, es decir, que tienen poco, si algún efecto sobre las frecuencias cardíacas más lentas y son más efectivos con la frecuencia cardíaca rápida. Los agentes de la clase Ib acortan la duración del potencial de acción y reducen su refractariedad. Estos agentes disminuyen la Vmax en células parcialmente despolarizadas por un potencial de acción de respuesta rápida. En su acción, los agentes de la clase Ib tienden a ser más específicos por los canales de sodio dependientes de voltaje. La lidocaína en particular, es altamente dependiente de la frecuencia, es decir, a mayor la frecuencia cardíaca, mayor es su acción. Ello se debe a que la lidocaína selectivamente bloquea los canales de sodio en su estado inactivo.
Los antiarrítmicos de la clase Ib se indican para el tratamiento de la taquicardia ventricular y los latidos ventriculares prematuros sintomáticos y en la prevención de la fibrilación ventricular. Algunos de los miembros de esta clase incluyen la lidocaína, mexiletina, tocainida y la fenitoína.
Agentes clase Ic
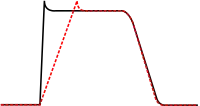
Los agentes antiarrítmicos clase Ic causan una depresión marcada de la fase 0 de despolarización, disminuyendo así la Vmax. Disminuyen la contractilidad, pero tienen un efecto mínimo sobre la duración del potencial de acción.[5] De los antiarrítmicos de clase I, los agentes de la subclase Ic son los que tienen los efectos bloqueadores del canal de sodio más potentes.
La clase Ic de antiarrítmicos se indican en las potencialmente letales taquicardias ventriculares y fibrilación ventricular y para el tratamiento de la taquicardia supraventricular refractaria, como la fibrilación auricular. Estos agentes son potencialmente pro-arrítmicos, especialmente bajo situaciones con trastornos estructurales del corazón, como un pos-infarto, de modo que son contraindicados en esas instancias. Algunos de los agentes Ic incluyen la encainida, flecainida, moricizina, y propafenona.
Agentes clase II
Los antiarrítmicos de la clase II son bloqueadores beta convencionales y actúan bloqueando los efectos de las catecolaminas a nivel del receptor adrenérgico β1 disminuyendo así la actividad simpática sobre el corazón.[5] Estos agentes son particularmente útiles en el tratamiento de las taquicardias supraventriculares al disminuir la conducción eléctrica que pasa por el nódulo AV. Algunos agentes en esta clase incluyen el atenolol, esmolol, propranolol y el metoprolol
Agentes clase III

Los agentes antiarrítmicos de la clase III bloquean los canales de potasio, prolongando así la repolarización cardíaca.[11] Siendo que estos agentes no afectan los canales de sodio, la velocidad de conducción no se ve disminuida. La prolongación de la duración del potencial de acción y del período refractario, combinado con el mantenimiento de la velocidad normal de conducción eléctrica, previenen las antiarrítmias con circuitos de re-entrada.
La clase III de antiarrítmicos exhiben una dependencia por uso revertida sobre la duración del potencial de acción, es decir, el período refractario del miocito ventricular aumenta con las frecuencias cardíacas más lentas. Ello incrementa la susceptibilidad del miocardio a segundas despolarizaciones tempranas, o despolarizaciones tempranas que siguen a una despolarización completa, especialmente a frecuencias cardíacas bajas. Los antiarrítmicos que así funcionan son más efectivos en la prevención de taquiarrítmias que en la conversión hacia un ritmo sinusal normal.
La amiodarona se indica en el tratamiento de la taquicardia ventricular refractaria o la fibrilación ventricular, en particular en presencia de una isquemia aguda. La prolongación del potencial de acción por amiodarona es unifrome en un rango amplio de frecuencias cardíacas, de modo que es un medicamento sin dependencia revertida por uso. En contraste, la dofeilida bloquea solo los canales de potasio rápidos, por lo que a frecuencias cardíacas altas, cuanda hay menor participación de canales de potasio, la dofetilida tiene un efecto menor sobre el potencial de acción.[11]
El sotalol se indica para el tratamiento de las taquiarrítmias auriculares y ventriculares y las arrítmias AV de reentrada. La ibutilida es el único agente antiarrítmico aprobado en algunos países para el uso de la conversión aguda de una fibrilación auricular a un ritmo sinusal.
Otros agentes de este grupo incluyen la azimilida, bretilio, clofilium, tedisamil y la sematilida.
Agentes clase IV
Los agentes antiarrítmicos tipo IV son bloqueadores de los canales de calcio, por lo que disminuyen la conducción a través del nódulo AV y acortan la fase 2 o meseta del potencial de acción cardíaco.[5] Como consecuencia, reducen la contractilidad del corazón por lo que están contraindicados en la insuficiencia cardíaca. Sin embargo, en contraste con los beta bloqueadores, los antiarrítmicos clase IV permiten que el cuerpo vuelva a tomar control adrenérgico de la frecuencia y contractilidad cardíacas. Algunos agentes de la clase IV de antiarrítmicos incluyen al verapamil y al diltiazem.
Agentes clase V
Los agentes antiarrítmicos tipo V incluyen la digoxina y la adenosina. La digoxina aumenta la actividad vagal por medio de su acción central sobre el sistema nervioso central, disminuyendo así la conducción de impulsos eléctricos a través del nodo AV.
Referencias
- Wyse D, Waldo A, DiMarco J, Domanski M, Rosenberg Y, Schron E, Kellen J, Greene H, Mickel M, Dalquist J, Corley S (2002). «A comparison of rate control and rhythm control in patients with atrial fibrillation.». N Engl J Med 347 (23): 1825-33. PMID 12466506.
- Nichol G, McAlister F, Pham B, Laupacis A, Shea B, Green M, Tang A, Wells G (2002). «Meta-analysis of randomised controlled trials of the effectiveness of antiarrhythmic agents at promoting sinus rhythm in patients with atrial fibrillation.». Heart 87 (6): 535-43. PMID 12010934. doi:10.1136/heart.87.6.535.
- «Preliminary report: effect of encainide and flecainide on mortality in a randomized trial of arrhythmia suppression after myocardial infarction. The Cardiac Arrhythmia Suppression Trial (CAST) Investigators.». N Engl J Med 321 (6): 406-12. 1989. PMID 2473403.
- «Effect of the antiarrhythmic agent moricizine on survival after myocardial infarction. The Cardiac Arrhythmia Suppression Trial II Investigators.». N Engl J Med 327 (4): 227-33. 1992. PMID 1377359.
- Katzung, Bertram G. (2007). «14». Basic & Clinical Pharmacology (9 edición). McGraw-Hill. pp. 309-313. ISBN 0071451536.
- Genetics Home Reference. KNCQ1 Archivado el 1 de febrero de 2009 en Wayback Machine. (artículo completo disponible en inglés]. U.S. National Library of Medicine. Último acceso 8 de julio de 2008.
- Genetics Home Reference. SCN5A Archivado el 12 de diciembre de 2008 en Wayback Machine. (artículo completo disponible en inglés]. U.S. National Library of Medicine. Último acceso 8 de julio de 2008.
- Vaughan Williams EM. "Classification of anti-arrhythmic drugs." In: Symposium on Cardiac Arrhythmias, Sandfte E, Flensted-Jensen E, Olesen KH eds. Sweden, AB ASTRA, Södertälje, 1970;449-472.
- Texas Heart Institute (Instituto del Corazón de Texas). Antiarrítmicos (artículo completo disponible en español). Julio de 2007. último acceso 8 de julio de 2008.
- A menos que se especifíque en las celdas individuales, la referencia para la tabla de clasificación es: Rang, H. P. (2003). Pharmacology. Edinburgh: Churchill Livingstone. ISBN 0-443-07145-4.
- Lenz TL, Hilleman DE, Department of Cardiology, Creighton University, Omaha, Nebraska. Dofetilide, a New Class III Antiarrhythmic Agent. Pharmacotherapy 20(7):776-786, 2000. (Medline abstract)