Hormona ovárica
Las hormonas ováricas son los estrógenos y los progestágenos, que son las hormonas femeninas. Son sintetizadas, almacenadas y secretadas por los ovarios y su producción va disminuyendo luego de la menopausia.
El ovario endócrino
Los ovarios poseen dos funciones interrelacionadas: la producción de hormonas de tipo esteroide (la esteroidogénesis), y por otra parte la gametogénesis cuyos gametos maduros son los óvulos.
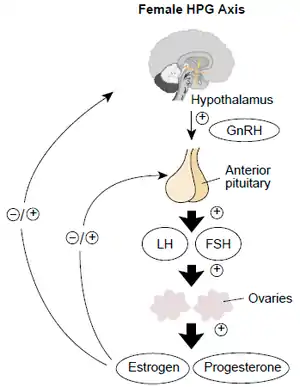
Las hormonas ováricas, son secretadas solamente en respuesta a las dos hormonas peptídicas sexuales femeninas: la LH y la FSH de la Adenohipófisis.[1]
Los ovarios secretan dos grupos principales de hormonas esteroides, los estrógenos y los gestágenos. El estrógeno más importante de los ovarios, es la hormona estradiol y el gestágeno más importante es la progesterona.[1]
Función de hormona ovárica
- Los estrógenos, son secretados por los folículos de Graaf promueven el crecimiento y la maduración de los órganos sexuales internos y externos, y producen las características sexuales femeninas que se desarrollan en la pubertad. También actúan sobre las glándulas mamarias para promover su desarrollo, al estimular el crecimiento de los conductos y el estroma además de la acumulación de tejido adiposo.
- El estrógeno predominante durante los años reproductivos, tanto en los niveles séricos absolutos como también en la actividad estrogénica es el estradiol. Durante la menopausia, la estrona es el estrógeno predominante el cual aumenta por cambio periférico de andrógenos. Durante el embarazo, el estrógeno predominante es el estriol. El estradiol es alrededor de 10 veces más potente que la estrona y alrededor de 80 veces más potente que el estriol en sus efectos estrogénicos.
- Las progesteronas, son secretadas por el cuerpo lúteo, preparan los órganos sexuales internos, sobre todo el útero, para un posible embarazo, al promover cambios secretores en el endometrio. También preparan la glándula mamaria para la lactancia al promover la proliferación de los lobulillos.
- Ambas hormonas desempeñan un papel importante en el ciclo menstrual porque preparan el útero para la implantación de un posible óvulo fecundado. Si la implantación no ocurre, el endometrio del útero se degenera y sobreviene la menstruación.
- Los andrógenos del ovario, son precursores de los estrógenos en la génesis de los otros esteroides ováricos. Los andrógenos predominantes secretados por el ovario son la Dehidroepiandrosterona (DHEA), la Androstenediona (A) y la Testosterona (T).[2]
- En condiciones normales, se secretan en cantidades promedio de 0.5 mg/día, para la androstenediona, y 1.5 mg/día para la testosterona. Su producción en el ovario es estimulada por la LH. Las funciones de los andrógenos, no están bien definidas en la mujer, actúan cooperativamente con los estrógenos en sus efectos tróficos, metabólicos, y sobre el crecimiento óseo y corporal.[3]
Hormona ovárica y pubertad
Hasta la pubertad los niveles de LH y FSH circulantes están bajos, porque la liberación de su precursora la GnRH, está inhibida.
Los factores que inhiben la liberación de GnRH en el Hipotálamo durante la niñez, son neurotransmisores y péptidos (GABA y kisspeptina). La liberación de GnRH se vuelve menos sensible a la inhibición por estrógenos y progesterona y su liberación induce la pubertad.[4]
El incremento resultante de GnRH liberada promueve la secreción de LH y FSH, que estimulan la producción de estrógenos. Los estrógenos estimulan el desarrollo de los caracteres sexuales secundarios durante la pubertad.
Edad de inicio de la pubertad
A menudo, la pubertad aparece antes que el promedio en las niñas moderadamente obesas y más tarde que en el promedio en las niñas de muy bajo peso y mal nutridas.[5] Tales observaciones sugieren que un peso corporal crítico o una cierta cantidad de grasa son necesarios para la pubertad.
La edad de inicio de la pubertad también varía entre grupos étnicos (p. ej., tiende a ser más temprana en las personas de raza negra y los hispanos que en los asiáticos y los blancos no hispanos).[6]
Cambios físicos de la pubertad
Los cambios físicos de la pubertad ocurren secuencialmente durante la adolescencia.
La menarca (el primer período menstrual) aparece unos 2 a 3 años después de que las mamas comienzan a crecer. Los ciclos menstruales suelen ser irregulares en la menarca y pueden tomar hasta 5 años para llegar a ser regulares. El crecimiento físico acelerado se ve limitado después de la menarca. El hábito corporal cambia y la pelvis y las caderas se ensanchan. La grasa corporal aumenta y se acumula en las caderas y los muslos.[7]
Hormona ovárica y folículos
En el ovario, la FSH induce la maduración de los folículos, así como la biosíntesis de estrógenos y progesterona, en tanto que la LH estimula la secreción de andrógenos y la luteinización de los folículos posovulatorios.[8]
En el ovario de la mujer en edad fértil, los folículos se encuentran en todas las etapas del desarrollo, aunque predominan los folículos primordiales.[9]
Ovulación
Unas 24 horas antes de la ovulación, en la adenohipófisis se induce una liberación masiva de FSH y LH. En respuesta al aumento vertiginoso de LH, los receptores de esta hormona en las células de la granulosa se inhiben y las células dejan de producir estrógenos. Desencadenada por este gran aumento súbito, se reanuda la primera división meiótica del ovocito primario que formará al ovocito secundario y al primer cuerpo polar. Luego, tanto las células de la granulosa como las células de la teca sufren luteinización y producenprogesterona
Cuerpo lúteo
Después de la ovulación el folículo colapsado se reorganiza en el cuerpo lúteo. En la ovulación, la pared folicular, compuesta por las células de la granulosa y de la teca, adquiere pliegues profundos a medida que el folículo colapsa y se transforma en el cuerpo lúteo o cuerpo amarillo (debido a la presencia de lipocromo, que les da este color)
Se identifican dos tipos de células luteínicas:
- Células luteínicas de la granulosa: que son células grandes, ubicadas en forma central derivadas de las células de la granulosa. Constituyen alrededor del 80% del cuerpo lúteo y sintetizan estrógenos, progesterona e inhibina.
- Células luteínicas de la teca: que son células más pequeñas, teñidas con más intensidad y localizadas en forma periférica. Estas células corresponden al 20 % restante de las células del cuerpo lúteo y secretan andrógenos y progesterona.
A medida que el cuerpo lúteo comienza a formarse, los vasos sanguíneos y linfáticos crecen rápidamente en la capa granulosa dentro del cuerpo lúteo que se localizará en la corteza del ovario y secreta progesterona y estrógenos que estimulan el crecimiento y la actividad secretora del endometrio, para prepararlo para la implantación del cigoto en desarrollo en caso de que se produzca la fecundación.
Si no ocurren, el cuerpo lúteo permanece activo sólo durante 14 días. En ausencia de la hormona gonadotrofina coriónica humana (hCG), el cuerpo lúteo comienza a degenerarse alrededor de 10 a 12 días después de la ovulación.
Hormona ovárica y cambios cíclicos
Endometrio
El endometrio, con sus planos esponjoso y epitelial forman la capa funcional, un plano transitorio que se esfacela durante la menstruación.
Durante el ciclo menstrual, los ciclos endometriales atraviesan sus propias fases:
- Menstrual
- Proliferativa
- Secretora
A medida que aumentan los niveles de estradiol, la capa basal intacta regenera el endometrio, hasta su espesor máximo al final de la fase ovárica proliferativa del ciclo endometrial. La mucosa se engrosa y las glándulas se alargan y se enrollan, haciéndose tortuosas.
Cuello uterino
Durante la fase folicular, el aumento de los niveles de estradiol incrementan la vascularización y el edema cervical Durante la fase lútea, los niveles elevados de progesterona hacen que el moco cervical sea más espeso y menos elástico,
Vagina
Al principio de la fase folicular, cuando los niveles de estradiol son bajos, el epitelio vaginal es fino y pálido. Al final de la fase folicular, a medida que los niveles de estradiol aumentan, las células pavimentosas maduran y se cornifican, provocando un aumento del espesor del epitelio.
Durante la fase lútea, el número de células intermedias aumenta, [10]
Fecundación
Si la fecundación y la implantación ocurre, el cuerpo lúteo aumenta su tamaño para formar el cuerpo lúteo del embarazo, que dependen de las luteotrofinas producidas por el ovario, que incluyen:
- Estrógenos
- IGF-I y II
Las luteotrofinas endocrinas son:
- Hcg que estimula los receptores de LH en el cuerpo lúteo e impide su degeneración
- LH y prolactina
- Insulina
Las concentraciones elevadas de progesterona bloquean el desarrollo cíclico de los folículos ováricos.
La función del cuerpo lúteo comienza a declinar gradualmente después de 8 semanas de gestación, aunque persiste durante todo el embarazo. Pero su función es completamente reemplazada por la placenta, que produce una cantidad suficiente de estrógenos y progestágenos.
Referencias
- Hall J.E. «Cap.81: Fisiología femenina antes del embarazo y hormonas femeninas». Tratado de Fisiología Médica, Guyton (12 edición). pp. 987-990.
- Cóppola F., Nader J., Aguirre R. (2005). «Síndrome de insuficiencia androgénica en la mujer». Rev. Méd. Urug. (Montevideo: SciELO) 21 (3). Consultado el 22 de agosto de 2020.
- Malgor, Valsecia. › filesPDF farmacología de las hormonas sexuales femeninas. estrógenos. antiestrógenos. progesterona. pr Capítulo 26:Farmacología de las Hormonas Sexuales Femeninas (PDF). Universidad Nacional del Nordeste. pp. 192-210. Consultado el 22 de agosto de 2020.
- Jennifer Knudtson, Jessica E. McLaughlin (2019). «Endocrinología reproductiva femenina». Manual MSD, Versión para profesionales.
- Rosenfield, Robert L.; Lipton, Rebecca B.; Drum, Melinda L. (2009-01). «Thelarche, pubarche, and menarche attainment in children with normal and elevated body mass index». Pediatrics 123 (1): 84-88. ISSN 1098-4275. PMID 19117864. doi:10.1542/peds.2008-0146. Consultado el 19 de agosto de 2020.
- Herman-Giddens, M. E.; Slora, E. J.; Wasserman, R.C.; Bourdony, C.J.; Bhapkar, M.V.; Koch, G.G.; Hasemeier, C.M. (1997-04). «Secondary sexual characteristics and menses in young girls seen in office practice: a study from the Pediatric Research in Office Settings network». Pediatrics 99 (4): 505-512. ISSN 1098-4275. PMID 9093289. doi:10.1542/peds.99.4.505. Consultado el 19 de agosto de 2020.
- Marshall, W. A.; Tanner, J. M. (1969-06). «Variations in pattern of pubertal changes in girls.». Archives of Disease in Childhood 44 (235): 291-303. ISSN 0003-9888. PMC 2020314. PMID 5785179. Consultado el 19 de agosto de 2020.
- Velázquez Domínguez J.A.; Mendieta Márquez E. «Desarrollo folicular». SciELO, UAM-Iztapalapa. Archivado desde el original el 23 de octubre de 2016. Consultado el 28 de marzo de 2021.
- Sadler T.W., Langman J. (2007). Embriologia medica: Con orientacion clinica. Médica Panamericana.
- Ross, Michael H. (2006). Histology : a text and atlas : with correlated cell and molecular biology (5th ed edición). Lippincott Wiliams & Wilkins. ISBN 0-7817-5056-3. OCLC 60516651. Consultado el 19 de agosto de 2020.