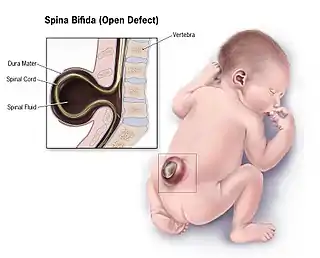
Espina bífida
La espina bífida es una malformación congénita en la que existe un cierre incompleto del tubo neural al final del primer mes de vida embrionaria y posteriormente, el cierre incompleto de las últimas vértebras.
| Espina bífida | ||
|---|---|---|
 | ||
| Especialidad |
genética médica neurología | |
La principal causa de la espina bífida es el déficit de ácido fólico en la madre durante los meses previos al embarazo y en los tres meses siguientes, aunque existe un 5% de los casos cuya causa es desconocida. Las investigaciones actuales destacan que la espina bífida no tiene un componente hereditario. Lo que se heredaría sería la dificultad de la madre para procesar el ácido fólico, lo que ocurre en muy pocos casos. [cita requerida] También se comprobó que una persona con espina bífida no tendrá necesariamente hijos con la misma discapacidad.
Es una malformación crónica; se tiene desde el nacimiento hasta la muerte. Según la lesión medular, será un daño mayor o menor. Cuanto más alta en la columna vertebral sea la lesión mayor será el daño, pudiendo causar la incapacidad al caminar; además puede afectar a diferentes partes del cuerpo, como por ejemplo: huesos, tendones, articulaciones, órganos urológicos e intestinales. La mayoría de los afectados dependen de un sondaje intermitente cada 3h aproximadamente. Este hecho se debe a que la vejiga neurógena afectada puede ser de dos tipos: la que retiene líquidos y puede afectar a otros órganos (riñones, uréteres..) y no es capaz de expulsar toda la orina por sí misma, por lo que necesitaría un sondaje intermitente y, por el contrario, la vejiga que expulsa todos los líquidos sin poder tener control sobre ella.
Al ser una malformación de la columna, el líquido cefalorraquídeo se puede ver afectado, y cabe la posibilidad de que un recién nacido crezca con hidrocefalia (la cabeza más grande de lo común debido a la retención de dicho líquido).
Actualmente, hay asociaciones que se encargan de mejorar las condiciones de personas con esta discapacidad con base en los tratamientos que necesitan, como por ejemplo, las sondas vesicales, lavativas, medicamentos, etc.
Básicamente existen dos tipos de espina bífida: la espina bífida oculta y la espina bífida abierta o quística.
Espina bífida oculta
Aparece un pequeño defecto o abertura en una o más vértebras. Algunas tienen un lipoma, hoyuelo, vellosidad localizada, mancha oscura o una protuberancia sobre la zona afectada. La médula espinal y los nervios no están alterados.
Muchas personas con espina bífida oculta no saben que la tienen, o sus síntomas no aparecen hasta edades avanzadas. Estos síntomas pueden ser de tres tipos:
- Neurológicos: debilidad en las extremidades inferiores, atrofia de una pierna o pie, escasa sensibilidad o alteración de los reflejos.
- Genito-urinarios: incontinencia de orina o heces o retención de orina.
- Ortopédicos: Deformidad de los pies o diferencias de tamaño.
Espina bífida abierta o quística

Es el diagnóstico de tipo más grave, la lesión suele apreciarse claramente como un abultamiento, en forma de quiste, en la zona de la espalda afectada. Se distinguen varios tipos:
Meningocele y lipomeningocele
Son las formas menos frecuentes. Una o más vértebras presentan una abertura de la que asoma un quiste lleno de líquido cefalorraquídeo que contiene parte de las meninges pero no los nervios espinales. Sus secuelas son menos graves, tanto en las funciones motoras como urinarias. El tratamiento más efectivo para cualquier tipo de espina bífida es el movimiento.
Mielomeningocele
El mielomeningocele (abreviado MMC), es una masa quística formada por la médula espinal, las meninges o las raíces medulares acompañadas de una fusión incompleta de los arcos vertebrales (debido a un trastorno congénito o "defecto de nacimiento"), que se pueden localizar en cualquier sitio a lo largo de la columna vertebral, en el que la columna y el canal medular no se cierran antes del nacimiento, lo cual hace que la médula espinal y las membranas que la recubren protruyan por la espalda del niño.
Es la variante más grave y más frecuente. El quiste contiene tanto las membranas como las raíces nerviosas de la médula espinal y a menudo la médula en sí.
Aunque no es una enfermedad mortal, produce graves daños neuronales, entre ellos, hidrocefalia y discapacidades motrices e intelectuales en el niño.
Sus síntomas son parálisis total o parcial de las piernas, con la correspondiente falta de sensibilidad parcial o total y puede haber pérdida del control de la vejiga o los intestinos. La médula espinal que está expuesta es susceptible a infecciones como puede ser la meningitis.
Ocasionalmente la médula espinal y los nervios quedan al descubierto. Es necesario cerrar quirúrgicamente la abertura en cuanto el bebé nazca para evitar una infección.
Consecuencias
En general, cuanto más alta se encuentre la vértebra o vértebras afectadas, más graves serán las consecuencias. Dichas consecuencias pueden incluir:
- Hidrocefalia: es la acumulación excesiva de líquido cefalorraquídeo (LCR) en el cerebro. La acumulación excesiva de LCR ocasiona una presión potencialmente perjudicial en los tejidos del cerebro.
- Otros trastornos neurológicos ligados normalmente a la hidrocefalia: Malformación de Chiari o de Arnold-Chiari: la porción caudal del cerebelo y a veces, del tronco cerebral, que se encuentran situados por debajo del foramen magno.
- Siringomielia: formación o acumulación de LCR dentro del cordón medular.
- Dificultades de visualización, memoria y concentración.
- Alteraciones del aparato locomotor: Debilidad muscular o parálisis, deformidades y disminución o pérdida de la sensibilidad por debajo de la lesión.
- Trastornos del sistema genito-urinario: Alteraciones del control urinario e intestinal que pueden dar lugar a una incontinencia vesical y/o fecal o por el contrario una retención de uno o ambos tipos. Son frecuentes las infecciones urinarias por un deficiente vaciamiento vesical, por lo que deben recurrir en muchos casos a sondaje vesical intermitente.
Otras secuelas físicas que pueden darse:
- Pubertad precoz.
- Criptorquidia (testículos mal descendidos).
- Obesidad por escasa movilidad.
- Alergia a materiales de látex, por la exposición a este material en las frecuentes hospitalizaciones y/o intervenciones quirúrgicas.
El tratamiento antes o después del nacimiento
No hay cura para el daño causado por la espina bífida, pero hay tratamientos para reducir el grado de lesión. El tratamiento por cirugía se puede realizar antes o después del nacimiento. Sin embargo, si la espina bífida se diagnostica durante el embarazo, lo ideal es llevar a cabo la cirugía fetal.
El objetivo de la cirugía es cerrar la abertura de la columna, protegiendo la médula expuesta para prevenir más daños en el tejido nervioso y para prevenir la infección. Durante la cirugía, la médula espinal y las raíces nerviosas se ponen de nuevo en el lugar de origen, en la columna vertebral.[1]
La cirugía antes del nacimiento (cirugía fetal)
En la actualidad, es posible operar un bebé incluso antes de nacer, a través de la cirugía fetal. En el caso de mielomeningocele, desde 2011,[2] la cirugía fetal para el tratamiento antes del nacimiento se ha convertido en el método de elección, ya que se ha demostrado que los fetos operados antes del nacimiento (en el útero) es dos veces más probable que camine, y reduce a la mitad la necesidad de tratar la hidrocefalia, que puede ocurrir después del nacimiento.[3] Inicialmente, la cirugía fetal abierta se utilizaba para tratar el mielomeningocele. En este tipo de cirugía es necesario abrir abdomen de la madre (corte más grande que o de la cesárea) y el útero se corta también para exponer el bebé directamente. Después de la cirugía, la pared del útero es cerrada; sin embargo, como el feto sigue creciendo la cicatrización puede no ser buena, lo que conduce a un riesgo de ruptura del útero en la región en que ha sido operado. Este tipo de cirugía puede ser muy agresivo para las mujeres embarazadas, y el riesgo de ruptura del útero también se mantiene para todos los futuros embarazos. Si hay una ruptura del útero, la madre y el bebé están en peligro la vida. Por lo tanto, las técnicas mínimamente invasivas se han desarrollado, inspirado en la cirugía laparoscópica, en el que el paciente es operado solamente por pequeños orificios, donde se introducen en una cámara y los instrumentos quirúrgicos.[cita requerida]
Recientemente, se ha desarrollado y se ha aplicado con éxito, en Brasil, una técnica para la corrección de mielomeningocele través fetoscopia,[4] que es más segura para la madre, no deja riesgos para futuros embarazos, y también ha demostrado superioridad en la preservación motora del feto. La técnica SAFER es mínimamente invasiva, ya que se realiza sin la necesidad de abrir el útero de la madre.[5]
La cirugía fetal abierta versus cirugía fetoscópica
Ventajas para la madre de la corrección de mielomeningocele por técnica por fetoscopia (técnica SAFER),[6] en comparación con la cirugía abierta:
| Menos dolor después de la cirugía | sin cortar el abdomen o el útero, hay menos dolor y no hay restricciones a mejor controlar el dolor |
| Las cicatrices son pequeñas en el abdomen materno | solamente 3 a 4 "orificios" de 3-5 mm son necesarios para realizar la cirugía fetal por fetoscopia |
| Mejor recuperación después de la cirugía | no se necesita reposo en cama para el resto del embarazo y el alta hospitalaria se produce en 2-3 días |
| Menor riesgo quirúrgico | no es necesario permanecer en la UTI (unidad terapia intensiva) después de la cirugía, la madre va al apartamento común. |
| Reducción del riesgo de ruptura | y no hay fragilidad de la cicatriz. |
| La ausencia de "legado" | el parto vaginal no está contraindicado en embarazos futuros |
| Menor riesgo para la vida en los embarazos futuros. | Si ocurre la ruptura del útero en un futuro embarazo, la vida del feto y de la madre están en riesgo. |
El diagnóstico en el embarazo
La espina bífida por lo general se puede diagnosticar incluso durante el embarazo, a través de varias pruebas.
Históricamente, la espina bífida se detecta midiendo la alfa-fetoproteína (MSAFP) en la sangre de la madre. Cuando la dosis es alta, se realizan dos pruebas para confirmar el diagnóstico: a) la amniocentesis, que consiste en la extracción de líquido amniótico, para medir a la alfa-fetoproteína y la acetilcolinesterasa, y b) el ultrasonido fetal o ecografía. En la actualidad, con una resolución mejorada de las imágenes de ultrasonido, la ecografía morfológica realizada de forma rutinaria en el embarazo puede diagnosticar el problema, a partir de las 16 semanas.
El asesoramiento genético y algunas pruebas genéticas, como la amniocentesis, se pueden realizar durante el embarazo. La ecografía para el diagnóstico de espina bífida es en parte responsable de la disminución de nuevos casos. Con el avance de la ciencia, se ha alcanzado una mejora en la calidad de vida de estas personas.
Causas y factores de riesgo
_(14766193095).jpg.webp)
Habitualmente, la espina bífida proviene de la unión de una predisposición genética y factores ambientales. Entre las causas ambientales, pueden señalarse:
- El 98% de los casos se debe a un déficit de folatos en la madre en los momentos previos o inmediatamente posteriores al embarazo.
- Tratamiento materno con fármacos: ácido valproico (anticonvulsionante), etetrinato (tratamiento para la psoriasis y el acné), carbamazepina (tratamiento epiléptico) y medicamentos hormonales.
Otros factores de riesgo:
- edad materna: madres adolescentes o de más de 35 años;
- consumo excesivo de alcohol y sustancias adictivas;
- obesidad y diabetes de la madre.
Prevención
La prevención de los defectos del tubo neural es muy fácil en los embarazos planeados. Estas alteraciones aparecen en las tres primeras semanas de gestación, cuando muchas mujeres aún no son conscientes de estar embarazadas. Por ello la prevención debe realizarse antes del embarazo. Esta prevención primaria debe hacerse dentro del control preconcepcional del embarazo e irá dirigida a:
- Evitar la ingesta de tóxicos y fármacos teratógenos en el período periconcepcional.
- Dieta equilibrada.
- Aporte de folatos desde el período preconcepcional, al menos tres meses antes de la concepción y hasta doce semanas de la gestación.
Tres de cada cuatro malformaciones congénitas del tubo neural podrían evitarse si la madre toma un suplemento de ácido fólico desde 3 a 6 meses antes de producirse el embarazo y durante los tres primeros meses del mismo, ya que es el momento en que el tubo neural se forma. Todas las mujeres que deseen quedar embarazadas deberían tomar un suplemento de 0,4 mg de ácido fólico al día y hasta 4 mg/día aquellas con especial riesgo de tener un hijo con defecto del tubo neural.
Referencias
- «Espina bífida : National Institute of Neurological Disorders and Stroke (NINDS)». espanol.ninds.nih.gov. Consultado el 19 de noviembre de 2016.
- Adzick, N. Scott; Thom, Elizabeth A.; Spong, Catherine Y.; Brock, John W. III; Burrows, Pamela K.; Johnson, Mark P.; Howell, Lori J.; Farrell, Jody A. et al. (17 de marzo de 2011). «A Randomized Trial of Prenatal versus Postnatal Repair of Myelomeningocele». New England Journal of Medicine 364 (11): 993-1004. ISSN 0028-4793. PMC 3770179. PMID 21306277. doi:10.1056/NEJMoa1014379. Consultado el 19 de noviembre de 2016.
- «MOMS Trial»
|url=incorrecta con autorreferencia (ayuda). Wikipedia (en inglés). 26 de febrero de 2016. Consultado el 19 de noviembre de 2016. - Pedreira, D. a. L.; Reece, E. A.; Chmait, R. H.; Kontopoulos, E. V.; Quintero, R. A. (1 de agosto de 2016). «Fetoscopic repair of spina bifida: safer and better?». Ultrasound in Obstetrics & Gynecology: The Official Journal of the International Society of Ultrasound in Obstetrics and Gynecology 48 (2): 141-147. ISSN 1469-0705. PMID 27273812. doi:10.1002/uog.15987. Consultado el 19 de noviembre de 2016.
- Kabagambe, Sandra K.; Chen, Yue J.; Farmer, Diana L. (10 de noviembre de 2016). «Fetal surgery for myelomeningocele: a review of current clinical practice and translational research». Minerva Pediatrica. ISSN 1827-1715. PMID 27830929. Consultado el 19 de noviembre de 2016.
- Pedreira, Denise A. L.; Zanon, Nelci; Nishikuni, Koshiro; Moreira de Sá, Renato A.; Acacio, Gregório L.; Chmait, Ramen H.; Kontopoulos, Eftichia V.; Quintero, Rubén A. (1 de enero de 2016). «Endoscopic surgery for the antenatal treatment of myelomeningocele: the CECAM trial». American Journal of Obstetrics and Gynecology 214 (1): 111.e1-111.e11. ISSN 1097-6868. PMID 26386383. doi:10.1016/j.ajog.2015.09.065. Consultado el 19 de noviembre de 2016.