Onicomicosis
La onicomicosis[1] (del griego ὄνυξ, uña, y μυκος, hongo), tiña de las uñas o tiña ungueal es una infección crónica y progresiva de las uñas causada por hongos. En la mayoría de los casos es producida por dermatofitos, y menos frecuentemente por levaduras y mohos. Es la enfermedad más frecuente de las uñas.[2][3]
| Onicomicosis | ||
|---|---|---|
 | ||
| Especialidad |
infectología dermatología | |
| Sinónimos | ||
|
Tiña de las uñas Tiña ungueal | ||
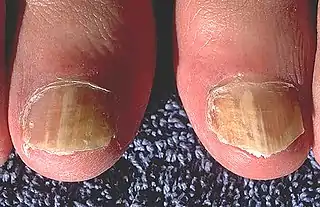
La onicomicosis puede afectar la apariencia, el grosor y el color de manera anormal, tanto en las uñas de las manos como en las de los pies, aunque la uña del dedo gordo de los pies es la más frecuentemente afectada.[4]
Es causada principalmente por el dermatofito Trichophyton rubrum (del género Trichophyton), aunque también por Trichophyton mentagrophytes y Epidermophyton floccossum.[4]
También la pueden producir Microsporum, levaduras (Candida albicans en personas inmunosuprimidas) y mohos no dermatofitos. Otras áreas del cuerpo como la piel, la ingle o manos y pies pueden verse afectados por estos organismos, y la transmisión de un área a otra o de una persona a otra es muy frecuente.
Clasificación
La onicomicosis se clasifica en:
- Onicomicosis subungueal distal lateral.
- Onicomicosis superficial blanca.
- Onicomicosis subungueal proximal.
- Onicomicosis por candida.
Epidemiología
El riesgo de tener una infección por un dermatofito en la vida de una persona oscila entre 10 y 20%, y es una de las formas más frecuentes de onicomicosis. Las uñas de los pies se ven más afectadas que las de las manos, afectando a los adultos con más frecuencia que los niños.
La pedicura inadecuada, con tijeras e instrumentos contaminados también puede desarrollar los hongos, por lo que es aconsejable que una tijera de uñas sea de uso exclusivo de una sola persona. Otros factores de riesgo incluyen la práctica de deportes, la diabetes, circulación pobre en las extremidades y el uso incorrecto de zapatos (como utilizar los que no tienen ventilación).[5]
Etiología
Varias especies de los hongos dermatofitos de los géneros Microsporum y Trichophyton son los agentes causales de la onicomicosis.[6]
... y, con menor frecuencia:
Cuadro clínico


Usualmente no cursa con síntomas, siendo un problema mayormente cosmético al mostrar uñas de coloración blanquecina o amarillenta, quebradas, frágiles y deformes. Al progresar la infección se ve la separación de la lámina ungueal del lecho de la uña. Ocasionalmente se puede acompañar de dolor, o incomodidad y raramente se observa celulitis de la piel vecina. El extremo distal de la uña es la que se afecta con muchísima más frecuencia, en menor frecuencia puede iniciar en el extremo proximal o lateral.
Diagnóstico
La combinación de la historia clínica, el examen físico y el diagnóstico de laboratorio son críticos para el correcto diagnóstico. La onicomicosis causada por otros organismos son muy similares en su presentación clínica. El examen directo con KOH al 30 % y el cultivo micológico (agar de Sabouraud) confirmará la dermatofitosis correcta, de existir una. La toma de la muestra es sencilla, examinando raspados de la uña o debridamiento del tejido lesionado debajo o alrededor de la uña. La limpieza del área de toma de muestra con alcohol al 70 por ciento minimiza la contaminación de agentes ambientales y flora normal. Los dermatofitos en la onicomicosis son difíciles de cultivar y alrededor de un 50% de las muestras no crecen en los medios de cultivo, además es importante tomar en cuenta que estos hongos crecen lentamente y pueden tardar de 14 a 28 días en que el cultivo sea positivo.[7]
Tratamiento
El tratamiento de la onicomicosis es un reto porque la infección se inserta dentro de la uña y es difícil de alcanzar, la eliminación completa de los síntomas es lenta y puede tardar un año o más. El tratamiento se divide en dos vías: vía tópica y vía sistemica. La vía tópica incluye soluciones en las uñas, cremas, talcos y láser. La vía sistemica, con antifúngicos como ketaconazol, itraconazol, terbinafina.
Farmacológico
La mayoría de los tratamientos sistémicos son o con medicamentos antifúngicos, tales como la terbinafina y el itraconazol, o tópicos, tales como las pinturas de uñas que contienen ciclopirox (ciclopiroxolamina) o amorolfina.[8] Hay evidencias de que la combinación de tratamientos sistémicos y tópicos es beneficiosa.[9]
Para la onicomicosis blanca superficial, se recomienda la terapia sistémica en lugar de la tópica.[10]
En el año 2007, un meta-estudio informó sobre los ensayos clínicos para el tratamiento de las infecciones por hongos en las uñas. El estudio incluyó seis estudios clínicos aleatorizados y controlados que databan de hasta marzo de 2005.[11] Los principales resultados son los siguientes:
- Hay cierta evidencia de que ciclopiroxolamina y butenafina son eficaces, pero ambas deben aplicarse diariamente durante períodos prolongados (al menos 1 año).
- Hay evidencia de que ciclopiroxolamina tópica presenta bajas tasas de curación y que la amorolfina puede ser considerablemente más eficaz.
- Se requieren más investigaciones sobre la efectividad de los agentes antimicóticos contra las infecciones de uñas.
Un estudio del año 2002 comparó la eficacia y seguridad de los medicamentos con terbinafina en contraste con placebo, itraconazol y griseofulvina en el tratamiento de las infecciones micóticas de las uñas.[12] Los principales resultados fueron que para hongos reducidos, la terbinafina era significativamente mejor que itraconazol y griseofulvina y la terbinafina fue mejor tolerada que el itraconazol.
- Un pequeño estudio realizado en 2004 mostró que el esmalte de uñas de ciclopirox es más eficaz cuando se combina con crema tópica de urea.[13]
- Un estudio de 504 pacientes en 2007 encontró que un agresivo desbridamiento de la uña, combinada con terbinafina oral, redujo significativamente la frecuencia de los síntomas en comparación con la terbinafina sola.[14]
- En 2007 un ensayo clínico aleatorizado con 249 pacientes mostraron que una combinación de amorolfina en laca de uñas y la terbinafina oral mejora la eficacia clínica y es más rentable que la terbinafina sola.[15]
Láseres
Un tipo de láser Noveon,[16] ya en uso por los médicos para algunos tipos de cataratas en la cirugía del ojo, se utiliza por algunos podólogos, aunque el único estudio científico sobre su eficacia en 2010, mientras muestra resultados positivos, incluye muy pocos sujetos de prueba para que el láser pueda demostrar una efectividad general.[17]
En 2011, varios láseres buscaban la aprobación, y dos fueron aprobados por la Food and Drug Administration.[18]
Varias compañías tienen la aprobación para comercializar un láser Nd: YAG para el tratamiento de la onicomicosis.[19]
La compañía alemana A.R.C. LASER desarrolló un equipo portátil denominado LASER FOX,[20] cuyo láser diodo de 1.064 n.m. provoca una reacción térmica que provoca que los hongos en las uñas pierdan su capacidad de reproducirse. Este método, aparte de ser muy confiable, no tiene efectos secundarios y no produce dolor.[21]
Medicina alternativa
Como sucede con muchas enfermedades, también hay remedios de medicina alternativa. Entre la gran cantidad de soluciones propuestas se encuentran las siguientes:
- El aceite del árbol de té de Australia[22][23][24] ha sido probado, pero no hay suficiente información para hacer recomendaciones para su uso para la onicomicosis.[25]
- Extracto de semilla de pomelo[26] no se ha demostrado su efectividad como antimicrobiano. Su eficacia no está científicamente verificada. Múltiples estudios indican que la actividad antimicrobiana universal es debido a la contaminación con conservantes sintéticos que era poco probable que se obtuvieran de las semillas de pomelo.[27][28][29][30][31]
- El extracto de hoja de Ageratina ha demostrado, en estudios, capacidad para tratar la onicomicosis superficial. Los resultados muestran que su eficacia es menor que el ciclopirox e igual que la del ketoconazol.[32][33]
Referencias
- «Onicomicosis». dtme.ranm.es. Consultado el 14 de agosto de 2022.
- Guerra, Aurora; González-Guerra, Elena (2017). «Onicomicosis». Actualizaciones en Onicomicosis en Atención Primaria (Madrid, España: Sociedad Española de Médicos Generales y de Familia): 25-40. Archivado desde el original el 10 de noviembre de 2017. Consultado el 9 de noviembre de 2017.
- Mendoza, Natalia; Palacios, Claudia; Cardona, Nora; Gómez, Luz Marina (abril a junio de 2012). «Onicomicosis: afección común de difícil tratamiento». Rev Asoc Colomb Dermatol (Medellín, Colombia) 20 (2): 133-142. Consultado el 10 de noviembre de 2017.
- Bodman, Myron A.; Krishnamurthy, Karthik (junio de 2017). «Onychomycosis» [Onicomicosis]. StatPearls [Internet] (en inglés). Florida: Treasure Island. PMID 28722883. Consultado el 9 de noviembre de 2017.
- American Academy of Family Physicians Archivado el 27 de septiembre de 2011 en Wayback Machine.
- Bayer Health Care (en español).
- Micosis Superficiales «Copia archivada». Archivado desde el original el 3 de mayo de 2011. Consultado el 13 de abril de 2011..
- https://web.archive.org/web/20120425170112/http://prospectos.org/prospectos/odenil-solucion-para-unas-5-ml/
- Rodgers P, Bassler M (2001). «Treating onychomycosis». Am Fam Physician 63 (4): 663–72, 677–8. PMID 11237081. Archivado desde el original el 14 de mayo de 2008. Consultado el 5 de junio de 2012.
- Baran R, Faergemann J, Hay RJ (2007). «Superficial white onychomycosis--a syndrome with different fungal causes and paths of infection». J. Am. Acad. Dermatol. 57 (5): 879–82. PMID 17610995. doi:10.1016/j.jaad.2007.05.026.
- Crawford F, Hollis S (2007). «Topical treatments for fungal infections of the skin and nails of the foot». En Crawford, Fay, ed. Cochrane Database Syst Rev (3): CD001434. PMID 17636672. doi:10.1002/14651858.CD001434.pub2.
- Haugh M, Helou S, Boissel JP, Cribier BJ (2002). «Terbinafine in fungal infections of the nails: a meta-analysis of randomized clinical trials». Br. J. Dermatol. 147 (1): 118–21. PMID 12100193. doi:10.1046/j.1365-2133.2002.04825.x.
- Urea-containing cream (en inglés)
- Mitchel L. Zoler (1 de abril de 2004). «Boosts drug entry into nails: urea, ciclopirox combo tested for onychomycosis.(Focus on Skin Disorders)». Internal Medical News. p. 69.
- Potter LP, Mathias SD, Raut M, Kianifard F, Landsman A, Tavakkol A (2007). «The impact of aggressive debridement used as an adjunct therapy with terbinafine on perceptions of patients undergoing treatment for toenail onychomycosis». Journal of Dermatological Treatment 18 (1): 46–52. PMID 17373090. doi:10.1080/09546630600965004.
- «Copia archivada». Archivado desde el original el 30 de enero de 2012. Consultado el 5 de junio de 2012.
- Landsman, Adam S. et al. (2010). «Treatment of mild, moderate, and severe onychomycosis using 870- and 930-nm light exposure». Journal of the American Podiatric Medical Association 100 (3): 166–177. PMID 20479446. Archivado desde el original el 6 de noviembre de 2010. Consultado el 5 de junio de 2012.
- Cathy Becker, Jonann Brady (9 de abril de 2009). «Promising New Treatment for Fungus-Free Feet». ABC news. Consultado el 6 de noviembre de 2009.
- http://www.medica.de/cipp/md_medica/custom/pub/content,oid,34955/lang,2/ticket,g_u_e_s_t/~/Light_Age_Inc._receives_FDA_approval_for_the_treatment_of_onychomycosis.html
- http://www.arclaser.de/en/applications/dermatology-aesthetic/nail-fungus.html
- https://www.drfeelgood.cl/tratamiento-onicomicosis-laser/
- Tea tree oil (en inglés)
- Buck DS, Nidorf DM, Addino JG (1994). «Comparison of two topical preparations for the treatment of onychomycosis: Melaleuca alternifolia (tea tree) oil and clotrimazole». J Fam Pract 38 (6): 601–5. PMID 8195735.
- Nenoff P, Haustein UF, Brandt W (1996). «Antifungal activity of the essential oil of Melaleuca alternifolia (tea tree oil) against pathogenic fungi in vitro». Skin Pharmacol. 9 (6): 388–94. PMID 9055360. doi:10.1159/000211450.
- «Tea tree oil (Melaleuca alternifolia)». Drugs & Supplements. Mayo Clinic. 1 de mayo de 2006. Consultado el 29 de enero de 2008.
- Grapefruit seed extract (en inglés)
- von Woedtke T, Schlüter B, Pflegel P, Lindequist U, Jülich WD (1999). «Aspects of the antimicrobial efficacy of grapefruit seed extract and its relation to preservative substances contained». Pharmazie 54 (6): 452–6. PMID 10399191.
- Sakamoto S, Sato K, Maitani T, Yamada T (1996). «Analysis of components in natural food additive "grapefruit seed extract" by HPLC and LC/MS». Eisei Shikenjo hōkoku. Bulletin of National Institute of Hygienic Sciences (en japonés) (114): 38–42. PMID 9037863.
- Takeoka G, Dao L, Wong RY, Lundin R, Mahoney N (2001). «Identification of benzethonium chloride in commercial grapefruit seed extracts». J. Agric. Food Chem. 49 (7): 3316–20. PMID 11453769. doi:10.1021/jf010222w.
- Takeoka GR, Dao LT, Wong RY, Harden LA (2005). «Identification of benzalkonium chloride in commercial grapefruit seed extracts». J. Agric. Food Chem. 53 (19): 7630–6. PMID 16159196. doi:10.1021/jf0514064.
- Ganzera M, Aberham A, Stuppner H (2006). «Development and validation of an HPLC/UV/MS method for simultaneous determination of 18 preservatives in grapefruit seed extract». J. Agric. Food Chem. 54 (11): 3768–72. PMID 16719494. doi:10.1021/jf060543d.
- Romero-Cerecero, O.; Román-Ramos, R.; Zamilpa, A.; Jiménez-Ferrer, J. E.; Rojas-Bribiesca, G.; Tortoriello, J. (2009). «Clinical trial to compare the effectiveness of two concentrations of the Ageratina pichinchensis extract in the topical treatment of onychomycosis». Journal of Ethnopharmacology 126 (1): 74-78. PMID 19683043. doi:10.1016/j.jep.2009.08.007.
- Romero-Cerecero, O.; Zamilpa, A.; Jiménez-Ferrer, J.; Rojas-Bribiesca, G.; Román-Ramos, R.; Tortoriello, J. (2008). «Double-Blind Clinical Trial for Evaluating the Effectiveness and Tolerability ofAgeratina pichinchensisExtract on Patients with Mild to Moderate Onychomycosis. A Comparative Study with Ciclopirox». Planta Medica 74 (12): 1430-1435. PMID 18671197. doi:10.1055/s-2008-1081338.