بدلة قضيبية اصطناعية
البدلة القضيبية هي جهاز طبي يزرع جراحياً لعلاج العنانة (ضعف الإنتصاب)، مرض بيروني، القساح الإفقاري، والتشوهات الخلقية أو الردحية الناتجة عن اصابات، كما يستخدم في عمليات رأب القضيب في الرجال أو بناء القضيب في المتحولين جنسياً من امرأة إلى رجل. على الرغم من وجود العديد من الأنواع، يمكن تقسيمها بشكل عريض إلى نوعين: البدلة شبه الصلبة، والبدلة القابلة للنفخ.[1]

التاريخ
أول عملية جراحية لإعادة بناء القضيب قام بها الطبيب الألماني ن. بورغوس عام 1936 على جندي كان قد تعرض إلى إصابة وبتر في القضيب. استخدم بورغوس حينها غضروف الأضلاع كبدلة، وأعاد بناء القضيب من أجل التبول وممارسة الجماع.[2] «ويلارد أي. غودوين» و«ويليام والاس سكوت» كانا أول من تحدث عن تصميم بدل قضيبية صناعية باستخدام الأكريليك عام 1952.[3] أما البدل المصنوعة من السيليكون فقد كان «هارفي لاش» أول من قام بتطويرها ودراستها في مجموعة من المرضى عام 1964.[4] في المقابل، يعود الفضل لناسا (وكالة الفضاء الأمريكية) في صناعة السيليكون عالي الجودة الذي يستخدم حالياً في صناعة البدل القضيبية.[5] النموذج الأولي للبدلة الحديثة القابلة للنفخ وشبه الصلبة تم تقديمهما عام 1973 خلال الاجتماع السنوي لجمعية المسالك البولية الأمريكية، من قبل فريقين من الأطباء، الأول من جامعة بايلور (جيرالد تيم، ويليام إي. برادلي، وإف. برانتلي سكوت) والثاني من جامعة ميامي (مايكل ب. سمول، وهرنان م. كاريون).[2][6][7] «سمول» و«كاريون» كانا من الرواد في نشر استخدام البدل القضيبية شبه الصلبة، وقاما بتقديم «بدلة سمول-كاريون» عام 1975 (تصميم شركة مينتور، الولايات المتحدة). «برانتلي سكوت» قام بتوصيف البدلة القابلة للنفخ على أنها ستتكون من اسطوانتين من السيليكون قابلتين للنفخ، خزان يحتوي على مائع غير منفذ للإشعاع، ووحدتي ضخ.[6] الجيل الأول من هذه البدل تم عرضه من قبل شركة «أميريكان ميديكال سيستمز» (AMS، حالياً اسمها «بوسطن ساينتيفيك»، في الإنكليزية: Boston Scientific)، الشركة التي عمل معها «برانتلي سكوت».[5][8] طرحت AMS الكثير من التطويرات على نموذج الجيل الأول على مر السنين. في عام 1983, قامت شرك «مينتور» (حالياً «كولوبلاست») بدخول المنافسة.[5] في عام 2017، تنافست أكثر من 10 شركات في صناعة البدل القضيبية عالمياً، أما اليوم فلم يبقى سوى عدد قليل منها.[9] إحدى الشركات الجديدة في السوق هي زيفير للبدل الجراحية (في الإنكليزية: Zephyr Surgical Implants)، والتي تقوم بتصنيع البدل القضيبية العادية، بالإضافة إلى بدل مصنوعة خصيصاً لجراحة التحول الجنسي إلى رجل.
حوالي 3% من المرضى الذين تم تشخيصهم بالعنانة و5% من المرضى الذين تم تشخيصهم بالعنانة التي لم تستجب للعلاج بالأدوية يختارون زراعة البدل القضيبية.[10] سنوياً، يتم زراعة حوالي 25 ألف بدلة قضيبية في الولايات المتحدة.[11]
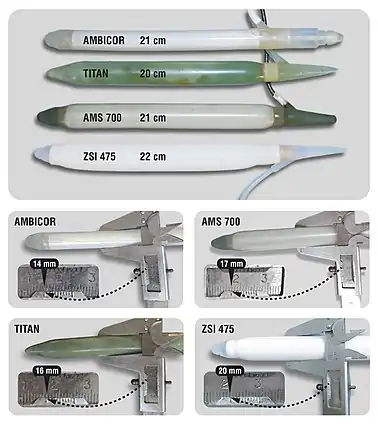
هذا الجدول يلخص النماذج الموجودة في السوق عام 2020:
| النموذج | الشركة | بلد المنشأ | نوع البدلة | سنة الطرح |
|---|---|---|---|---|
| AMS سبيكترا | بوسطن ساينتيفيك (AMS سابقاً) | الولايات المتحدة الأمريكية | شبه صلبة | 2009 |
| جينيسيس | كولوبلاست | الولايات المتحدة الأمريكية | شبه صلبة | 2004 |
| ZSI 100، ZSI 100 FtM ، ZSI 100 D4 | زيفير للبدل الجراحية | سويسرا | شبه صلبة | 2012 |
| تيوب | بروميدون | الأرجنتين | شبه صلبة | 2007 |
| AMS أمبيكور | بوسطن ساينتيفيك (AMS سابقاً) | الولايات المتحدة الأمريكية | قابلة للنفخ | 1994 |
| سلسلة (AMS 700 (LGX، CX، CXR | بوسطن ساينتيفيك (AMS سابقاً) | الولايات المتحدة الأمريكية | قابلة للنفخ | 1983 |
| تايتان | كولوبلاست | الولايات المتحدة الأمريكية | قابلة للنفخ | 2002 |
| ZSI 475 و ZSI 475 FtM | زيفير للبدل الجراحية | سويسرا | قابلة للنفخ | 2012 |
الأنواع
البدلة شبه الصلبة
البدلة شبه الصلبة (كما تعرف بالبدلة غير القابلة للنفخ) هو نوع من أنواع البدل القضيبية، يتألف من قضيب إصطناعي يتم زرعه داخل جسم القضيب البشري. القضبان الإصطناعية المستخدمة هي عملياً صلبة، ولكنها قابلة للطي، أي طيّعة أو طروقة، أي أنه يمكن تعديل انحنائها يدوياً لتحقيق الإنتصاب.[12] ينقسم هذا النوع من البدل إلى إثنين: كلا النوعين مصنوعان من السيليكون، النوع الأول لا يحتوي بداخله على قضيب معدني، يسمى بالنوع الطريّ. النوع الثاني يحتوي هذا القضيب المصنوع من الفضة أو الفولاذ المغطى بالسيليكون.[9] حالياً يوجد العديد من النماذج شبه الصلبة عالمياً.[13]
البدلة القابلة للنفخ
البدلة القابلة للنفخ تعتبر أكثر حداثةً من النوع الآخر من البدل، وهي جهاز يتألف من اسطوانتين قابلتين للنفخ، ونظام للضخ. بناءً على الإختلاف في التصميم، يوجد نوعان من البدل القابلة للنفخ: النوع المؤلف من 3 قطع، والنوع المؤلف من قطعتين. كلا النوعين يمتلئان بالمحلول الملحي العقيم، الذي يتم ضخه إلى الأسطوانتين عبر نظام الضخ لعمل الجهاز. يتم زرع الأسطوانتين في الجسم الكهفي للقضيب. أما نظام الضخ المتصل بالأسطوانتين، فيتم توصيله إلى الأسطوانتين وثم يزرع في الصفن.[9] البدل التي تتألف من ثلاث قطع تمتلك خزان كبير موصول بالمضخة. هذا الخزان يزرع عادةً في الفراغ خلف عظم العانة (فراغ ريتزيوس)، ولكن هناك تقارير من أطباء زرعوه في أماكن أخرى، بين العضلة المستعرضة البطنية والعضلة المستقيمة البطنية مثلاً. تحقق البدل المؤلفة من ثلاث قطع صلابة أكثر في الإنتصاب، جاعلةً إياه يشابه الإنتصاب الطبيعي. بالإضافة إلى ذلك، وبسبب امتلاكها خزان كبير، تحقق البدل المؤلفة من ثلاث قطع إرتخاء في القضيب يشبه ذلك الطبيعي عند تفريغ الأسطوانتين، فيحصل المريض بذلك على راحة أكبر من تلك التي توفرها البدل القابلة للنفخ المؤلفة من قطعتين، أو البدل شبه الصلبة.[5]

يتم ضخ المحلول الملحي يدوياً إلى حجرتي الأسطوانتين المزروعتين في جسد القضيب، حيث تحل هاتان الاسطوانتان مكان النسيج الأصلي غير الفاعل. وهكذا يتولد الإنتصاب. حشفة القضيب لا تتأثر بهذه العملية. تحقق تسعون إلى خمس وتسعين من البدل إنتصاباً مناسباً للقيام بممارسة الجماع. في الولايات المتحدة الأمريكية، حلت البدل القابلة للنفخ مكان تلك شبه الصلبة بشكل كبير، حيث تحقق هذه البدل نسبة رضا عالية عند المرضى تصل إلى 80-90% [1]
تم تصميم أول نموذج أولي للبدلة القضيبية القابلة للنفخ عام 1975 من قبل سكوت وشركاؤه، وتألف هذا النموذج في وقتها من ثلاث قطع (اسطوانتين، مضختين، وخزان للسائل). منذ ذلك الوقت، تطور الجهاز كثيراً، وتم تحسين متانته ووثوقيته، حيث تضمنت التحسينات تغيير المادة المستخدمة في الصنع، بحيث تستخدم اليوم مواد جديدة، مواد كارهة للماء وغطاء من المضاد الحيوي لتقليل نسبة الإلتهاب، نظام فصل يعمل باللمس إلخ.[9] التقنيات الجراحية المستخدمة في زراعة البدل القضيبية تطورت أيضاً مع تطور الجهاز. تعتبر جراحة زراعة البدلة القضيبية القابلة للنفخ إحدى أولى الجراحات في المسالك البولية التي تمارس فيها تقنيات «عدم اللمس» الجراحية. هذه التقنية قامت بتقليل نسب الإلتهاب بعد العملية بشكل كبير.[14]
الإستخدامات الطبية

العنانة
بالرغم من التقدم الكبير في العلاجات الطبية غير الجراحية للعنانة، وما تتضمنه من أدوية موجهة وعلاجات جينية، تبقى زراعة البدلة القضيبية العلاج الأساسي والخيار الأول في العلاج.[5][15] بالإضافة لذلك، تشكل البدل القضيبية خياراً مثالياً لأولئك الذين يعانون من العنانة ويرغبون بالحصول على علاج نهائي لمشكلتهم. تم استخدام البدل القضيبية في علاج العنانة الناتجة عن حالات مرضية مختلفة، كتلك المتعلقة بالمشاكل الوعائية، العصبية، النفسية، ما-بعد الجراحية (بعد إستئصال البروستات مثلاً)، وتلك المتعلقة الجسم الكهفي للقضيب. الجمعية الأمريكية للمسالك البولية تنصح الأطباء بمناقشة خيار البدلة القضيبية مع جميع الرجال الذين يعانون من العنانة وأخبارهم عن النتائج المتوقعة من استخدامها.[16]
تشوه القضيب
يمكن للبدل القضيبية المساعدة في استعادة شكل القضيب الطبيعي في حالات تشوه القضيب المختلفة. يمكن لهذه أن تكون اصابات رضحية، أو ناتجة عن جراحة في القضيب، أو ناتجة عن مرض تليّفي كمرض بيروني.[5] في مرض بيروني، يتغير إنحناء القضيب مسبباً مشاكل عند ممارسة الجماع، كما يمكن للمرض بذاته أن يتسبب بالعنانة بسبب تأثيره على تدفق الدم في الجسم الكهفي للقضيب.[17] لهذا، تعتبر زراعة البدلة القضيبية علاجاً لمرض بيروني على عدة أصعدة.
التحول الجنسي من امرأة إلى رجل
عبر السنين، تم استخدام نماذج مختلفة من البدل القضيبية في عمليات رأب القضيب للتحول الجنسي من امرأة إلى رجل [18]، وفي 1978, قام «بوكت» و«مونتي» بنشر أول حالة من هذا النوع.[19] على الرغم من هذا، فإن أول بدلة قضيبية تم تصنيعها خصيصاً لجراحة التحول الجنسي من امرأة إلى رجل كانت عام 2015، من تصميم شركة زيفير للبدل الجراحية.[20] طرحت هذه البدل بنوعيها القابل للنفخ وشبه الصلب. كما تمتلك هذه البدل شكل مشابه لتفصيل القضيب الحقيقي، بما فيها الحشفة، وذلك للحصول على نتائج تجميلية مشابهة للواقع. في النموذج القابل للنفخ، صمم شكل المضخة ليشبه شكل الخصية في الصفن. يتم تثبيت البدلة بطريقة متينة على عظمة العانة. كما تقدم الشركة ذاتها بدلة قضيبية أرفع مصممة للإستخدام في عمليات رأب القضيب بطريقة ميتويديوبلاستي (في الإنكليزية: metoidioplasty).
النتائج
نسبة الرضا
مستوى الرضا العام في مستخدمي البدل القضيبية يفوق ال 90%.[5] ويتم تقييم رضا المريض بنفسه بالإضافة إلى رضا شريكه في هذه الاستبيانات. تظهر الدراسات أن زراعة بدلة قضيبية قابلة للنفخ تجلب للمرضى وشركائهم نسبة رضا أكبر من استخدام مناهضات PDE5 (كالفياغرا) أو استخدام الحقن في القضيب.[15] نسبة الرضا تبدو أعلى مع استخدام البدلة القابلة للنفخ مقابل البدلة شبه الصلبة، ولكن لا يوجد فرق في الرضا بين استخدام نموذج القطعتين ونموذج الثلاث قطع.[21][22] أكثر حالات عدم الرضا متعلقة بطول وعرض القضيب، التوقعات غير المحققة، والصعوبات في استخدام الجهاز.[15][21] لهذا، فإنه من الضروري جداً توفير المعلومات المفصلة للمرضى وشركائهم عند خضوعهم لهذه العملية.
تصحيح الإنحناء
33% إلى 90% من حالات مرضى بيروني الذين خضعوا لزراعة بدلة قضيبية قابلة للنفخ حصلوا على تصحيح مناسب لتشوه القضيب.[17] أي إنحناء متبقي بعد زراعة البدلة يحتاج عادةً إلى تدخل جراحي.
المضاعفات
أكثر المضاعفات شيوعاً هي الإلتهابات، وتصل نسبها إلى ما بين 1 و 3%,[21] وتشمل هذه الإلتهاب مكان الجراحة أو في الجهاز نفسه. .عندما يمتد الإلتهاب إلى الجهاز نفسه، يجب إزالة البدلة المصابة، وغسيل الموقع بمادة مطهرة. في هذا السيناريو، يجب زراعة بدلة جديدة لتفادي المزيد من التليف والقصر في القضيب. نسبة إعادة الجراحة وتغيير البدلة تتراوح بين 6% و 13%.[17] بعض المضاعفات الأخرى تتضمن ثقب الجسم الكهفي للقضيب أو ثقب الإحليل (0.1 إلى 3%)، وتحصل عند المرضى الذين لديهم تليف، تآكل البدلة، شكل قضيب غير إعتيادي، ورم دموي، قصر في القضيب، ومشاكل في عمل الجهاز. ومع التطور المستمر في التقنيات الجراحية وتحديث الجهاز، انخفضت هذه المضاعفات مع مرور الوقت.
ولتفادي قصر القضيب بعض العملية، وزيادة الطول ورضا المرضى، تم توصيف تقنية جراحية أمامية وخلفية لبناء القضيب مع البدلة القضيبية.[15] كما تم وصف تقنيات جراحية لتجميل الحشفة ومنع التشوهات.[23] وتم وصف طريقة الإنزلاق "Sliding Technique" حيث يتم قص القضيب طولياً لزيادة طوله، ولكن هذه التقنيات لديها نسبة مضاعفات أعلى، لذلك يفضل تجنبها.
المراجع
- Perito, Paul، "Penile Implants"، PeritoUrology.com، Perito Urology، مؤرشف من الأصل في 28 سبتمبر 2019، اطلع عليه بتاريخ 12 نوفمبر 2019.
- Carrion, Hernan؛ Martinez, Daniel؛ Parker, Justin؛ Hakky, Tariq؛ Bickell, Michael؛ Boyle, Alexander؛ Weigand, Luke؛ Carrion, Rafael (يوليو 2016)، "A History of the Penile Implant to 1974"، Sexual Medicine Reviews، 4 (3): 285–293، doi:10.1016/j.sxmr.2016.05.003، PMID 27871961.
- Goodwin, Willard E.؛ Scott, William Wallace (ديسمبر 1952)، "Phalloplasty"، Journal of Urology، 68 (6): 903–908، doi:10.1016/S0022-5347(17)68301-0، PMID 13000938، مؤرشف من الأصل في 4 فبراير 2020، اطلع عليه بتاريخ 04 فبراير 2020.
- LASH, HARVEY؛ ZIMMERMAN, DONALD C.؛ LOEFFLER, ROBERT A. (يوليو 1964)، "Silicone Implantation"، Plastic and Reconstructive Surgery، 34 (1): 75–80، doi:10.1097/00006534-196407000-00011، PMID 14200523، مؤرشف من الأصل في 4 يونيو 2018، اطلع عليه بتاريخ 04 فبراير 2020.
- Rodriguez, Katherine M.؛ Pastuszak, Alexander W. (نوفمبر 2017)، "A history of penile implants"، Translational Andrology and Urology، 6 (S5): S851–S857، doi:10.21037/tau.2017.04.02، PMC 5715175، PMID 29238664.
- Brantley Scott, F.؛ Bradley, William E.؛ Timm, Gerald W. (يوليو 1973)، "Management of erectile impotence Use of implantable inflatable prosthesis"، Urology، 2 (1): 80–82، doi:10.1016/0090-4295(73)90224-0، PMID 4766860.
- Small, Michael P.؛ Carrion, Hernan M.؛ Gordon, Julian A. (أبريل 1975)، "Small-Carrion penile prosthesis"، Urology، 5 (4): 479–486، doi:10.1016/0090-4295(75)90071-0، PMID 1093303.
- Carson, Culley C (مايو 2018)، "F. Brantley Scott: a visionary in the world of urology"، Trends in Urology & Men's Health، 9 (3): 32–33، doi:10.1002/tre.639.
- Chung, Eric (فبراير 2017)، "Penile prosthesis implant: scientific advances and technological innovations over the last four decades"، Translational Andrology and Urology، 6 (1): 37–45، doi:10.21037/tau.2016.12.06، PMC 5313299، PMID 28217449.
- Lee, Daniel J.؛ Najari, Bobby B.؛ Davison, Wesley L.؛ Al Awamlh, Bashir Al Hussein؛ Zhao, Fujun؛ Paduch, Darius A.؛ Mulhall, John P.؛ Chughtai, Bilal؛ Lee, Richard K. (يوليو 2015)، "Trends in the Utilization of Penile Prostheses in the Treatment of Erectile Dysfunction in the United States"، The Journal of Sexual Medicine، 12 (7): 1638–1645، doi:10.1111/jsm.12921، PMID 26096365، مؤرشف من الأصل في 16 يونيو 2020، اطلع عليه بتاريخ 05 فبراير 2020.
- Darouiche, Rabih O.؛ Bella, Anthony J.؛ Boone, Timothy B.؛ Brock, Gerry؛ Broderick, Gregory A.؛ Burnett, Arthur L.؛ Carrion, Raphael؛ Carson, Culley؛ Christine, Brian؛ Dhabuwala, Chipriya B.؛ Hakim, Lawrence S.؛ Henry, Gerard؛ Jones, LeRoy A.؛ Khera, Mohit؛ Montague, Drogo K.؛ Nehra, Ajay (أكتوبر 2013)، "North American Consensus Document on Infection of Penile Prostheses"، Urology، 82 (4): 937–942، doi:10.1016/j.urology.2013.05.048، مؤرشف من الأصل في 16 يونيو 2020، اطلع عليه بتاريخ 19 أبريل 2020.
- Perito, Paul، "Malleable Penile Implant Prosthesis"، PeritoUrology.com، Perito Urology، مؤرشف من الأصل في 1 مارس 2017، اطلع عليه بتاريخ 12 نوفمبر 2019.
- Le, Brian؛ Burnett, Arthur L. (2015)، "Evolution of penile prosthetic devices"، Korean Journal of Urology، 56 (3): 179، doi:10.4111/kju.2015.56.3.179، PMID 25763121.
- Eid, J. Francois (يوليو 2016)، "Penile Implant: Review of a "No-Touch" Technique"، Sexual Medicine Reviews، 4 (3): 294–300، doi:10.1016/j.sxmr.2016.01.002، PMID 27871962.
- Fakhoury, Mathew Q؛ Halpern, Joshua؛ Bennett, Nelson (18 فبراير 2019)، "Recent advancements in penile prosthetics"، F1000Research، 8: 193، doi:10.12688/f1000research.17407.1، PMID 30828431.
- Burnett, Arthur L.؛ Nehra, Ajay؛ Breau, Rodney H.؛ Culkin, Daniel J.؛ Faraday, Martha M.؛ Hakim, Lawrence S.؛ Heidelbaugh, Joel؛ Khera, Mohit؛ McVary, Kevin T.؛ Miner, Martin M.؛ Nelson, Christian J.؛ Sadeghi-Nejad, Hossein؛ Seftel, Allen D.؛ Shindel, Alan W. (سبتمبر 2018)، "Erectile Dysfunction: AUA Guideline"، Journal of Urology، 200 (3): 633–641، doi:10.1016/j.juro.2018.05.004، PMID 29746858، مؤرشف من الأصل في 30 يناير 2020، اطلع عليه بتاريخ 05 فبراير 2020.
- Anaissie, James؛ Yafi, Faysal A. (يونيو 2016)، "A review of surgical strategies for penile prosthesis implantation in patients with Peyronie's disease"، Translational Andrology and Urology، 5 (3): 342–350، doi:10.21037/tau.2016.04.04، PMC 4893506، PMID 27298781.
- Falcone, Marco؛ Garaffa, Giulio؛ Gillo, Arianna؛ Dente, Dino؛ Christopher, Andrew N.؛ Ralph, David J. (يناير 2018)، "Outcomes of inflatable penile prosthesis insertion in 247 patients completing female to male gender reassignment surgery"، BJU International، 121 (1): 139–144، doi:10.1111/bju.14027، PMID 28940910.
- PUCKETT, CHARLES L.؛ MONTIE, JOSEPH E. (أبريل 1978)، "Construction of Male Genitalia in the Transsexual, Using a Tubed Groin Flap for the Penis and a Hydraulic Inflation Device"، Plastic and Reconstructive Surgery، 61 (4): 523–530، doi:10.1097/00006534-197804000-00005، PMID 345304، مؤرشف من الأصل في 5 يونيو 2018، اطلع عليه بتاريخ 16 فبراير 2020.
- Neuville, Paul؛ Morel-Journel, Nicolas؛ Cabelguenne, Delphine؛ Ruffion, Alain؛ Paparel, Philippe؛ Terrier, Jean-Etienne (فبراير 2019)، "First Outcomes of the ZSI 475 FtM, a Specific Prosthesis Designed for Phalloplasty"، The Journal of Sexual Medicine، 16 (2): 316–322، doi:10.1016/j.jsxm.2018.11.013، PMID 30638882، مؤرشف من الأصل في 16 يونيو 2020، اطلع عليه بتاريخ 16 فبراير 2020.
- Krzastek, Sarah C.؛ Smith, Ryan (08 يناير 2019)، "An update on the best approaches to prevent complications in penile prosthesis recipients"، Therapeutic Advances in Urology، 11: 175628721881807، doi:10.1177/1756287218818076، PMID 30671142.
- Çayan, Selahittin؛ Aşcı, Ramazan؛ Efesoy, Ozan؛ Bolat, Mustafa Suat؛ Akbay, Erdem؛ Yaman, Önder (يوليو 2019)، "Comparison of Long-Term Results and Couples' Satisfaction with Penile Implant Types and Brands: Lessons Learned From 883 Patients With Erectile Dysfunction Who Underwent Penile Prosthesis Implantation"، The Journal of Sexual Medicine، 16 (7): 1092–1099، doi:10.1016/j.jsxm.2019.04.013، PMID 31155387، مؤرشف من الأصل في 16 يونيو 2020، اطلع عليه بتاريخ 12 فبراير 2020.
- Ziegelmann, Matthew J.؛ Alom, Manaf؛ Bole, Raevti؛ Kohler, Tobias؛ Trost, Landon (يونيو 2018)، "Modified Glanulopexy Technique for Supersonic Transporter Deformity and Glanular Hypermobility in Men With Penile Prostheses"، The Journal of Sexual Medicine، 15 (6): 914–919، doi:10.1016/j.jsxm.2018.04.633، PMID 29731427، مؤرشف من الأصل في 16 يونيو 2020، اطلع عليه بتاريخ 14 فبراير 2020.
- بوابة طب