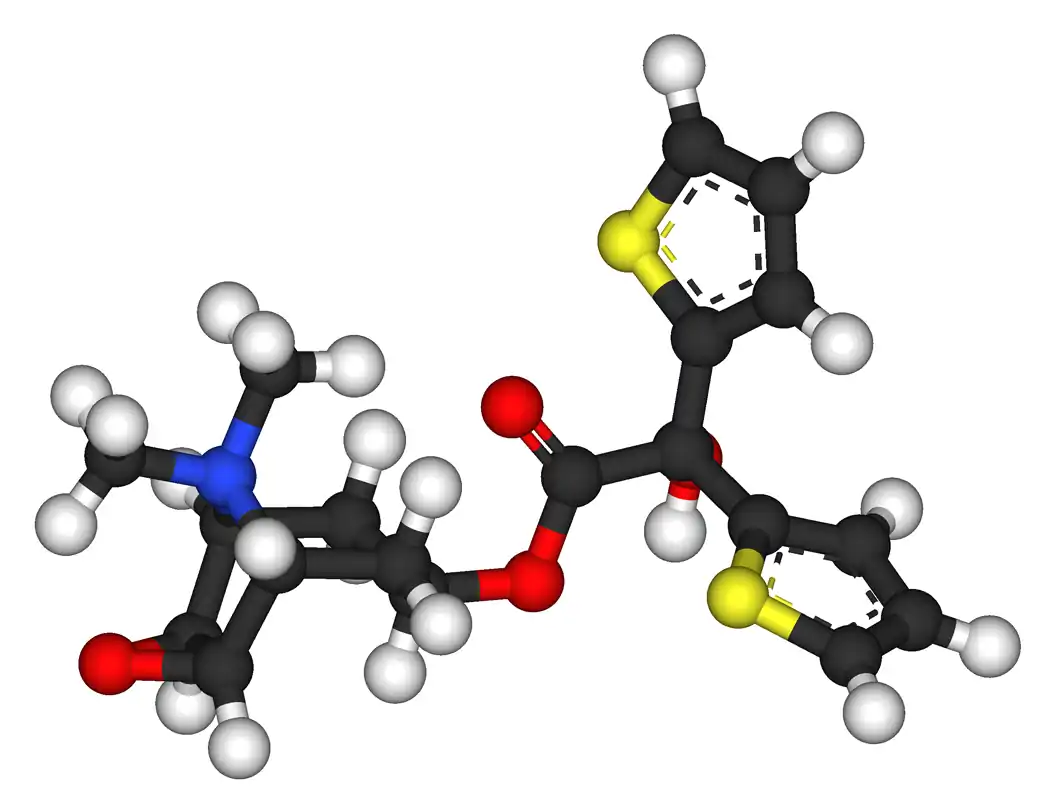
Tiotropio
El bromuro de tiotropio es un antagonista específico de los receptores muscarínicos de acción prolongada. Antagoniza de forma competitiva a los receptores muscarínicos del músculo liso bronquial; por lo tanto, inhibe los efectos colinérgicos broncoconstrictores de la acetilcolina liberada de las terminaciones nerviosas parasimpáticas. Tiene una afinidad similar por los subtipos de receptores muscarínicos, M1 a M5.[1]
| Bromuro de tiotropio | ||
|---|---|---|
 | ||
| Nombre (IUPAC) sistemático | ||
|
(1α,2β,4β,7β)- 7-[(hydroxidi-2-thienylacetyl)oxy]-9,9-dimethyl- 3-oxa-9-azoniatricyclo[3.3.1.02,4]nonane | ||
| Identificadores | ||
| Número CAS | 186691-13-4 | |
| Código ATC | R03BB04 | |
| PubChem | 131950 | |
| DrugBank | DB01409 | |
| Datos químicos | ||
| Fórmula | C19H22NO4S2 | |
| Peso mol. | 490.4 | |
|
[Br-].O=C(OC1C[C@H]2[C@@H]3O[C@@H]3[C@@H](C1)[N+]2(C)C)C(O)(c1cccs1)c1cccs1
| ||
| Farmacocinética | ||
| Biodisponibilidad | 19.5% (Inhalación) | |
| Metabolismo |
Hepático 25% (CYP2D6, CYP3A4) | |
| Vida media | 5-6 días | |
| Excreción | Renal | |
| Datos clínicos | ||
| Nombre comercial | Spiriva®, Respimat® | |
| Cat. embarazo | B1 (AU) No hay estudios en humanos. El fármaco solo debe utilizarse cuando los beneficios potenciales justifican los posibles riesgos para el feto. Queda a criterio del médico tratante. (EUA) C | |
| Estado legal | S4 (AU) POM (UK) ℞-only (EUA) | |
| Vías de adm. | Inhalación (oral) | |
Se usa de forma inhalada como broncodilatador y está indicado para pacientes que sufren Enfermedad Pulmonar Obstructiva Crónica (EPOC) o asma. Como anticolinérgico N-cuaternario, el bromuro de tiotropio es tópicamente bronco selectivo cuando se administra por inhalación, demostrando un rango terapéutico aceptable antes de que aparezcan efectos antimuscarínicos sistémicos.[2]
Historia
La descripción del bromuro de tiotropio como agente broncodilatador en pacientes con asma y EPOC se dio en el año 1995.[3] Este fármaco fue diseñado para su uso crónico, de forma que su posología es mucho más cómoda en relación a los beta-2 agonistas y su efecto es mayor al de su “primo”, el bromuro de ipratropio. Se debe tener en cuenta que una de las diferencias entre el fármaco de interés y el ipratropio radica en la capacidad del tiotropio de disminuir la producción de moco a nivel del epitelio respiratorio como un mecanismo complementario muy efectivo para disminuir la hiperreactividad bronquial.
Descripción
El bromuro de tiotropio se sintetiza a partir de la atropina (disuelta en una sustancia orgánica como dimetilformamida o dimetilsulfóxido) y sales de adición de ácido como clorhidrato, bromhidrato y fosfato ácido, para formar una serie de compuestos hasta producir una reacción de oxidación que lleve al producto final.[4]
Farmacocinética
El bromuro de tiotropio es un fármaco anticolinérgico que se administra por vía inhalada y tiene una biodisponibilidad del 19%. Se elimina por metabolismo hepático y excreción renal.
Vías de administración
El bromuro de tiotropio se encuentra en dos presentaciones inhaladas: un polvo seco cuyo efecto inicia en los primeros 5 minutos, y un aerosol que resulta de la unión del compuesto activo con algún gas propelente. Ambos poseen los mismos efectos. Se tiene una acción del medicamento con duración de una hora y media a tres horas, en las cuales ocasionan efectos anticolinérgicos básicos.[5]
La lactosa monohidrato es uno de los excipientes del fármaco, por lo cual no se debe administrar en pacientes con intolerancia a la lactosa, la galactosa o la deficiencia de lactasa Lapp.[6]
Absorción
Aproximadamente un 33% de la dosis inhalada alcanza la circulación sistémica. Tras la inhalación oral, la biodisponibilidad absoluta es de 19,5%, se absorbe poco en el tracto gastrointestinal y en el epitelio respiratorio, la presencia de alimentos no interfiere en su absorción.[7] Después de una inhalación de tiotropio se alcanza una concentración máxima en 5-7 minutos en pacientes con EPOC y asma.[8]
Distribución
La dosis liberada es de 2,5 microgramos de tiotropio por inhalación (una dosis son 2 inhalaciones) y es equivalente a 3,124 microgramos de bromuro de tiotropio monohidrato.
El uso de agonistas β2 de acción prolongada o corticosteroides inhalados no se ha visto que alteren la exposición a tiotropio.[7]
La administración simultánea de bromuro de tiotropio con otros medicamentos anticolinérgicos no se ha estudiado.
El fármaco se une un 72% a proteínas plasmáticas del y se estimó un volumen de distribución de 32 L/kg. Se desconocen las concentraciones locales en el pulmón pero la forma de administración sugiere concentraciones sustancialmente superiores en este órgano. Los estudios en ratas han mostrado que el tiotropio no atraviesa la barrera hematoencefálica en un grado significativo.[7]
Metabolismo y metabolitos
El tiotropio, principalmente endovenoso, suele excretarse sin cambios a través de la orina; la pequeña porción que se metaboliza, lo hace a partir de la desestabilización no enzimática, que produce la inactivación de sus metabolitos en ácido dietil glicólico y N-metilcospina.[9]
Eliminación
El tiotropio al ser un antimuscarínico de amonio cuaternario, se elimina principalmente por vía renal sin cambios. La vida media de eliminación está entre 5 y 6 días.[10]
Comparación farmacocinética entre tiotropio e ipatropio
Entre el bromuro de ipratropio y el tiotropio en términos de eliminación hay 3 grandes diferencias;[11][12]
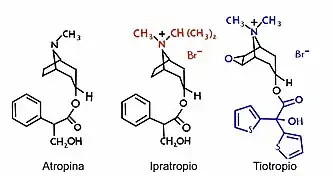
- Tiempo de acción: el ipratropio tiene un tiempo de acción más corto (su unión con el receptor es menos duradera), donde se ha registrado que el tiempo de broncodilatación inicia a los 15 minutos y dura unas 4-6 horas, a diferencia del tiotropio que tiene un tiempo mayor, con efecto que puede durar unas 24 horas.
- Metabolismo: el ipratropio se elimina de una forma mayoritaria por el riñón, donde es metabolizado y se excreta en forma de orina, por otra parte el tiotropio se elimina principalmente por la vía hepática, a través del metabolismo en el hígado, donde se metaboliza de forma lenta y se termina excretando en bilis y las heces.
- Administración: el ipratropio se administra varias veces al día, donde se recomienda de 2 a 4 inhalaciones cada 6-8 horas, por su parte el tiotropio es administrado con una dosis de inhalación diaria.
Farmacodinamia
.png.webp)
Mecanismo de Acción
El bromuro de tiotropio es un antagonista específico de los receptores muscarínicos de acción prolongada. Con afinidad similar por subtipos de receptores (M1 a M5). El fármaco se une de forma competitiva al receptor M3 del músculo liso bronquial. Esto hace que genere antagonismo del efecto colinérgico de la acetilcolina produciendo relajación de la musculatura lisa bronquial e inhibición de las secreciones del epitelio de las vías aéreas.
El efecto es dependiente de la dosis y con duración de 4 a 6 horas, teniendo cerca del 80% del efecto al cabo de 30 minutos, alcanzando su tope máximo entre 90 y 120 minutos. Como anticolinérgico N-cuaternario, es hidrosoluble y se absorbe poco por la mucosa bronquial.[13]
Efectos farmacológicos
Broncodilatación local sobre las vías aéreas, sin efecto sistémico. Interactúa con receptores muscarínicos M3, M2 (mayor disociación) y M1 como antagonista competitivo específico para evitar la unión de la acetilcolina y permitir la relajación del músculo liso.
Interacciones
| Fármacos que interaccionan con tiotropio[14] | ||
| Fármaco | Tipo de interacción | Resultados de la interacción |
| Paracetamol | Farmacocinética | Disminuye la tasa de excreción del tiotropio, elevando sus niveles séricos. |
| Salbutamol | Farmacocinética | Disminuye la tasa de excreción del tiotropio, elevando sus niveles séricos. |
| Vilanterol | Farmacocinética | El tiotropio disminuye la tasa de excreción del vilanterol, aumentando de niveles séricos de este último. |
| Dopamina | Farmacocinética | Disminuye la tasa de excreción del tiotropio, elevando sus niveles séricos. |
| Bromuro de ipratropio | Farmacodinámica | Aumento significativo de riesgo sobre los efectos adversos. |
| Amantadina | Farmacodinámica | Aumento de la gravedad de los efectos adversos. |
| Glicopirrolato | Farmacodinámica | Aumento del riesgo o la gravedad de los efectos adversos. |
| Arformoterol | Farmacocinética | El tiotropio disminuye la tasa de excreción del arformoterol, aumentando de niveles séricos de este último. |
| Terbutalina | Farmacodinámica | Disminuye la eficacia terapéutica de tiotropio. |
| Loratadina | Farmacodinámica | El tiotropio aumenta la actividad anticolinérgica de la loratadina. |
| Atropina | Farmacodinámica | Aumento significativo de riesgo sobre los efectos adversos. |
| Midodrina | Farmacodinámica | Aumento de gravedad en efectos adversos; taquicardia. |
| Fisostigmina | Farmacodinámica | Disminuye la eficacia terapéutica de tiotropio. |
Uso clínico
Indicaciones
El bromuro de tiotropio está indicado para el tratamiento de la bronquitis crónica (inflamación de las vías respiratorias), del enfisema pulmonar (daño en los alveolos pulmonares), de la disnea asociada y para tratar la dificultad para respirar en pacientes con EPOC.[15][16] El 8 de septiembre de 2014, Boehringer Ingelheim anunció que las autoridades de la Agencia Europea de Medicamento (European Medicines Agency, EMA) también autorizaron el uso de este fármaco (Spiriva® Respimat®) en pacientes que padecen asma, una enfermedad crónica que se caracteriza por inflamación y estrechamiento de las vías respiratorias.[15][17]
Se prescribe el tiotropio en el tratamiento sintomático del broncoespasmo asociado a enfermedad pulmonar crónica obstructiva (EPOC) y asma en niños mayores de 6 años y adultos.
El uso de bromuro de tiotropio previene y alivia signos y síntomas de la broncoconstricción como sibilancias, disnea, y disminuye la producción de secreciones mucosas en el epitelio respiratorio.[18]
Efectos Adversos
En términos generales, se esperan los efectos adversos asociados a las sustancias antimuscarínicas, entre estos: xerostomía, faringitis, sinusitis e infección del tracto respiratorio superior. La sequedad de boca puede asociarse con caries dentales a largo plazo[19]. Raramente (< 0.1% de los pacientes) se presentan efectos como el estreñimiento, glaucoma agudo de ángulo cerrado, retención urinaria, taquicardia y reacciones alérgicas.[20]
Las reacciones adversas han sido clasificadas de acuerdo a una escala que clasifica la frecuencia con la que se producen dichas reacciones:[21]
Muy frecuentes (=1/10).
Frecuentes (=1/100 a <1/10).
Poco frecuentes (=1/1.000 a <1/100).
Raras (=1/10.000 a <1/1.000).
Muy raras (<1/10.000).
Desconocidas (no se pueden evaluar los datos disponibles).
| Reacciones adversas a Ipratropio[21] | |||
| Sistema implicado | Tipo de reacción | Grupo CIOSM | |
| Frecuencia en EPOC | Frecuencia en asma | ||
| Metabolismo y nutrición | Deshidratación | No conocida | No conocida |
| Sistema nervioso | Mareo | Poco frecuente | Poco frecuente |
| Cefalea | Poco frecuente | Poco frecuente | |
| Insomnio | Rara | Poco frecuente | |
| Oftalmología | Glaucoma | Rara | No conocida |
| Aumento de la presión intraocular | Rara | No conocida | |
| Visión borrosa | Rara | No conocida | |
| Sistema cardiovascular | Fibrilación auricular | Rara | No conocida |
| Palpitaciones | Rara | Poco frecuente | |
| Taquicardia supraventricular | Rara | No conocida | |
| Taquicardia | Rara | No conocida | |
| Sistema respiratorio, torax y mediastíno | Tos | Poco frecuente | Poco frecuente |
| Faringitis | Poco frecuente | Poco frecuente | |
| Disfonía | Poco frecuente | Poco frecuente | |
| Epistaxis | Rara | Rara | |
| Broncoespasmo | Rara | Poco frecuente | |
| Laringitis | Rara | No conocida | |
| Sinusitis | No conocida | No conocida | |
| Aparato gastrointestinal | Sequedad de boca | Frecuente | Poco frecuente |
| Estreñimiento | Poco frecuente | Rara | |
| Candidiasis orofaríngea | Poco frecuente | Poco frecuente | |
| Disfagia | Rara | No conocida | |
| Reflujo gastroesofágico | Rara | No conocida | |
| Caries dental | Rara | No conocida | |
| Gingivitis | Rara | Rara | |
| Glositis | Rara | No conocida | |
| Estomatitis | No conocida | Rara | |
| Obstrucción intestinal, incluyendo íleo paralítico | No conocida | No conocida | |
| Náuseas | No conocida | No conocida | |
| Sistema tegumentario e inmunológico | Erupción | Poco frecuente | Poco frecuente |
| Prurito | Poco frecuente | Rara | |
| Edema angioneurótico | Rara | Rara | |
| Urticaria | Rara | Rara | |
| Infección en la piel / úlcera en la piel | Rara | No conocida | |
| Piel seca | Rara | No conocida | |
| Hipersensibilidad (incluyendo reacciones inmediatas) | No conocida | Rara | |
| Reacción anafiláctica | No conocida | No conocida | |
| Sistema músculo esquelético y tejido conectivo | Tumefacción en articulación | No conocida | No conocida |
| Aparato renal y urinario | Retención urinaria | Poco frecuente | No conocida |
| Disuria | Poco frecuente | No conocida | |
| Infección del tracto urinario | Rara | Rara | |
Contraindicaciones
- El tiotropio está contraindicado en pacientes en los que se ha demostrado hipersensibilidad al principio activo, atropina o alguno de sus derivados.
- No se debe usar como tratamiento inicial de un episodio agudo de broncoespasmos, ya que el efecto máximo del bromuro de tiotropio es alcanzado hasta en 4 horas, en consecuencia no es eficaz como un tratamiento para el momento.
- Se debe usar con precaución en pacientes con glaucoma de ángulo cerrado, obstrucción en la vejiga o hiperplasia prostática.
- En personas con insuficiencia renal solo se debe usar en el caso de que el efecto beneficioso del tiotropio supere el riesgo potencial.
- En mujeres lactantes es importante considerar que un pequeño porcentaje de tiotropio es excretado por la leche, por ello no debe usarse al menos que se considere estrictamente necesario.
- No se debe usar durante el embarazo, es considerado un fármaco clase C según la FDA ya que no existen estudios adecuados y bien controlados, este fármaco se usa solo si el beneficio potencial justifica el riesgo. Se han hecho algunos estudios en ratas, con la inhalación máxima permitida en humanos, donde se evidenció resorción fetal, disminución del número de crías vivas junto con el peso medio y un retraso en la maduración sexual de las crías.
- Para la administración a personas de menores de 18 años no se es recomendado, ya que no hay suficientes estudios que garanticen la seguridad en el rango de edad necesario.[22]
Sobredosis
Algunos síntomas relacionados con sobredosis y toxicidad del fármaco incluyen la alteración del estado mental, tremores, dolor abdominal, estreñimiento.
Las dosis menores de 282 µg no reportaron efectos sistémicos anticolinérgicos en los ensayos clínicos.
En caso de sobredosis, se debe detener la administración del fármaco y empezar tratamiento sintomático, así como terapia de apoyo.[23]
Presentaciones y modo de aplicación
- Cápsulas de polvo seco, cada cápsula contiene un aproximado de 18 mg de tiotropio que es dosificada a través de un dispositivo denominado Handy-Haler, en consecuencia esta cápsula puede ser tomada por vía oral o por vía inhalada según la presentación comercial.[24][23] Para usar el Handyhaler® : el paciente debe extraer la cápsula de tiotropio del envase, colocarla en la cámara de perforación del dispositivo de inhalación y cerrar la boquilla.[25]
- Inhalador con gas propelente . Respimat®: el paciente debe sujetar el inhalador en posición vertical, con la tapa verde cerrada. Girar la base en la dirección de las flechas negras de la etiqueta hasta que haga clic (media vuelta). Presiona el botón de liberación de dosis con el inhalador entre los labios, inspirando la niebla. Hay una guía para ver más detalles acerca del modo de uso.
Dosis
La dosis estándar de bromuro de tiotropio es de 18 μg (cápsulas con polvo) o 5 μg a través el dispositivo Respimat®.[26] Para entender con detalle cómo se utiliza este dispositivo puede visitar el siguiente enlace.
Uso veterinario
En la actualidad el uso de bromuro de tiotropio en animales no ha sido aprobado, ya que el uso principal de este fármaco es para humanos, en consecuencia la seguridad y eficacia en animales no se ha estudiado, sin embargo hay varios artículos experimentales que usan animales y este tiotropio con el fin de entender algunos comportamientos y en estos se tiene obtiene evidencia de un aumento en la capacidad de respuesta de las vías respiratorias de los animales, especialmente en gatos en especial en comparación con los animales como ratones o conejos, en estos últimos se ha registrado un aumento de pérdidas posterior a la implantación de sus crías.[27]
Controversias
En el tratamiento con bromuro de tiotropio (o con otros fármacos derivados de la atropina) existía la preocupación de que los pacientes tuvieran un riesgo superior de padecer ataques al corazón, ictus y muerte cardiovascular,[28] por lo que a petición del Departamento de Administración de Alimentos y Medicamentos de Estados Unidos (Food Drug Administration, FDA) se realizaron algunos ensayos clínicos de farmacovigilancia adicionales, que confirmaron el beneficio del uso de dicho fármaco respecto a sus efectos secundarios.[29]
En 2010, Celli B, et al publicaron los resultados de un ensayo clínico donde encontraron que este fármaco estaba asociado a una reducción del riesgo de mortalidad sin causa conocida, la mortalidad cardiovascular y los eventos cardiovasculares.[30]
En 2011 existió una polémica relativa al riesgo asociado al uso de Respimat®,[31] pero el ensayo clínico TIOSPIR (www.ClinicalTrials.gov: NCT01126437) permitió confirmar el perfil de seguridad del fármaco y del dispositivo utilizado para la inhalación.[26] Los resultados de este estudio fueron publicados en 2013 en la revista científica The New England Journal of Medicine (NEJM), bajo el título Tiotropium Respimat Inhaler and the Risk of Death in COPD.[26]
Por otra parte también se encuentra un debate sobre la dosis óptima del fármaco, algunos estudios sugieren que las dosis altas pueden ser más efectivas pero otros advierten que si bien puede ser positivo en la respuesta se está predispuesto a tener más efectos adversos.
Sin embargo, en varias guías como la AAFP este fármaco es registrado como seguro, ya que no se han identificado problemas con sustentos totalmente válidos y certeros.[32]
Bibliografía
Referencias
- «Beneficios clínicos de tiotropio, un nuevo broncodilatador anticolinérgico».
- Corey, E.J. (2012). "Tiotropium bromide". Molecules and Medicine. John Wiley & Sons. ISBN 9781118361733.
- Barnes, P. J.; Belvisi, M. G.; Mak, J. C.; Haddad, E. B.; O'Connor, B. (1995). «Tiotropium bromide (Ba 679 BR), a novel long-acting muscarinic antagonist for the treatment of obstructive airways disease». Life Sciences 56 (11-12): 853-859. ISSN 0024-3205. PMID 10188785. doi:10.1016/0024-3205(95)00020-7. Consultado el 6 de julio de 2023.
- «Methods for the synthesis of tiotropium bromide.».
- «Tiotropio: Broncodilatadores».
- «Tiotropio | Asociación Española de Pediatría». www.aeped.es. Consultado el 6 de julio de 2023.
- «.:: CIMA ::. FICHA TECNICA SPIRIVA RESPIMAT 2,5 microgramos SOLUCION PARA INHALACION». cima.aemps.es. Consultado el 6 de julio de 2023.
- «SPIRIVA® RESPIMAT® (aerosol para inhalación de bromuro de tiotropio), para uso en inhalación oral Aprobación inicial en EE. UU».
- Vandewalker, Mark L.; Engel, Michael; Schmidt, Hendrick; Siebold, Wolfgang; Moroni-Zentgraf, Petra; Kerstjens, Huib; Bateman, Eric Donn; Tashkin, Donald P. (2013-02). «Efficacy of Tiotropium in Patients with Asthma in Relation to Allergic Status». Journal of Allergy and Clinical Immunology 131 (2): AB1. ISSN 0091-6749. doi:10.1016/j.jaci.2012.12.680. Consultado el 6 de julio de 2023.
- Sweetman SC. Martindale. The complete drug reference. Ed. 38. [Internet]. 2014 [citado el 6 de julio de 2023] pag. 1213
- Barnes, P. J.; Belvisi, M. G.; Mak, J. C.; Haddad, E. B.; O'Connor, B. (1995). «Tiotropium bromide (Ba 679 BR), a novel long-acting muscarinic antagonist for the treatment of obstructive airways disease». Life Sciences 56 (11-12): 853-859. ISSN 0024-3205. PMID 10188785. doi:10.1016/0024-3205(95)00020-7. Consultado el 6 de julio de 2023.
- Barnes, P. J. (2001-04). «Tiotropium bromide». Expert Opinion on Investigational Drugs 10 (4): 733-740. ISSN 1354-3784. PMID 11281822. doi:10.1517/13543784.10.4.733. Consultado el 6 de julio de 2023.
- Sweetman SC. Martindale. The complete drug reference. Ed. 38. [Internet]. 2014 [citado el 6 de julio de 2023] pag. 1213
- «Tiotropium». go.drugbank.com. Consultado el 6 de julio de 2023.
- Respiratorio. «Respiratorio |». www.avancesenrespiratorio.com. Consultado el 4 de febrero de 2016.
- «Spiriva Handihaler». The American Society of Health-System Pharmacists. Retrieved 3 April 2011.
- AEMPS. «Prospecto: información para el usuario Spiriva® Respimat® 2,5 microgramos, solución para inhalación tiotropio». http://www.aemps.gob.es. Consultado el 4 de febrero de 2016.
- «Tiotropio bromuro». www.vademecum.es. Consultado el 11 de julio de 2023.
- «Tiotropio | Asociación Española de Pediatría». www.aeped.es. Consultado el 6 de julio de 2023.
- «Tiotropium». go.drugbank.com. Consultado el 6 de julio de 2023.
- «.:: CIMA ::. FICHA TECNICA SPIRIVA RESPIMAT 2,5 microgramos SOLUCION PARA INHALACION». cima.aemps.es. Consultado el 6 de julio de 2023.
- Aldea, I. Gil; Azanza, J. R.; Palacios, E.; Solchaga, S. (2003). «Tiotropio». Revista de Medicina de la Universidad de Navarra: 49-52. ISSN 2444-2836. doi:10.15581/021.9050. Consultado el 6 de julio de 2023.
- «Tiotropium». go.drugbank.com. Consultado el 6 de julio de 2023.
- Aldea, I. Gil; Azanza, J. R.; Palacios, E.; Solchaga, S. (2003). «Tiotropio». Revista de Medicina de la Universidad de Navarra: 49-52. ISSN 2444-2836. doi:10.15581/021.9050. Consultado el 6 de julio de 2023.
- «Respimat Interactive Handling Instructions». interactive.respimat.com. Archivado desde el original el 23 de abril de 2016. Consultado el 4 de febrero de 2016.
- Wise, Robert A.; Anzueto, Antonio; Cotton, Daniel; Dahl, Ronald; Devins, Theresa; Disse, Bernd; Dusser, Daniel; Joseph, Elizabeth et al. (17 de octubre de 2013). «Tiotropium Respimat Inhaler and the Risk of Death in COPD». New England Journal of Medicine 369 (16): 1491-1501. ISSN 0028-4793. PMID 23992515. doi:10.1056/NEJMoa1303342. Consultado el 4 de febrero de 2016.
- Kolahian, Saeed; Shahbazfar, Amir Ali; Tayefi-Nasrabadi, Hossein; Keyhanmanesh, Rana; Ansarin, Khalil; Ghasemi, Hamid; Rashidi, Amir Hossein; Gosens, Reinoud et al. (2014-08). «Tiotropium effects on airway inflammatory events in the cat as an animal model for acute cigarette smoke-induced lung inflammation». Experimental Lung Research 40 (6): 272-287. ISSN 1521-0499. PMID 24784973. doi:10.3109/01902148.2014.905657. Consultado el 6 de julio de 2023.
- Singh, Sonal; Loke, Yoon K.; Furberg, Curt D. (24 de septiembre de 2008). «Inhaled anticholinergics and risk of major adverse cardiovascular events in patients with chronic obstructive pulmonary disease: a systematic review and meta-analysis». JAMA 300 (12): 1439-1450. ISSN 1538-3598. PMID 18812535. doi:10.1001/jama.300.12.1439. Consultado el 4 de febrero de 2016.
- Michele, Theresa M.; Pinheiro, Simone; Iyasu, Solomon (16 de septiembre de 2010). «The Safety of Tiotropium — The FDA's Conclusions». New England Journal of Medicine (en inglés) 363 (12): 1097-1099. ISSN 0028-4793. doi:10.1056/NEJMp1008502. Consultado el 17 de julio de 2023.
- Celli, Bartolome; Decramer, Marc; Leimer, Inge; Vogel, Ulrich; Kesten, Steven; Tashkin, Donald P. (1 de enero de 2010). «Cardiovascular safety of tiotropium in patients with COPD». Chest 137 (1): 20-30. ISSN 1931-3543. PMID 19592475. doi:10.1378/chest.09-0011. Consultado el 4 de febrero de 2016.
- Singh, Sonal; Loke, Yoon K.; Enright, Paul L.; Furberg, Curt D. (1 de enero de 2011). «Mortality associated with tiotropium mist inhaler in patients with chronic obstructive pulmonary disease: systematic review and meta-analysis of randomised controlled trials». BMJ (Clinical research ed.) 342: d3215. ISSN 1756-1833. PMC 3114950. PMID 21672999. Consultado el 4 de febrero de 2016.
- Hutton, Sarah F. (15 de junio de 2004). «Tiotropium (Spiriva) for COPD». American Family Physician (en inglés estadounidense) 69 (12): 2901-2902. Consultado el 6 de julio de 2023.