Pancréatite aiguë
La pancréatite aiguë est une maladie consistant en une inflammation rapide du pancréas. En fonction de sa gravité, elle peut avoir de graves complications et une grande mortalité malgré le traitement. Alors que les cas modérés se normalisent grâce à des mesures conservatives ou à l’endoscopie, les cas graves nécessitent une chirurgie (souvent plus d’une intervention) pour endiguer l’évolution de la maladie.
Historique
La maladie était connue avant le XIXe siècle, mais son mécanisme non élucidé. Claude Bernard, dans son ouvrage Leçon de physiologie expérimentale publié en 1858 suggère le rôle de la circulation biliaire. En 1902, Eugène Opie donne un rôle prédominant à une obstruction des voies biliaires par un calcul[1].
Épidémiologie
Elle est responsable de près de 200 000 admissions annuelles aux États-Unis et son incidence croît avec le temps[2]. En France, selon la conférence de consensus de 2001 la Société nationale française de gastroentérologie, le taux d'incidence est de 22 pour 100 000 (population âgée de plus de 15 ans).
Les quatre cinquièmes sont des formes bénignes. L'incidence des formes graves est stable tant aux États-Unis qu'en Europe[3].
Causes
Les deux causes les plus fréquentes de pancréatite aiguë sont la consommation excessive d'alcool et la lithiase biliaire qui représentent chacune environ 40 % des cas[2].
Elle peut être d'origine métabolique : alcoolisme (40 % des cas aussi), hypertriglycéridémie, hypercalcémie...
Elle peut être secondaire à un obstacle mécanique sur la voie d'excrétion biliaire : lithiase biliaire, surtout si ces dernières sont petites, complication d'une opération ou d'un traumatisme ou d'une pancréatographie rétrograde (qui complique environ 5 % de ces dernières[4]), secondaire à une tumeur du pancréas.
Elle peut être également un effet indésirable de certains médicaments (moins de 2 % des cas[5]). La codéine fait partie des médicaments pancréatotoxiques.
Il existe des causes infectieuses : virales (Cytomégalovirus, virus ourlien…), parasitaires (helminthiase…), bactériennes rarement.
Il existe des causes plus rares :
- héréditaire (mutation au niveau du gène de cationic trypsinogen gene protease serine 1 (PRSS1), SPINK1, ou CFTR[6]) ;
- lupus érythémateux disséminé ;
- périartérite noueuse ;
- maladie de Crohn ou rectocolite hémorragique.
- variantes anatomiques : pancréas divisum[7], pancréas annulaire[8], DKPA.
Dans près de 8 % des cas, la pancréatite est « idiopathique » (sans cause trouvée)[9]. Dans certains cas des troubles du métabolisme ou du catabolisme des polyamines semblent impliqués, expérimentalement confirmés sur le modèle animal murin[10] selon des études faites depuis la fin des années 1990 sur des animaux de laboratoire (génétiquement modifiés pour présenter de tels troubles[10]).
Un défaut d'adressage des hydrolases acides, au niveau du réseau transgolgien, conduit à la présence de ces dernières au niveau des zymogènes (petites cellules pancréatiques déversant par exocytose des enzymes digestives). La présence de ces hydrolases acides dans les zymogènes est incriminée dans les pancréatites aigües.
Mécanisme de la maladie
Il consiste en une sécrétion importante et inappropriée par le pancréas d'enzymes protéolytiques, particulièrement la trypsine, enzyme de digestion, et qui ne peut être évacuée dans le système canalaire pancréatique vers le duodénum. L'irritation de la graisse péripancréatique par ces sécrétions provoque une « auto-digestion » et une réaction inflammatoire qui va aggraver les lésions.
La cause de la pancréatite alcoolique est moins claire. Elle pourrait être due à un déficit d'inactivation de la trypsine ou d'élimination de cette dernière[2].
Diagnostic
Sémiologie
La douleur est quasi constante. Elle est à prédominance épigastrique, irradiant dans le dos (transfixiante) et soulagée par l’antéflexion (position penchée en avant), d’où la classique position en « chien de fusil ». Elle est le plus souvent à début brutal, pouvant être prolongée plusieurs jours en l’absence de traitement. Elle peut être majorée par la palpation.
Les nausées et vomissements sont fréquents pouvant témoigner d'un syndrome occlusif par iléus réflexe.
Rarement, il peut exister des ecchymoses péri-ombilicales (signe de Cullen) ou des flancs (infiltrat sanguin rétro péritonéal, signe de Grey-Turner), qui sont des signes de gravité.
Diagnostic positif
La destruction d'une partie du pancréas entraîne le relargage de deux enzymes : la lipase et l'amylase dont le taux augmenté peut être mesuré dans le sang.
Le diagnostic est porté devant une élévation du taux sanguin de lipases (lipasémie) supérieure à 3 fois son taux normal (soit ≥ 600 UI/l). Le taux reste élevé pendant plusieurs jours, permettant parfois un diagnostic rétrospectif[11].
Les taux sanguin et urinaire d’amylase (amylasémie et amylasurie) sont aussi augmentés au bout de quelques heures et pendant plusieurs jours[2] lors des pancréatites aiguës mais sont moins spécifiques et moins sensibles[12] et il n'est donc plus recommandé de les doser pour poser le diagnostic[13].
Les clichés radiographiques standards n'apportent que peu d'informations : niveaux liquides inconstants sur l'abdomen sans préparation, discrets épanchements pleuraux sur la radiographie du thorax. De même, l'échographie abdominale est peu contributive, le pancréas étant une structure profonde, dont l'analyse par les ultrasons est rendue difficile par l'interposition des gaz digestifs. Ce dernier examen est cependant important pour rechercher une cause (calcul biliaire) à la pancréatite.
Recherche de la cause
Il repose sur plusieurs éléments : les données de l'examen clinique, la biologie, l'échographie abdominale, le scanner abdominal, l'IRM biliaire et l'échoendoscopie (nécessite une anesthésie générale). Il n'est pas rare d'avoir recours à tous ces examens en cas de pancréatite atypique.
Les deux causes principales de pancréatite aiguë sont :
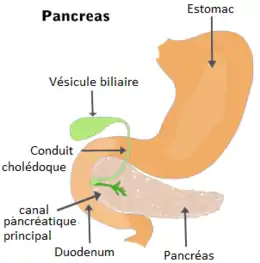
- L'origine biliaire : un ou plusieurs petits calculs sortent de la vésicule, passent dans le cholédoque et viennent se bloquer au niveau de la papille duodénale, qui est l'endroit où se réunissent le cholédoque et le canal du pancréas (canal de Wirsung) avant de s'aboucher dans le 2e duodénum (début de l'intestin grêle). Les arguments cliniques en faveur de cette origine sont un âge supérieur à 50 ans et un sexe féminin (deux fois plus fréquent). Le meilleur marqueur biologique de pancréatite biliaire est l’élévation des ALAT, qui doivent être dosées précocement (au-delà du seuil de trois fois le taux normal, leur valeur prédictive positive est de 85 %[14], mais un taux normal n’élimine pas le diagnostic). De même, l'élévation conjointe à celle de la lipase (marqueur biologique de la pancréatite), de la Gamma-GT et des phosphatases alcalines évoquent un obstacle sur les voies biliaires et doivent donc faire rechercher une lithiase du cholédoque. L’élévation de la bilirubine conjuguée qui peut entrainer un ictère (jaunisse) peut témoigner d'un obstacle majeur sur le cholédoque et orienter le diagnostic étiologique de la pancréatite vers un obstacle (calcul, tumeur, etc.). L'existence de calculs de la vésicule à l'échographie, d'une dilatation du cholédoque sont des arguments évocateurs. L'écho-endoscopie est l'examen de référence en cas de doute. En cas de calculs l'échoendoscopie peut être immédiatement suivie pour profiter de l'anesthésie générale, d'un cathétérisme rétrograde des voies biliaires (KTR) permettant grâce à des opérateurs entrainés et du matériel très spécialisé, d'extraire des calculs du cholédoque et d'agrandir au bistouri électrique la papille duodénale (sphinctérotomie) ;
- L'alcool : un terrain alcoolique et l'absence d'autre cause notamment de calcul vésiculaire et de dilatation des voies biliaires en échographie sont des éléments en faveur de l'origine alcoolique.
Les autres causes représentent environ 15 % des pancréatites aiguës. Leur diagnostic étiologique peut être très difficile.
Le scanner abdominal qui est l'examen de référence dans la prise en charge immédiate de la pancréatite aiguë, permet de faire l'état des lésions mais aussi dans certains cas d'orienter vers une cause. Une dilatation des voies biliaires ou du canal du pancréas (canal de Wirsung) oriente vers un obstacle. Une atteinte hépatique, une circulation sanguine anormale dans le ventre peuvent orienter vers l'alcool. Des calcifications du pancréas se voient également en cas alcoolisme mais aussi dans certaines pancréatites familiales. Des kystes pancréatiques pourront orienter vers une maladie des canaux pancréatiques (TIPMP). L'IRM biliaire est également un très bon examen. De réalisation aisée et rapide, elle permet sans anesthésie et sans risque iatrogène, le diagnostic de petits calculs des voies biliaires et d'anomalies des canaux pancréatiques.
En cas de doute persistant sur la cause, l'échoendoscopie du pancréas (la sonde d’échographie située en tête d’un endoscope souple type fibroscopie d'estomac est positionnée dans le duodénum) permet de mettre en évidence des anomalies millimétriques et de retrouver une cause dans 40 à 80 % des cas inexpliqués[15]. En cas de suspicion de tumeur ou de kyste, il est possible de pratiquer des prélèvements (biopsies) ou des ponctions.
L'imagerie par résonance magnétique peut être une aide au diagnostic.
Pronostic
La pancréatite aiguë « grave » est définie par l’existence d’une défaillance d’organes et/ou par la survenue d’une complication locale (nécrose, abcès ou pseudokyste). Elle est associée à une mortalité de 30 %. Elle concerne environ un cas sur cinq[16].
Les éléments d’appréciation de la gravité du pronostic suivant doivent permettre de sélectionner et d’orienter les malades graves vers un service de réanimation :
- Le terrain : sujet âgé, obésité, insuffisances organiques préexistantes
- Les éléments d’évaluation de la défaillance d'un ou plusieurs organes : cardiaques, respiratoires, neurologiques, rénaux ou hématologiques
- Les scores biocliniques spécifiques, en particulier le score de Ranson
- La C reactive protein (CRP) dont l'augmentation au cours de l’évolution doit faire rechercher une aggravation locale.
- Le score morphologique de Balthazar, évalué sur le scanner abdominal réalisé sans puis avec injection de produit de contraste, au mieux entre 48 et 72 h du début des douleurs.
| Critère | Grade |
|---|---|
| Pancréas normal | A |
| Élargissement focal ou diffus du pancréas | B |
| Densification de la graisse péri-pancréatique | C |
| Coulée de nécrose péri pancréatique unique | D |
| Coulées multiples ou présence de bulles de gaz au sein d’une coulée | E |
Actuellement, utilisation d'un score de Balthazar modifié de 1 à 10, qui associe les critères précédents cotés de 0 à 4, et un score sur 6 cotant la quantité de nécrose pancréatique (Nécrose : 0-30 % = +2, 30-50 % = +4, >50 % = +6).
- Le score « SOFA » (en anglais : sequential organ failure assessment) permet d'évaluer l'atteinte multiviscérale[17].
| Critère | Valeur seuil | |
|---|---|---|
| Admission | Glycémie | > 11 mmol/L |
| Âge | > 55 ans | |
| Leucocytes | > 16 000 | |
| LDH | > 1.5 N (soit > 350u/L) | |
| ASAT | > 6 N (soit > 250u/L) | |
| à 48 h | Hématocrite | baisse > 10 % |
| Urémie | augmentation > 1.8mmol/L | |
| Calcémie | < 2mmol/L | |
| PaO2 | < 60 mmHg | |
| Déficit en bases | > 4 mmol/L | |
| Séquestration liquidienne estimée | > 6 L | |
| Chaque critère positif vaut 1 point, pancréatite grave si Ranson > 3 | ||
Traitement
La prise en charge de la pancréatite a fait l'objet de la publication de recommandations, celles de la Société américaine de gastroentérologie datant de 2013[21].
Une hospitalisation est nécessaire dans la plupart des cas, parfois en réanimation en cas de présence de critères de gravité.
Un traitement classique est le jeûne strict, afin de mettre le pancréas au repos total, la nutrition étant alors apportée par voie intraveineuse (nutrition parentérale). Cette attitude n'est cependant plus tout à fait unanime et la poursuite d'une nutrition classique (en site jéjunal, c'est-à-dire par sonde) permettrait d'éviter certaines complications, notamment infectieuses, sans être délétère en termes d'évolution[22],[23].
Une correction des troubles hydro-électrolytiques est indispensable, le plus souvent par voie intraveineuse (réhydratation). On y associe un traitement antalgique (anti douleur), d'abord par antalgiques de niveau I, avec recours aux morphiniques si nécessaire (malgré le risque théorique de spasme du sphincter d'Oddi : cela n'entraîne pas d'aggravation de la pancréatite aiguë). En cas de complication grave (perforation digestive, hémorragie active), une intervention chirurgicale sera nécessaire, visant à traiter la complication, et à éviter les récidives (cholécystectomie, jéjunostomie d'alimentation).
Il ne faut naturellement pas oublier le traitement d’une cause authentifiée : sevrage en boissons alcoolisées, cholécystectomie (ablation de la vésicule biliaire) ou sphinctérotomie endoscopique (ouverture du canal biliaire au cours d'une endoscopie digestive), traitement d’une hypertriglycéridémie…
Le rôle d'un traitement systématique par antibiotiques afin de prévenir les complications infectieuses reste controversé[2].
Complications
La nécrose du pancréas ou des collections péripancréatiques est une complication grave, aboutissant à une surinfection avec parfois survenue d’un collapsus cardio-vasculaire. Le diagnostic est suspecté devant une évolution défavorable à la première semaine. Il est confirmé par le scanner abdominal. Elle est traitée par des antibiotiques adaptés comme la ciprofloxacine, par drainage radiologique[24], ou par chirurgie (séquestrectomie, drainage large, idéalement différée de plusieurs semaines par rapport à l'apparition des premiers signes[14]). Elle peut aussi aboutir à une perforation d'organe creux (estomac ou intestin), ou à une hémorragie, qui entraînera un traitement chirurgical.
La pancréatite peut également se compliquer par la formation de pseudo-kystes liquidiens de mécanisme inflammatoire. Ces pseudo-kystes peuvent comprimer des organes adjacents ou s’infecter. Le diagnostic en est fait par échographie ou scanner. Ils peuvent nécessiter une intervention chirurgicale afin de les dériver dans une structure digestive (jéjunum) s'ils persistent plus de six semaines ou se compliquent.
La pancréatite peut également récidiver, surtout si le facteur causal n'a pas été pris en charge.
Dans les formes graves, peut exister une insuffisance pancréatique séquellaire, soit de type endocrine (diabète sucré), soit de type exocrine, nécessitant la prescription d'extraits pancréatiques.
Notes et références
- (en) Opie E. « The relation of cholelithiasis to disease of the pancreas and to fat necrosis » Johns Hopkins Hosp Bull. 1901;12:19–21
- (en) Frossard JL, Steer ML, Pastor CM. « Acute pancreatitis » Lancet 2008;371:143-152
- (en) Yadav D, Lowenfels AB. « Trends in the epidemiology of the first attack of acute pancreatitis: a systematic review » Pancreas 2006;33:323–330.
- (en) Freeman ML, Nelson DB, Sherman S et al. « Complications of endoscopic biliary sphincterotomy » N Engl J Med. 1996;335:909–918
- (en) Lankisch PG, Droge M, Gottesleben F. « Drug-induced acute pancreatitis: incidence and severity » Gut 1995:37;565–567
- (en) Le Bodic L, Bignon JD, Raguenes O. et al. « The hereditary pancreatitis gene maps to long arm of chromosome 7 » Hum Mol Genet. 1996;5:549–554
- Valérie Vilgrain et Denis Régent, Imagerie de l'abdomen, Paris, Médecine sciences publications-[Lavoisier], , 1056 p. (ISBN 978-2-257-20417-2, lire en ligne)
- Julien Jarry, Tristan Wagner, Alexandre Rault et Antonio Sa Cunha, « Annular pancreas: a rare cause of acute pancreatitis », JOP: Journal of the pancreas, vol. 12, no 2, , p. 155–157 (ISSN 1590-8577, PMID 21386643, lire en ligne, consulté le )
- Louis Buscail, Barbara Bournet, Pierre Andrau et Jean Escourrou. « Quels examens devant une pancréatite aiguë non A non B ? » Gastroentérologie Clinique et Biologique 2007;31(2):227-232. lire en ligne Article gratuit.
- Alhonen, L., Parkkinen, J. J., Keinänen, T., Sinervirta, R., Herzig, K. H., & Jänne, J. (2000) « Activation of polyamine catabolism in transgenic rats induces acute pancreatitis » Proc. Natl. Acad. Sci. U S A 2000;97:8290-8295 (résumé).
- (en) Sternby B, O'Brien JF, Zinsmeister AR, DiMagno EP. « What is the best biochemical test to diagnose acute pancreatitis; A prospective clinical study » Mayo Clin Proc. 1996;71:1138–1144.
- (en) Clavien PA, Robert J, Meyer P. et al. « Acute pancreatitis and normoamylasemia. Not an uncommon combination » Ann Surg. 1989:210;614–620.
- Haute autorité de santé (HAS) « Évaluation de l’amylasémie et de la lipasémie pour le diagnostic initial de la pancréatite aiguë », France, juillet 2009.
- Johnson CD, Besselink MG, Carter R, Acute pancreatitis, BMJ, 2014;349:g4859
- Wilcox CM, Varadarajulu S, Eloubeidi M, Role of endoscopic evaluation in idiopathic pancreatitis: a systematic review, Gastrointest Endosc, 2006;63:1037-45
- Gislason H, Horn A, Hoem D et al. Acute pancreatitis in Bergen, Norway. A study on incidence, etiology and severity, Scand J Surg, 2004;93:29-33
- (en) Halonen KI, Pettila V, Leppaniemi AK et al. « Multiple organ dysfunction associated with severe acute pancreatitis » Crit Care Med. 2002;30:1274–1279.
- Banks PA, Bollen TL, Dervenis C et al. Classification of acute pancreatitis—2012: revision of the Atlanta classification and definitions by international consensus, Gut, 2013;62:102-11
- Larvin M, Assessment of severity and prognosis in acute pancreatitis, Eur J Gastroenterol Hepatol, 1997;9:122-30
- Garcea G, Gouda M, Hebbes C et al. Predictors of severity and survival in acute pancreatitis: validation of the efficacy of early warning scores, Pancreas, 2008;37:e54-61
- Tenner S, Baillie J, DeWitt J, Vege SS, American College of Gastroenterology guideline: management of acute pancreatitis, Am J Gastroenterol, 2013;1081400-15;1416
- (en) Windsor AC, Kanwar S, Li AG et al. « Compared with parenteral nutrition, enteral feeding attenuates the acute phase response and improves disease severity in acute pancreatitis » Gut 1998;42:431–435
- (en) Marik PE, Zaloga GP, « Meta-analysis of parenteral nutrition versus enteral nutrition in patients with acute pancreatitis » BMJ 2004;328:1407–1412
- Van Baal MC, van Santvoort HC, Bollen TL, Bakker OJ, Besselink MG, Gooszen HG, Systematic review of percutaneous catheter drainage as primary treatment for necrotizing pancreatitis, Br J Surg, 2011;98:18-27
Voir aussi
Article connexe
Bibliographie
- (en) D Whitcomb « Acute Pancreatitis » New Eng J of Med. 2006:354:2142-2150.
Liens externes
- Ressources relatives à la santé :
- (en) Diseases Ontology
- (en) DiseasesDB
- (en) Medical Subject Headings
- (en + es) MedlinePlus
- (en) NCI Thesaurus
- Portail de la médecine