الصرع الرولاندي
الصرع الرولاندي (بالإنجليزية: Rolandic epilepsy) في علم الأعصاب وطب الأطفال، أو الصرع الرولاندي الحميد (بالإنجليزية: Benign Rolandic epilepsy) ، أو صرع الطفولة الحميد مع حَسَكَات (قمم مرتفعة) بتخطيط أموج الدماغ (EEG) بالفص الصدغى المركزى بالدماغ (بالإنجليزية: benign childhood epilepsy with centrotemporal spikes) والمعروف اختصاراً بـ (BCECTS)، والمعروف أيضاً باسم صرع سيلفيان (بالإنجليزية: sylvian seizures).
| الصرع الرولاندي | |
|---|---|
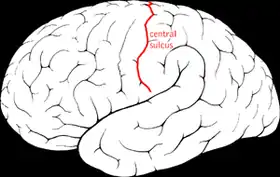 رسم يبيّن الثلم المركزي في المخ. رسم يبيّن الثلم المركزي في المخ. | |
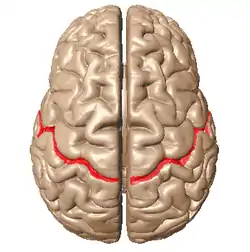 رسم من أعلي يبيّن الثلم المركزي في المخ. رسم من أعلي يبيّن الثلم المركزي في المخ. | |
| معلومات عامة | |
| الاختصاص | طب الجهاز العصبي |
| من أنواع | متلازمات الصرع |
هو أكثر أعراض الصرع شيوعاً في مرحلة الطفولة.[1] معظم الأطفال يتخلصون من هذا المرض مع السن (يبدأ المرض في حوالي سن 3-13 سنوات مع الذروة عند حوالي 8-9 سنوات، ويتوقف عند حوالي سن 14-18 سنة)، ومن هنا جاءت تسمية «حميد».[2][3] تبدأ نوبات الصرع حول الثلم المركزي للمخ الذي يُسمى أيضا منطقة الفص الصدغى المركزى centrotemporal، والتي تقع حول الشق الرولاندي، نسبة إلى طبيب التشريح الإيطالي لويجي رولاندو.[4]
العلامات والأعراض
المَلاَمِح الأساسية للصرع الرولاندي هي حدوث نوبات قليلة بشكل نادر على فترات متباعدة، في الأغلب نوبة واحدة غير متكررة، وبُؤْرِيّة، وتتكون من:[5][6][7][8]
- أعراض حسية-حركية في جانب واحد من الوجه (30٪ من المرضى).
- مظاهر فموية بلعومية حنجرية (53٪ من المرضى).
- توقف النطق والكلام (40٪ من المرضى).
- زيادة إفراز اللعاب (30٪ من المرضى).
يَتّسِمُ الصرعُ الرولاندي الحميد إما بنوبات صرع بسيطة تنطوي على الفم والوجه أو نوبات صرع تشنجية ارتعاشية عامة. يُمكن أن يكون هناك مظاهر حسية جسدية أحادية مثل وخز (تنميل paresthesia) بجانب واحد من اللسان، أو فقد النطق (تعذر النطق anarthria)، أو أصوات غرغرة أو ضجيج أو شخير أو سيلان اللعاب.[2][3] نوبات الصرع تحدث في كثير من الأحيان أثناء الليل.[2] المظاهر النفسية، والشعور بتيار هواء بارد، والحركات اللاإرادية تكون غير موجودة. نسبة تكرار نوبات الصرع الرولاندي غالبا ما تكون منخفضة. هؤلاء الأطفال عادة ما يكون لديهم ذكاء ونمو طبيعى.[2] ومع ذلك فهناك مظاهر شاذة شائعة، مثل تأخر في النمو أو نوبات صرع بالنهار.[3] هناك أبحاث متزايدة تدل على أن بعض الأطفال ذوى مخطط كهربية دماغ (EEG) غير طبيعى أو ذوى أعراض شاذة، يكونون عرضة للمشاكل الإدراكية والسلوكية، وبالتالي فإن في بعض الأطفال قد لا يكون التشخيص «حميداً» كما كان يٌعتقد سابقا. ومع ذلك فمعظم الأطفال على ما يبدو يتحسنون، وعادة ما يتخلصون من المرض عند سن المراهقة.
التشنجات الحسية-الحركية في نصف الوجه
غالبا ما تكون التشنجات مرتكزة تماما في الشفة السفلى أو تنتشر في اليد التي على نفس الجانب (سواء الجانب الأيمن أو الجانب الأيسر). المظاهر الحركية إما أن تكون مفاجئة ومستمرة، أو تكون على صورة هبّات من تقلصات ارتجاجية (رعشيّة)، ولا تستمر عادة أكثر من بضع ثوانٍ إلى دقيقة. ومن الشائع أيضا انحراف الفم وتوتّره على نفس الجانب المماثل أثناء النوبة.
تتكون الأعراض الحسية من الشعور بتخدّر في نصف الوجه على جانب واحد منه وفي ركن من أركان الفم. غالبا ما ترتبط نوبات نصف الوجه مع عدم القدرة على الكلام والزيادة في لعاب الفم: «في الجانب الأيسر من فمي شعرت بالخدر وبدأ الارتعاش والجذب نحو اليسار، ولم أستطع أن أتكلم لأقول ماذا كان يحدث لي».
في بعض الحالات يمكن ملاحظة رمع عضلي سلبي، وهو توقف الارتعاش غير الطوعي للعضلات المتوترة.
المظاهر الفموية-البلعومية-الحنجرية للنوبة الصرعيّة
هي الأعراض الحسية التي تحدث على جانب واحد (سواء الجانب الأيمن أو الجانب الأيسر) داخل الفم. يحدث شعور بالتخدّر، وعلى الأغلب يحدث شعور بالمذل (الذي هو وخز، وتنميل، وشعور شائك داخلي، وبرودة)، وعادة ما تنتشر على جانب واحد، أو بشكل استثنائي قد تكون مُركّزة للغاية لدرحة أن يكون الشعور مُجمّعاً في سنّ أو ضرس واحد فقط.
الأعراض الفموية-البلعومية-الحنجرية تنتج أصواتا غريبة مثل حشرجة الموت، أو الغرغرة، أو الشخير أو أصوات حلقية، أو تراكيب من تلك الأصوات: «في نومه، كان يُصدر أصواتاً حلقية، مع سحب فمه إلى جهة اليمين كما لو كان يمضغ لسانه». «سمعنا لها أصواتا غريبة مثل الزمجرة ووجدناها لا تستجيب لنا، رأسها مرفوع عن الوسادة، وعيناها مفتوحتان على مصراعيهما، ونهر من اللعاب يخرج من فمها، وكانت متصلّبة يابسة».
الإمساك عن الكلام هو شكل من أشكال عسر التلفظ
الطفل لا يقدر على التفوه بلفظ واحد واضح، ويحاول التواصل مع من حوله بواسطة الإشارات والإيماءات: «فتحت فمي ولكن لم يمكنني التحدث. أردت أن أقول أنني لا أستطيع التكلم. وفي الوقت نفسه، كانت كما لو أن شخص ما يخنقني».
فرط الإلعاب
زيادة إفراز اللعاب هو مظهر لا إرادى بارز يترافق غالبا مع النوبات الصرعية في نصف الوجه، ومع الأعراض الفموية-البلعومية-الحنجرية، ومع عدم القدرة على الكلام. اللعاب ليست مجرد إزباد (رغاوي): «فجأة امتلئ فمي باللعاب يجري خارجاً مثل النهر، ولا أستطيع أن أتكلم».
نوبات صرعية شبيهة بالإغماء
يمكن حدوث نوبات صرعية تشبه الإغماء، وربما كأحد الأعراض المتزامنة من متلازمة بانايوتوبولس: «إنها ترقد هناك، فاقدة للوعي ولا تتحرك، لا تشنجات، مثل تمثال من الشمع، لا حياة فيها!».
الوعي والتذكر
يتم الاحتفاظ بشكل كامل بالوعي والتذكّر في أكثر من نصف (58٪) حالات الصرع الرولاندية: «شعرت أن الهواء يندفع بقوة إلى داخل فمي، وأنا لا يمكن أن أتكلم، ولا يمكنني إغلاق فمي. ويمكنني أنا أفهم جيداً كل ما يُقال لي. وفي أحيان أخرى أشعر كأن هناك طعام في فمي، وهناك أيضا الكثير من اللعاب. ولا أستطيع التكلم». في باقي الحالات (42٪)، يصبح الوعي ضعيفاً خلال مرحلة الصرع، أما في ثلث الحالات فلا يمكن تذكّر أحداث الصرع.
التطور إلى الصرع النصفي أو إلى نوبات توترية-رمعية عامة
قد يحدث ذلك لحوالي نصف الأطفال. والصرع النصفي قد يعقبه فالج (شلل نصفي) بعد نوبة الصرع.
المدة والتكرار
نوبات الصرع الرولاندية عادة ما تكون قصيرة ولمدة 1-3 دقيقة. تحدث ثلاثة أرباع النوبات أثناء النوم في فترة حركة العين السريعة، وخاصة في بداية النوم أو قبل اليقظة.
الحالة الصرعية
على الرغم ندرة حدوث ذلك، إلا أن الحالة الحركية البؤرية أو الحالة التشنجية للصرع النصفي هما المرجحان للحدوث أكثر من حالة التشنجات العامة الثانوية التي تُعد استثنائية.[9][10] حالة الصرع الوصادي عادة ما تحدث في الأطفال الذين يعانون من نُمو غير طبيعي، أو قد يسببها دواء «كاربامازيبين» أو دواء «لاموتريجين». تستمر هذه الحالة لساعات أو لأشهر، وتتألف من تقلصات على جهة واحدة أو كِلتا الجهتين من الفم، اللسان أو الجفون، تقلصات إيجابية أو سلبية خفية حول الفم، أو توتّر (رمع) عضلي، رتة (عسر التلفظ)، عدم القدرة على التكلم، وصعوبات في البلع، تعذّر الأداء الوجهي-الشدقي، وزيادة لعاب الفم. وغالبا ما يرتبط هذا مع قمم مستمرة ذوات نهايات مدبّبة وموجات على تخطيط أمواج الدماغ EEG أثناء «نوم حركة العين غير السريعة» (NREM).
أنواع الصرع الأخرى
على الرغم من أن اللُعاب هو أحد الأعراض البارزة، إلا أن الصرع البؤري مع التشنجات اللاإرادية لا يُعتبر جزءاً من المتلازمة السريرية الأساسية للصرع الرولاندي. ومع ذلك، فإن بعض الأطفال قد يُصابون بتشنجات لاإرادية مستقلة أو تشنجات مختلطة بمظاهر رولاندية-لاإرادي بما فيها التقيؤ، كما هو الحال في متلازمة بانايوتوبولس.[11][11][12][13]
أشكال غير نمطية
الصرع الرولاندي قد يتظاهر بظواهر شاذة مثل بدء الأعراض في سن مبكرة، أو تأخر النمو أو صعوبات في الاندماج أو أنواع أخرى من الصرع، أو تشوهات غير نمطية لتخطيط أمواج الدماغ EEG.[10][14][15][16]
ولكن عادة ما يكون لهؤلاء الأطفال ذكاء ونمو طبيعيان.[17] يمكن أن نبقى قابلية التعلم الدراسي غير متأثرة أثناء فترة مرض الطفل بالصرع الرولاندي.
آلية المرض
من المعتقد أن الصرع الرولاندي الحميد المرافق لظهور قمم مرتفعة بالموجات الكهربية بالفص الصدغى المركزى بالدماغ (بالإنجليزية: centrotemporal) يرجع إلى اضطراب وراثى. وقد تم البلاغ عن حالات بسبب الوراثة الصبغية الجسمية السائدة (بالإنجليزية: autosomal dominant inheritance) المعتمدة على عمر المريض مع تغلغل متغير (بالإنجليزية: variable penetrance)، وإن لم تكن جميع الدراسات تدعم هذه النظرية.[3][18][19]
دراسات الارتباط الجيني (بالإنجليزية: Linkage studies) أشارت إلى احتمال وجود منطقة استعداد (بالإنجليزية: susceptibility region) على كروموسوم 15 في الإنسان: 15q14، على مقربة من وحيدات ألفا-7 (بالإنجليزية: alpha-7 subunit) لمستقبل الأستيل كولين (بالإنجليزية: acetylcholine receptor).[20]
معظم الدراسات تظهر نزوع مسبق طفيف للذكور.[3] لكون المرض حميد ومتعلق بسنّ معين، فمن المُعتقد أنه يمثل ضَعف وراثي لنضوج المخ.[3]
وُجدت علاقة بين المرض وبين بروتين (Elongation protein 4 homolog)، المعروف باسم الجين الموروث ELP4.[21]
التشخيص
يمكن تأكيد التشخيص بأنه صرع رولاندي إذا ظهرت القمم المرتفعة المميزة على مخطط أمواج الدماغ (EEG) (بالإنجليزية: Electroencephalography) للفص الصدغى المركزى بالدماغ (centrotemporal).[22] تظهر قمم موجات جهد كهربي شديدة تليها موجات جهد بطيئة.[23][23] ولتقييم النشاط الليلي، فإن مخطط أمواج الدماغ (EEG) أثناء النوم غالبا ما يكون مفيداً. من الناحية الفنية، فإنه يمكن تأكيد تسمية الصرع الرولاندي بأنه «حميد»، فقط إذا ما استمر نمو الطفل طبيعيا خلال فترة المتابعة.[3] عند الفحص الطبى أو عند تخطيط أمواج الدماغ (EEG)، إذا وُجدت أعراض أو نتائج فحص غير نمطية، فعادة ما يُنصح بتصوير الأعصاب مع المسح بالرنين المغناطيسي (MRI).
يجب التفريق بين هذا الاضطراب وعدّة أحوال أخرى، وخاصة:
- ارتفاع القمم في الفص الصدغى المركزى بالدماغ بدون وجود تشنجات أو نوبات صرع.
- ارتفاع القمم في الفص الصدغى المركزى بالدماغ مع أمراض موضعية في الدماغ.
- قمم مركزية في متلازمة ريت ومتلازمة الصبغي س الهش.
- الصرع الرولاندي الخبيث.
- صرع الفص الصدغي.
- ومتلازمة لانداو-كليفنر، وتُسمى أيضاً: حبسة صرعية مكتسبة (بالإنجليزية: acquired epileptic aphasia).
العلاج
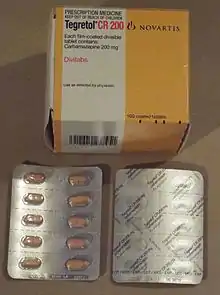

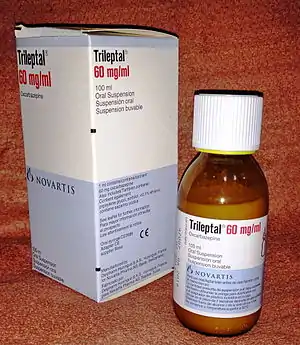
في الصورة:
مستعلق فموي Oral Suspension 100mg/ml.
نظرا للطبيعة الحميدة للمرض ونسبة التكرار المنخفضة لنوبات الصرع، فإن العلاج غير ضرورى في كثير من الأحيان، أما إذا كان العلاج مُبرراً أو مفضّلاً من قِبل الطفل وأهله، فان الأدوية المضادة للصرع يمكنها عادة السيطرة بسهولة على النوبات.[2]
كاربامازيبين (بالإنجليزية: Carbamazepine ) هو الأكثر استخداما كعلاج أول. يُعتبر أول أيض للكاربامازيين وهو أوكسكاربازيبين (بالإنجليزية: oxcarbazepine)، فعّالا وآمناً في الاضطرابات العصبية.
ولكن أدوية أخرى كثيرة مضادة للصرع أثبتت فعاليتها أيضاً [3]، منها:
- حمض الفالبرويك (بالإنجليزية: valproate).
- فينيتوين (بالإنجليزية: phenytoin).
- غابابنتين (بالإنجليزية: gabapentin).
- ليفي تيرا سيتام (بالإنجليزية: levetiracetam).
- سولتيامي (بالإنجليزية: sultiame).
ينصح البعض بتناول جرعات الدواء قبل النوم.[24] يمكن أن تكون فترة العلاج قصيرة، ويمكن تقريبا الجزم بإيقاف الأدوية بعد عامين بشرط عدم حدوث نوبات صرع وتكون نتائج تخطيط كهربية الدماغ (EEG) طبيعية [3] ، بل ربما قبل ذلك.
تثقيف الوالدين حول الصرع الرولاندي هو حجر الزاوية في إدارة المرض الصحيحة، وتأثير الصدمة على الآباء والأمهات كبير بل يكون أحيانا طويل الأمد.[25]
بالنسبة لدواء كلوبازام Clobazam، فمن غير الواضح حتى الآن ما إذا كانت هناك أية أفضلية فوائد له على أدوية الصرع الأخرى.[26]
توقعات سير المرض
توقعات سير مرض الصرع الرولاندي ممتازة على الدوام، مع احتمالات خطر ربما بأقل من 2٪ للتطور إلى نوبات صرعية مصحوبة بغيبة، واحتمال أقل في كثير من الأحيان للتطور في حياة الكبار إلى نوبة توترية رمعية (بالإنجليزية: Generalised tonic-clonic seizure) المعروفة اختصارا بـGTCS.[5][6][7][8][27][28]
تهدأ النوبات عادة في غضون 2-4 سنوات من بداية المرض وقبل بلوغ سن 16 عاما. إجمالي عدد النوبات منخفض، والغالبية العظمى من المرضى يعانون من أقل من 10 نوبات صرع رولاندي. 10-20٪ يحدث لديهم مجرد نوبة صرع واحدة. وكذلك 10-20٪ من المرضى قد يعانون من نوبات متكررة، ولكن هذه تهدأ أيضا مع التقدم في العمر.
خلال المرحلة النشطة من المرض لدى الأطفال الذين يعانون من نوبات رولاندية، قد تتطور لديهم بعض الاضطرابات اللغوية والمعرفية والسلوكية الخفيفة ولكنها قابلة للانعكاس بعد تلك المرحلة.[29][30][31] وهذه الاضطرابات قد تكون أسوأ في الأطفال الذين بدأت عندهم الأعراض قبل سنّ 8 سنوات، ويعانون من ارتفاع معدل حدوث النوبات، كما توجد لديهم قمم متعددة البؤر في رسم القلب EEG.[32]
وُجد أن التطور، والتكيف الاجتماعي والمهني يكون طبيعياً بالنسبة للبالغين الذين كان لديهم تاريخ سابق من مرض الصرع الرولاندي في طفولتهم.[33][34]
التشخيص التفريقي
التشخيص التفريقي (بالإنجليزية: Differential diagnosis). ينبغى التفريق بين هذا المرض وبين العديد من الأمراض الأخرى، خاصة ظهور قمم مرتفعة بالموجات الكهربية بالفص الصدغى المركزى بالدماغ (بالإنجليزية: centrotemporal) مع عدم ظهور نوبات صرع، وظهور قمم مرتفعة بالموجات الكهربية بالفص الصدغى المركزى بالدماغ مع أمراض المخ المركزية (بالإنجليزية: local brain pathology)، وظهور قمم مرتفعة بالموجات الكهربية في متلازمة ريت (بالإنجليزية: Rett syndrome) ، ومتلازمة الصبغي س الهش (بالإنجليزية: fragile X syndrome)، والصرع الرولاندى الخبيث (بالإنجليزية: malignant Rolandic epilepsy)، وصرع الفص الصدغي (بالإنجليزية: temporal lobe)، ومتلازمة لاندوكليفنير (بالإنجليزية: Landau-Kleffner syndrome).
الوبائيات
عمر بدء الأعراض يتراوح ما بين 1-14 سنوات، حيث 75٪ منهم تبدأ ما بين 7-10 سنوات. هناك هيمنة الذكور بمعدل 1.5، والانتشار حوالي 15٪ في الأطفال الذين تتراوح أعمارهم بين 1-15 سنة مع تشنجات بدون حُمّى، ومعدل الحدوث حوالي 10-20 / 100.000 من الأطفال الذين تتراوح أعمارهم بين 0-15 سنة.[35][36][37][38][39]
انظر أيضاً
- الصرع العام مع نوبات صرع الحمية الزائدة (Generalized epilepsy with febrile seizures plus).
- الثلم المركزي للمخ.
- قائمة مصطلحات تشريح الأعصاب.
- لاكوساميد (دواء).
معرض الصور
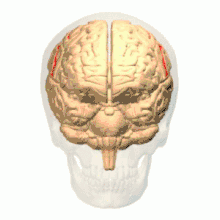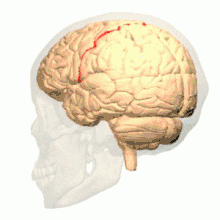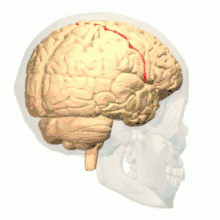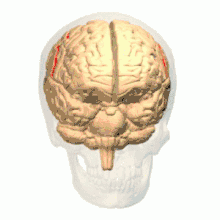 تدوير يبيّن الثلم المركزي للمخ باللون الأحمر.
تدوير يبيّن الثلم المركزي للمخ باللون الأحمر.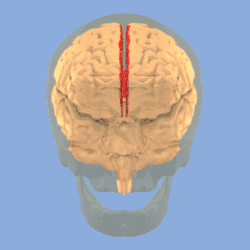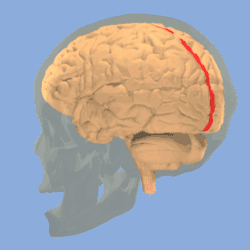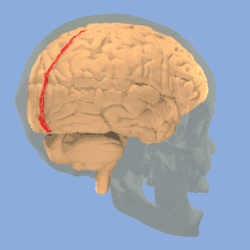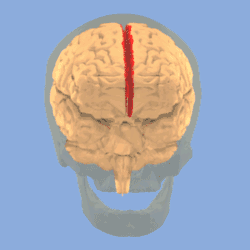 الشق الطولي الوسطي (بالإنجليزية: Medial longitudinal fissure).
الشق الطولي الوسطي (بالإنجليزية: Medial longitudinal fissure).
مراجع
- Kramer U (يوليو 2008)، "Atypical presentations of benign childhood epilepsy with centrotemporal spikes: a review"، J. Child Neurol.، 23 (7): 785–90، doi:10.1177/0883073808316363، PMID 18658078، مؤرشف من الأصل في 18 فبراير 2020.
- Wirrell EC (1998)، "Benign epilepsy of childhood with centrotemporal spikes"، Epilepsia، 39 Suppl 4: S32–41، PMID 9637591.
- Chahine LM, Mikati MA (ديسمبر 2006)، "Benign pediatric localization-related epilepsies"، Epileptic Disord، 8 (4): 243–58، PMID 17150437، مؤرشف من الأصل في 12 مارس 2020.
- Benign rolandic epilepsy. Retrieved: August 3, 2009 نسخة محفوظة 25 ديسمبر 2010 على موقع واي باك مشين.
- Beaussart, Marc (ديسمبر 1972)، "Benign epilepsy of children with Rolandic (centro-temporal) paroxysmal foci. A clinical entity. Study of 221 cases."، Epilepsia، 13 (6): 795–811، doi:10.1111/j.1528-1157.1972.tb05164.x، PMID 4509173.
- Lerman, P؛ Kivity, S (أبريل 1975)، "Benign focal epilepsy of childhood. A follow-up study of 100 recovered patients."، Archives of neurology، 32 (4): 261–264، doi:10.1001/archneur.1975.00490460077010، PMID 804895.
- Panayiotopoulos, Chrysostomos P. (01 يناير 1999)، "Benign childhood epilepsy with centrotemporal spikes or Rolandic seizures"، Benign Childhood Partial Seizures and Related Epileptic Syndromes، London: John Libbey Eurotext، ص. 33–100، ISBN 978-0-86196-577-9، مؤرشف من الأصل في 23 ديسمبر 2016، اطلع عليه بتاريخ 02 سبتمبر 2013.
- Panayiotopoulos, C. P.؛ Michael, M.؛ Sanders, S.؛ Valeta, T.؛ Koutroumanidis, M. (21 أغسطس 2008)، "Benign childhood focal epilepsies: assessment of established and newly recognized syndromes"، Brain، 131 (9): 2264–2286، doi:10.1093/brain/awn162، PMID 18718967.
- Deonna T, Ziegler AL, Despland PA (1986)، "Combined myoclonic-astatic and "benign" focal epilepsy of childhood ("atypical benign partial epilepsy of childhood"). A separate syndrome?"، Neuropediatrics، 17 (3): 144–51، doi:10.1055/s-2008-1052516.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Fejerman, Natalio؛ Caraballo, Roberto؛ Tenembaum, Silvia N. (01 أبريل 2000)، "Atypical Evolutions of Benign Localization-Related Epilepsies in Children: Are They Predictable?"، Epilepsia، 41 (4): 380–390، doi:10.1111/j.1528-1157.2000.tb00177.x، PMID 10756401.
- "Panayiotopoulos syndrome: A clinical, EEG, and neuropsychological study of 93 consecutive patients"، Epilepsia، 51 (10): 2098–107، أكتوبر 2010، doi:10.1111/j.1528-1167.2010.02639.x.
- MICHALIS KOUTROUMANIDIS and CHR YSOSTOMOS PANAYIOTOPOULOS، "Chapter 9: Benign childhood seizure s usceptibility syndromes" (PDF)، مؤرشف من الأصل (PDF) في 29 أغسطس 2017، اطلع عليه بتاريخ أكتوبر 2020.
{{استشهاد بدورية محكمة}}: Cite journal requires|journal=(مساعدة)، تحقق من التاريخ في:|تاريخ الوصول=(مساعدة) - "Chapter 9 Benign childhood seizure susceptibility syndromes" (PDF)، epilepsy society، مؤرشف من الأصل (PDF) في 29 أغسطس 2017، اطلع عليه بتاريخ 26/1/2016.
{{استشهاد ويب}}: تحقق من التاريخ في:|تاريخ الوصول=(مساعدة) - Datta A, Sinclair DB (مارس 2007)، "Benign epilepsy of childhood with rolandic spikes: typical and atypical variants"، Pediatr Neurol، 36 (3): 141–5، doi:10.1016/j.pediatrneurol.2006.12.003.
- Kramer U (يوليو 2008)، "Atypical presentations of benign childhood epilepsy with centrotemporal spikes: a review"، J Child Neurol، 23 (7): 785–90، doi:10.1177/0883073808316363، PMID 18658078.
- Wirrell EC, Camfield PR, Gordon KE, Dooley JM, Camfield CS (1995)، "Benign rolandic epilepsy: atypical features are very common"، Journal of Child Neurology، 10 (6): 455–8، doi:10.1177/088307389501000606.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Wirrell EC (1998)، "Benign epilepsy of childhood with centrotemporal spikes"، Epilepsia، 39 Suppl 4: S32–41، doi:10.1111/j.1528-1157.1998.tb05123.x، PMID 9637591.
- Neubauer BA (2000)، "The genetics of rolandic epilepsy"، Epileptic Disord، 2 Suppl 1: S67–8، PMID 11231229، مؤرشف من الأصل في 25 ديسمبر 2013.
- Bali B, Kull LL, Strug LJ؛ وآخرون (ديسمبر 2007)، "Autosomal dominant inheritance of centrotemporal sharp waves in rolandic epilepsy families"، Epilepsia، 48 (12): 2266–72، doi:10.1111/j.1528-1167.2007.01221.x، PMC 2150739، PMID 17662063.
{{استشهاد بدورية محكمة}}: Explicit use of et al. in:|مؤلف=(مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) [بحاجة لمراجعة المصدر ] - Neubauer BA, Fiedler B, Himmelein B؛ وآخرون (ديسمبر 1998)، "Centrotemporal spikes in families with rolandic epilepsy: linkage to chromosome 15q14"، Neurology، 51 (6): 1608–12، PMID 9855510.
{{استشهاد بدورية محكمة}}: Explicit use of et al. in:|مؤلف=(مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Strug LJ, Clarke T, Chiang T؛ وآخرون (يناير 2009)، "Centrotemporal sharp wave EEG trait in rolandic epilepsy maps to Elongator Protein Complex 4 (ELP4)"، Eur. J. Hum. Genet.، doi:10.1038/ejhg.2008.267، PMID 19172991.
{{استشهاد بدورية محكمة}}: Explicit use of et al. in:|مؤلف=(مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Blueprints Neurology, 2nd ed.
- Stephani U (2000)، "Typical semiology of benign childhood epilepsy with centrotemporal spikes (BCECTS)"، Epileptic Disord، 2 Suppl 1: S3–4، PMID 11231216، مؤرشف من الأصل في 2 فبراير 2014.
- McAbee GN, Wark JE (سبتمبر 2000)، "A practical approach to uncomplicated seizures in children"، Am Fam Physician، 62 (5): 1109–16، PMID 10997534.
- Valeta T. Parental attitude, reaction and education in benign childhood focal seizures. In: Panayiotopoulos CP, editor. The Epilepsies: Seizures, Syndromes and Management.Oxford: Bladon Medical Publishing; 2005. p. 258-61.
- Arya؛ Anand؛ Garg؛ Michael (4 أكتوبر 2014)، "Clobazam monotherapy for partial-onset or generalized-onset seizures."، The Cochrane database of systematic reviews، 10: CD009258، doi:10.1002/14651858.CD009258.pub2، PMID 25280512.
- Loiseau, P؛ Beaussart, M (ديسمبر 1973)، "The seizures of benign childhood epilepsy with Rolandic paroxysmal discharges."، Epilepsia، 14 (4): 381–389، doi:10.1111/j.1528-1157.1973.tb03977.x، PMID 4521094.
- Dalla؛ Sgro؛ Fejerman (01 يناير 2005)، "Epilepsy with centro-temporal spikes and related syndromes"، في Roger, Joseph؛ Bureau, Michelle؛ Dravet, Charlotte؛ Genton, Pierre (المحررون)، Epileptic Syndromes in Infancy, Childhood, and Adolescence، France: John Libbey Eurotext، ص. 203–225، ISBN 978-2-7420-0569-7، مؤرشف من الأصل في 23 ديسمبر 2016، اطلع عليه بتاريخ 02 سبتمبر 2013.
- "Long term outcome of benign childhood epilepsy with centrotemporal spikes: Dutch Study of Epilepsy in Childhood"، Seizure، 19 (8): 501–6، أكتوبر 2010، doi:10.1016/j.seizure.2010.07.007.
- Goldberg-Stern H, Gonen OM, Sadeh M, Kivity S, Shuper A, Inbar D (يناير 2010)، "Neuropsychological aspects of benign childhood epilepsy with centrotemporal spikes"، Seizure، 19 (1): 12–6، doi:10.1016/j.seizure.2009.10.004.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Danielsson J, Petermann F (ديسمبر 2009)، "Cognitive deficits in children with benign rolandic epilepsy of childhood or rolandic discharges: a study of children between 4 and 7 years of age with and without seizures compared with healthy controls"، Epilepsy Behav، 16 (4): 646–51، doi:10.1016/j.yebeh.2009.08.012.
- "Verbal dichotic listening performance and its relationship with EEG features in benign childhood epilepsy with centrotemporal spikes"، Epilepsy Res، 79 (1): 31–8، مارس 2008، doi:10.1016/j.eplepsyres.2007.12.016.
- Blom S, Heijbel J (1982)، "Benign epilepsy of children with centrotemporal EEG foci: a follow-up study in adulthood of patients initially studied as children"، Epilepsia، 23 (6): 629–32، doi:10.1111/j.1528-1157.1982.tb05078.x.
- Loiseau P, Pestre M, Dartigues JF, Commenges D, Barberger-Gateau C, Cohadon S (1983)، "Long-term prognosis in two forms of childhood epilepsy: typical absence seizures and epilepsy with rolandic (centrotemporal) EEG foci"، Annals of Neurology، 13 (6): 642–8، doi:10.1002/ana.410130610.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Sidenvall R, Forsgren L, Heijbel J (1996)، "Prevalence and characteristics of epilepsy in children in northern Sweden"، Seizure، 5 (2): 139–46، doi:10.1016/s1059-1311(96)80055-0.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Astradsson A, Olafsson E, Ludvigsson P, Bjorgvinsson H, Hauser WA (أغسطس 1998)، "Rolandic epilepsy: an incidence study in Iceland"، Epilepsia، 39 (8): 884–6، doi:10.1111/j.1528-1157.1998.tb01185.x.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Bouma PA, Bovenkerk AC, Westendorp RG, Brouwer OF (1997)، "The course of benign partial epilepsy of childhood with centrotemporal spikes: a meta-analysis"، Neurology، 48 (2): 430–7، doi:10.1212/wnl.48.2.430.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Larsson K, Eeg-Olofsson O (مايو 2006)، "A population based study of epilepsy in children from a Swedish county"، Eur J Paediatr Neurol، 10 (3): 107–13، doi:10.1016/j.ejpn.2006.02.005.
- Berg AT, Shinnar S, Levy SR, Testa FM (أبريل 1999)، "Newly diagnosed epilepsy in children: presentation at diagnosis"، Epilepsia، 40 (4): 445–52، doi:10.1111/j.1528-1157.1999.tb00739.x.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link)
- بوابة طب
- بوابة علم النفس
- بوابة علوم عصبية