تبرع بالدم
التبرع بالدم هو إجراء طبي يتم فيه نقل الدم من شخص سليم معافى طوعاً إلى شخص مريض محتاج للدم. يستخدم ذلك الدم في عمليات نقل الدم كاملا أو بأحد مكوناته فقط بعد فصلها؛ وذلك عن طريق عملية تسمى التجزيء. يتم إجراء التبرع بالدم عن طريق جمع الدم في كيس طبي يحتوي على مادة مانعة للتجلط متصل بأبرة معقمة تستعمل لمرة واحدة فقط توصل من الوريد في الذراع، وتتم عملية التبرع بالدم في فترة زمنية مدتها بين 5 إلى 10 دقائق -في هذه الفترة- يكون المتبرع تحت الرعاية الطبية المباشرة. يتم أخذ 400 إلى 450 مليلترا، وهو ما يمثل حوالي 1/12 من حجم الدم الموجود داخل جسم كل إنسان، والذي يتراوح بين 5 إلى 6 لترات. يمكن معاودة التبرع بالدم كل 56 يوما بينما تشترط بعض بنوك الدم مدة 3 شهور على الأقل، يجب أن يكون المتبرع في وضع صحي لائق ليقبل تبرعه دون التأثير سلبا على صحته. يجب أن يبقى المتبرع على سرير التبرع لمدة 5 دقائق تحت الملاحظة الطبية ويسمح له بالجلوس بعد التأكد من حالته الطبية. بعد ذلك، يتم توفير وجبة صغيرة (غالبا تتكون من عصير وبسكويت) للمتبرع.
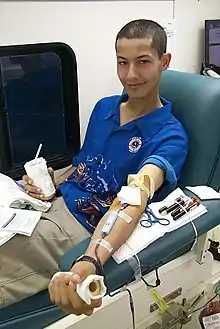
سلامة المستلم
يتم الكشف طبياً على المخاطر الصحية التي يمكن أن تجعل عملية التبرع غير آمنة للمستلم. بعض هذه القيود مثيرة للجدل ويعتبرها البعض عنصرية، مثل تقييد التبرعات من المثليين الجنس لخطر فيروس نقص المناعة البشرية.[1] أما في عملية الهبة الذاتية، فلا تفرض قيود مشددة على سلامة الدم حيث أن المتبرع هو الذي سيحصل على دمه لاحقاً ولا شخص سواه.[2] يسئل أيضاً المتبرع عن ما إذا كان يتعاطى أي نوع من الأدوية؛ حيث أن بعض الأدوية قد تضر أو تشكل خطراً على الشخص المستلم وخاصة النساء الحوامل.[3]
ويتم فحص المتبرعين للإشاراتِ وأعراضِ الأمراضِ التي يُمْكِنُ أَنْ تنتقل بنقل الدَمّ، مثل فيروس نقص المناعة البشرية، والملاريا، والتهاب الكبد الفيروسي. وقد يمتد الفحص إلى الأسئلة يسئلها الأخصائي حول عوامل الخطر للعديد من الأمراض، مثل السفر إلى البلدان المعرضة للملاريا أو مرض كروتزفيلد جاكوب (اللانموذجي).[4] وتختلف هذه الأسئلة من بلد إلى آخر. فعلى سبيل المثال، قد ترجئ منظمة أنكيبيك (بالفرنسية: Héma-Québec) بمقاطعة كيبك الكندية المتبرعون الذين كانوا يعيشون في المملكة المتحدة لخطر مرض جاكوب،[5] بينما في المملكة المتحدة نفسها لا يتم أخذ المرض بعين الاعتبار إلا في حالة أن يكون المتبرع قد تعرض لعملية نقل دم داخل الممكلة المتحدة نفسها.[6]
سلامة المتبرع
يخضع المتبرع أيضاً لُفْحَصُ ويَسْألُ أسئلةَ معيّنةَ حول تأريخِه الطبي للتَأْكد من أن عملية التَبَرُّع بالدمِّ لن تشكل أي خطر على صحة المتبرع. ويختبر مستوى الهيماتوكريت (بالإنجليزية: hematocrit) وخضاب الدم (بالإنجليزية: hemoglobin) في دم المتبرع للتأكد من أن عملية التبرع لن تسبب حالة فقر دم للمريض. وتعتبر نتائج هذا الاختبار هي الأكثر شيوعاً لجعل المتبرع غير مؤهل للتبرع.[7] ويتم أخذ النبض وضغط الدم وحرارة الجسم في عين الاعتبار أثناء التقيم. وأحياناً يتم رفض المتبرعون المسنون لمخاوف صحية.[8] ولم يتم حتى الآن دراسة مدى سلامة التبرع أثناء فترة الحمل بشكل واف، لذلك عادةً ما يؤجل النساء الحوامل أثناء الحمل.[9]
قبل إجراء عملية التبرع
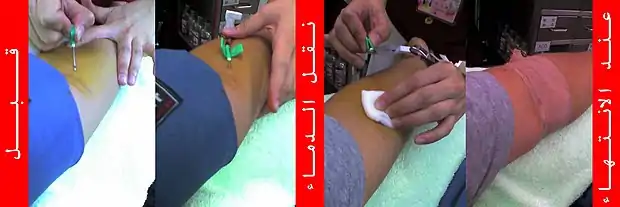
يتم اختيار المتبرع بالدم من خلال معايير محددة من الفحص الطبي والمخبري والتاريخ المرضي حيث يتم:
- تحديد فصيلة الدم: (من الفصائل الأربع المتعارف عليها).
- قياس تركيز الهيموجلوبين (خضاب الدم): عن طريق الأصبع.
- الوزن: (يجب أن لا يقل عن 50 كغم).
- قياس النبض.ضغط الدم: (أقل من 160 / 90)
- التأكد من سلامة الدم المنقول والأدوات المستعملة في نقله
عادةً ما يطلب من المانحين إعطاء موافقة خطية قبل القيام بعملية التبرع، لذلك، لا يمكن للقاصر التبرع بالدم من دون موافقة الوالدين.[10] مراعاةً للسرية، تقوم بعض البلدان بربط معلومات عملية التبرع بنوع الدم وبدون اسم الشخص. وفي دول أخرى مثل الولايات المتحدة تستخدم السلطات الأسماء لعمل قوائم للمتبرعين غير المؤهلين للتبرع.[11] يطلق على المتبرع الذي لا يطابق شروط ومعايير التبرع لقب.يسمى متبرع مؤجل يطلق ذلك اللقب حيث يكون غالباً سبب المنع من التبرع مؤقت ويزول في وقتٍ لاحق. يعتبر جنسَ المتبرع أو خلفيته العرقية مهمة أحياناً حيث أن فصائل الدم وخاصة الفصائل النادرة تكون شائعة لدى كثير من أبناء العرق الواحد.[12] وتاريخياً، في بعض الدول لديها قوانين حيث يكون التبرع على أساس الجنسِ، الدين، أَو الانتماء العرقي، لكن هذه القوانين ليست مشكلة للمنطق الطبي ولا تعتبر مقاسا علميا.[13]
اختبار الدم
يجب تحديد فصيلة دم المتبرع إذا كان الدم سيستخدم في عملية نقل دم. وتقوم الجهات المختصة بجمع التبرعات بتحديد ما إذا كانت فصيلة الدم A ،B ،AB، أو O وتعريض أكياس الدم للمتبرعون ذوي النوع RH D كثيرة الأجسام المضادة لعملية تقليل المستضدات. تعمل هذه الفحوصات بالإضافة إلى فحص الفصائل المطابقة عادةً قبل إجراء نقل الدم. ويشار دائماً للمتبرع ذو فصيلة الدم O بالمتبرع العالمي، نسبة إلى قلة هذا النوع من الفصائل.[14] ويستخدم هذا المصطلح عند الحديث عن نقل خلايا الدم الحمراء فقط. بينما في عملية نقل البلازما يشار للفصيلة AB بالمانح العالمي.[15]
يتم إخضاع الدم في أغلب الأحيان لفحوصات الأمراض، بما في ذلك بعض الأمراض المنقولة بالاتصال الجنسي.[16] ولا يتم عمل أي تشخيص فعلي، حيث تستخدم اختبارات ذات حساسية ودقة عالية. وبعمل بعض الاختبارات الأكثر تحديداً، يمكن اكتشاف أن بعض النتائج التي ظهرت ايجابية هي نتائج كاذبة.[17] أما في حالات النتائج السلبية، فاحتمال كذب الفحص هو احتمال شديد الندرة. لكن بشكل عام، أشارت إحصائية أن أغلب المتبرعين فقدوا الثقة من استعمال تبرع الدم لغرض فحص الأمراض المنتقلة جنسياً؛ حيث أن وحدات الدم ذات النتائج الإيجابية الكاذبة تعتبرها جهات التبرع وحدات دم ملوثة. في حالة إيجابية النتائج، يتم التخلص من عينيات الدم وتدميرها فوراً، إلا في حالة الهبة الذاتي حيث يكتفى فقط بإعلام المريض بالنتيجة.[18]
يتم اختبار دم المتبرع من أمراض عديدة عن طريق الفحوصات، ولكن الاختبارات الأساسية التي أوصت بها منظمة الصحة العالمية هي أربعة تعتبر قوانين وهي:
- المستضد السطحي لالتهاب الكبد الوبائى ب.
- الأجسام المضادة لالتهاب الكبد الفيروسي ج.
- الأجسام المضادة لفيروس نقص المناعة البشرية، وعادةً النوع الفرعي 1 و 2.
- اختبار مصل الدم للزهري.
وأفادت منظمة الصحة العالمية في إحدى تقاريرها لعام 2006 أن 56 دولة من أصل 124 شملها الاستطلاع لم تستخدم هذه الاختبارات الأساسية على جميع عمليات التبرع بالدم.[19]
توجد مجموعة من الاختبارات تستخدم على أسس الاحتياجات المحلية تكون لمنع نقل العدوى القابلة للانتقال. وهناك بعض الاختبارات الإضافية تكون باهظة الثمن، وفي أكثر الحالات لا يتم اللجوء إليها بسبب كلفتها.[20] وتشتمل هذه الاختبارات الإضافية على فحوصات ضد أمراض معدية أخرى مثل فيروس غرب النيل.[21] في بعض الحالات، يتم استخدام أكثر من اختبار للكشف عن مرض واحد؛ وذلك لتغطية الثغرات المخبرية لبعض الاختبارات. على سبيل المثال، لا يكشف اختبار الأجسام المضادة لفيروس نقص المناعة البشرية المتبرعون المصابون حديثاً، لذا تستخدم بعض بنوك الدم مستضدات p24 أو اختبار الحمض النووي للفيروس بالإضافة بالطبع للاختبار الأجسام المضادة الأساسي. وتعتبر الفيروسات المضخمة للخلايا حالة خاصة حيث أن أكثر المتبرعون يظهرون نتيجة إيجابية في فحصها.[22] بشكل عام، تلك الفيروسات لا تشكل خطراً على صحة المستفيد المعافى، ولكنها يمكن ان تضر الأطفال الرضع،[23] والمستفيدون ذوي أجهزة المناعة الضعيفة.[22]
بعد إجراء عملية التبرع
- الإكثار من شرب السوائل خلال الساعات التالية للتبرع.
- الامتناع عن التدخين لمدة ساعتين.
- عدم نزع اللاصق الضاغط من مكان الأبرة قبل ساعتين.
- يجب رفع اليدين إلى أعلى والضغط على مكان الأبرة إذا كان هناك نزيف.
- إذا شعر المتبرع بالغثيان أو الدوران يجب أن يستلقي على السرير ويكون مستوى الرأس منخفض عن الجسم أو الجلوس مع وضع الرأس بين الركبتين لمدة 5 دقائق
- عدم القيام بأعمال شاقة أو تمرينات رياضية مجهدة لمدة 24 ساعة.
في أغلب الأحيان، يكون معظم المتبرعين هم من المتطوعين الذين يتبرعون مجاناً إما لأغراض إنسانية أو اجتماعية أو دينية أو حتى صحية. تهتم جهات التبرع بالدم بأي سبب قد يجعل من دم المتبرع غير صالح أو غير آمن على الشخص المتبرع له. يتم فحص الدم عن طريق فحص الأمراض التي يمكن أن تنتقل عن طريق نقل الدم، بما في ذلك فيروس نقص المناعة البشرية والتهاب الكبد الوبائي. ويتم أيضاً سؤال المتبرع عن تاريخه الطبي، وإخضاعه لاختبارات فحص قصيره للتأكد من أن التبرع لا يشكل أي خطر على صحته. وتختلف مدة الانتظار بين التبرع والأخر للفرد بين أيام وأشهر، وذلك على حسب نوع التبرع (إن كان كلي أو جزئي) وتختلف أيضاً على حسب قوانين البلد التي يتبرع فيها المتبرع. فعلى سبيل المثال، يجب على المتبرع في الولايات المتحدة الانتظار لمدة 8 أسابيع (56 يوم) بين التبرع الكامل بالدم، وثلاثة أيام إن كان التبرع بالصفائح الدموية فقط.[24]
وتختلف كميات وأساليب سحب الدم، ولكن يعتبر التبرع ب 500 مل (نصف لتر) هو الأكثر شيوعاً لعمليات التبرع بالدم الكامل.[25] وتشترط جميع جهات التبرع مواصفات طبيه عالية للمحافظة على نظافة وتعقيم الأدوات المستعملة في العملية، التي تكون أغلبها ذات أجل قصير، مما يسبب ذلك مشكلة في إيصال التجهيزات في الأماكن البعيدة.
أنواع التبرع

تقسم عملية التبرع بالدم للعديد من المجموعات على أساس من هو الشخص المتلقي للدم.[26] التبرع الوراثي (أو المتشاكل)؛ هو التبرع عندما يتبرع المتبرع بالدم لتخزينة في بنك الدم لاحقاً لشخص غالباً ما يكون مجهول. التبرع المباشر؛ ويتبرع المتبرع -غالباً من الأسرة- إلى شخصٍ معين.[27] ويشكل التبرع المباشر نسبة ضئيلة من تبرعات الدم في العالم.[28] وعادةً ما يتناوب التبرع المباشر على فردين أو أكثر، وتنتشر هذه الظاهر في دول كثيرة مثل غانا.[29] ويتم التبرع المباشر عن طريق تبرع وقتي بتحويل الدم من المتبرع للمريض، ويستغنى عن الدم المخزن، وذلك لوجود إمداد دم وقتي وتوفير الدم المخزن لمريض آخر. وهناك أيضاً التبرع الذاتي (الهبة الذاتية) وتكون عندما يخزن المتبرع لنفسه دماً قبل إجرائه عملية جراحية مثلاً، لنلقها له في وقتٍ لاحق أثناء الجراحة أو بعدها.[30] أما الأدوية التي تصنع من الدم، فيلجأ مصنعو الأدوية غالباً إلى التبرع الوراثي أو في بعض الأحيان توظف الشركات أشخاصاً لغرض استخدام دمائهم.[31]
تختلف عملية نقل الدم الفعلية وفقاً لقوانين البلد، وتتفاوت التوصيات المقدمة إلى المتبرع وفقاً للمنظمة نفسها.[32][33][34] وقد أصدرت منظمة الصحة العالمية توصيات لوضع سياسيات لعمليات التبرع بالدم في جمع أنحاء العالم،[35] ولكن الكثير من البلدان النامية لم تتبع تلك التوصيات نظراً لتكلفتها العالية. فعلى سبيل المثال، أوصت المنظمة بمختبرات مجهزة طبياً، فريق مدرب وكواشف خاصة للدم، والتي تكون غير متوفرة أو مكلفة جداً لتلك الدول النامية.[19]
تنظم المؤسسات المعنية بالتبرع بالدم حملات تبرع تقوم على أساس التبرع الوراثي، وتسمى مواسم التبرع بالدم. في أغلب البلدان، تنظم بنوك الدم تجمعات في أماكن العبادة والجامعات والشركات والأسواق التجارية حملات تبرع.[36] أنواع التبرع بالدمتتم بثلاثة طرق وهي:
- -التبرع بالدم الكامل: ويقسم إلى:
- التبرع بالدم المماثل: المتبرع والمتلقي شخصان مختلفان لا يعرفان بعضهما. وهو الأكثر شيوعًا وانتشارًا.
- التبرع بالدم الذاتي: ويتمثل في سحب دم المريض وإعادة حقنه له عند الحاجة. ويتم اللجوء إلى هذه الطريقة عند القيام ببعض العمليات الجراحية المبرمجة من قبل. ومن فوائدها، التقليل، إلى أقصى حد، من العوارض الناجمة أحيانا من جراء نقل الدم والتمكن من الاقتصاد في المكونات الدموية. وهذا النوع من التبرع يخضع إلى شروط خصوصية.
- -التبرع بالبلازما عن طريق الفصادة: تتمثل هذه الطريقة في سحب كمية من البلازما من المتبرع بواسطة آلة خاصة وترجع إليه كل الخلايا الدموية.
- -التبرع بالخلايا عن طريق الفصادة: بعكس فصادة البلازما، تتمثل هذه الطريقة في سحب الخلايا الدموية من المتبرع بواسطة آلة فصادة وترجع إليه المكونات الأخرى للدم. إن تبرعا واحدا من الصفيحات عن طريق فصادة الخلايا يعوض 12 تبرعا من الدم الكامل.
أسباب منع التبرع
أهم الأسباب التي لا يتم فيها التبرع بالدم:
- التبرع بالدم خلال الثلاثة أشهر الماضية.
- وجود أي تعب من المتاعب الصحية التالية:
- جميع أنواع الأنيميا عدا أنيميا نقص الحديد.
- أمراض القلب والحمى الروماتيزمية.
- الأمراض الصدرية المزمنة.
- ارتفاع الضغط المزمن.
- الالتهاب الكبدي الفيروسي.
- مرض البول السكري.
- حالات تضخم الكبد.
- حالات الفشل الكلوي.
- حالات التشنجات والصرع والإغماء المتكرر.
- زيادة أو نقص إفرازات الغدة الدرقية.
- الحمل.
- أمراض نزف الدم.
- الأمراض الوراثية.
- الأمراض النفسية.
- أي عمليات جراحية تمت خلال فترة ثلاثة أشهر من قبل إجراء التبرع.
- فقدان غير متوقع للوزن والشهية.
- عرق ليلي.
- سخونة ليلية.
فوائد التبرع بالدم
يعتبر التبرع بالدم دليلاً على سلامة المتبرع، حيث يخضع كل متبرع لفحص طبي للجسم وفحص مخبري لدمه، لاكتشاف وجود أمراض كمرض التهاب الكبد الوبائي بنوعيه (ب، ج)، الملاريا، الأيدز، الزهري، وفي حالة وجود أي مشكلة فإن بنك الدم يقوم بتوفير الاستشارة اللازمة من قبل استشاريين متخصصين، والتوجيه إلى الجهة المناسبة لمتابعة الحالة. يساعد التبرع على تنشيط نخاع العظم في إنتاج خلايا دم جديدة تستطيع حمل كمية أكبر من الأوكسجين إلى أعضاء الجسم الرئيسية مثلًا (الدماغ يساعد على زيادة التركيز والنشاط في العمل وعدم الخمول).
الأعراض
لا توجد مضاعفات للتبرع بالدم طالما قام الطبيب بتوقيع الكشف الطبي عليك، وأقر ملاءمتك للتبرع. ولكن قد يحدث لدى بعض المانحين بعض الكدمات أو التورم في مكان إدخال الإبرة، أو الشعور بالدوخة والإغماء.
- يعوض الجسم كمية الدم التي فقدت خلال ساعات، وأغلب الناس يزاولون أنشطتهم العادية بعد التبرع.
- نادرًا ما تحدث بعض الأعراض؛ مثل الدوخة أو القيء، وتزول تلقائيا بعد فترة وجيزة.
المراجع
- "Drug Agency Reaffirms Ban on Gay Men Giving Blood"، New York Times، مؤرشف من الأصل في 27 يوليو 2018، اطلع عليه بتاريخ 26 مارس 2009.
- Heim MU, Mempel W (1991)، "[The need for thorough infection screening in donors of autologous blood]"، Beitr Infusionsther (باللغة الألمانية)، 28: 313–6، PMID 1725645.
- "Avodart consumer information"، US Food and Drug Administration، مؤرشف من الأصل في 20 مايو 2009، اطلع عليه بتاريخ 01 يونيو 2008.
- "AABB Full-Length Donor History Questionnaire (UDHQ)"، AABB، U.S. Food and Drug Administration، مؤرشف من الأصل في 3 مارس 2009، اطلع عليه بتاريخ 25 يونيو 2008.
- "Donor Qualification criteria"، Héma-Québec, Canada، مؤرشف من الأصل في 7 يونيو 2010، اطلع عليه بتاريخ 17 ديسمبر 2006.
- "Guidelines for UK Blood Services"، UK Blood and Tissue Services، مؤرشف من الأصل في 10 مايو 2012، اطلع عليه بتاريخ 01 يونيو 2008.
- Gómez-Simón A, Navarro-Núñez L, Pérez-Ceballos E؛ وآخرون (يونيو 2007)، "Evaluation of four rapid methods for hemoglobin screening of whole blood donors in mobile collection settings"، Transfus. Apher. Sci.، 36 (3): 235–42، doi:10.1016/j.transci.2007.01.010، PMID 17556020.
{{استشهاد بدورية محكمة}}: Explicit use of et al. in:|مؤلف=(مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Goldman M, Fournier E, Cameron-Choi K, Steed T (مايو 2007)، "Effect of changing the age criteria for blood donors"، Vox Sang.، 92 (4): 368–72، doi:10.1111/j.1423-0410.2007.00897.x، PMID 17456161.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - "Donating - Frequently Asked Questions"، Blood Bank of Alaska، مؤرشف من الأصل في 23 أبريل 2012، اطلع عليه بتاريخ 01 يونيو 2008.
- "Parental consent form" (PDF)، Australian Red Cross Blood Service، مؤرشف من الأصل (pdf) في 25 يونيو 2008، اطلع عليه بتاريخ 01 يونيو 2008.
- "FDA regulations on donor deferral"، US Food and Drug Administration، مؤرشف من الأصل في 4 مارس 2016، اطلع عليه بتاريخ 01 يونيو 2008.
- "Donors' Races to Be Sought To Identify Rare Blood Types"، New York Times، مؤرشف من الأصل في 3 مارس 2009، اطلع عليه بتاريخ 01 يونيو 2008.
- "Retired Site / PBS" (باللغة الإنجليزية)، Public Broadcasting Service (United States)، مؤرشف من الأصل في 3 يوليو 2015، اطلع عليه بتاريخ 01 يونيو 2008.
- "Blood Type Test"، WebMD.com، مؤرشف من الأصل في 29 سبتمبر 2017، اطلع عليه بتاريخ 01 يونيو 2008.
- "Plasma fact sheet" (PDF)، American Red Cross، مؤرشف من الأصل (PDF) في 25 يونيو 2008.
- Bhattacharya P, Chandra PK, Datta S؛ وآخرون (يوليو 2007)، "Significant increase in HBV, HCV, HIV and syphilis infections among blood donors in West Bengal, Eastern India 2004-2005: exploratory screening reveals high frequency of occult HBV infection"، World J. Gastroenterol.، 13 (27): 3730–3، PMID 17659734، مؤرشف من الأصل في 6 يناير 2016.
{{استشهاد بدورية محكمة}}: Explicit use of et al. in:|مؤلف=(مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - "Testing of Donor Blood for infectious disease"، AABB، مؤرشف من الأصل في 4 مايو 2010، اطلع عليه بتاريخ 25 يونيو 2008.
- R. Miller, P.E. Hewitt, R. Warwick, M.C. Moore, B. Vincent (1998)، "Review of counselling in a transfusion service: the London (UK) experience"، Vox Sang، 74 (3): 133–9، doi:10.1046/j.1423-0410.1998.7430133.x، PMID 9595639.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - "يوم التبرع بالدم العالمي 2006"، منظمة الصحة العالمية، مؤرشف من الأصل في 3 أكتوبر 2013، اطلع عليه بتاريخ 26 يونيو 2008.
- "Advisory Committe on MSBTO, 28 June 2005" (PDF)، مؤرشف من الأصل (PDF) في 25 مارس 2012، اطلع عليه بتاريخ 01 يونيو 2008.
- "Precautionary West Nile virus blood sample testing"، Héma-Québec, Canada، مؤرشف من الأصل في 3 يونيو 2010، اطلع عليه بتاريخ 17 ديسمبر 2006.
- "Circular of Information for use of Blood and Blood Products" (PDF)، AABB، ARC، America's Blood Centers، مؤرشف من الأصل (pdf) في 18 يونيو 2006.
- "Red blood cell transfusions in newborn infants: Revised guidelines"، Canadian Paediatric Society (CPS)، مؤرشف من الأصل في 19 مارس 2012، اطلع عليه بتاريخ 02 فبراير 2007.
- "أسئلة شائعة حول التبرع بالدم"، الصليب الأحمر الأمريكي، مؤرشف من الأصل في 4 سبتمبر 2011، اطلع عليه بتاريخ 26 أكتوبر 2009.
- "تبرع الدم: ماذا ينتظرك عند التبرع"، عيادات مايو، مؤرشف من الأصل في 6 مارس 2009، اطلع عليه بتاريخ 03 ديسمبر 2008.
- M. E. Brecher, Editor (2005), AABB Technical Manual, fifteenth edition, Bethesda, MD: AABB, ISBN 1-56935-19607, p.98-103
- "التبرع المباشر"، عيادات مايو، مؤرشف من الأصل في 7 سبتمبر 2008، اطلع عليه بتاريخ 25 يونيو 2008.
- Wales PW, Lau W, Kim PC (مايو 2001)، "تبرع الدم المباشر في عمليات جراحة الأطفال: هل يستحق العناء؟"، J. Pediatr. Surg.، 36 (5): 722–5، doi:10.1053/jpsu.2001.22945، PMID 11329574.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - T. Brown "تقوية وتدعيم نظام تبرع الدم في أفريقيا" AABB News. April, 1998:page 30
- "التبرع الذاتي (الهبه الذاتية)، تخزين الدم لاستخدامه اللاحق"، AABB، مؤرشف من الأصل في 15 يناير 2010، اطلع عليه بتاريخ 25 يونيو 2008.
- "تجديد البلازما"، AABB، مؤرشف من الأصل في 31 يناير 2009، اطلع عليه بتاريخ 25 يونيو 2008.
- "Giving Blood -> ماذا يجب عليك توقعة"، خدمات الدم في الصليب الأحمر الأسترالي، مؤرشف من الأصل في 1 يوليو 2010، اطلع عليه بتاريخ 06 أكتوبر 2007.
- Donation Experience?OpenDocument "تجربة المتبرع"، خدمات الدم الكندية، مؤرشف من الأصل في 14 يوليو 2014، اطلع عليه بتاريخ 17 ديسمبر 2006.
{{استشهاد ويب}}: تحقق من قيمة|مسار أرشيف=(مساعدة) - "خطوات لخوض تجربة تبرع ناجحة"، الهلال الأحمر الأمريكي، مؤرشف من الأصل في 5 سبتمبر 2011، اطلع عليه بتاريخ 17 ديسمبر 2006.
- "Blood safety and availability" (باللغة الإنجليزية)، منظمة الصحة العالمية، مؤرشف من الأصل في 18 أبريل 2018، اطلع عليه بتاريخ 01 يونيو 2008.
- "روعات حملات التبرع"، الهلال الأحمر الأمريكي، مؤرشف من الأصل في 26 يوليو 2011، اطلع عليه بتاريخ 25 يونيو 2008.
- بوابة طب