Syndrome du choc toxique
Le syndrome du choc toxique (SCT) est une maladie infectieuse rare et aiguë, potentiellement létale, causée par une toxine bactérienne qui pénètre dans la circulation sanguine à la suite d'une infection par un agent pathogène. Cette toxine, appelée TSST-1, est un des nombreux facteurs de virulence associés au Staphylococcus aureus, ou staphylocoque doré.
Pour les articles homonymes, voir SCT.
.jpg.webp)
| Symptômes | Vomissement, hypotension artérielle, diarrhée et choc circulatoire |
|---|
| Médicament | Naloxone, vasopressine (en), simvastatine, cortisol, clonidine, Dexaméthasone, adrénaline et phényléphrine |
|---|---|
| Spécialité | Infectiologie |
| CIM-10 | A48.3 |
|---|---|
| DiseasesDB | 13187 |
| MedlinePlus | 000653 |
| eMedicine | 169177 |
| MeSH | D012772 |
| Patient UK | Toxic-Shock-Syndrome |
![]() Mise en garde médicale
Mise en garde médicale
Tous les cas de choc toxique ne sont pas liés à la toxine TSST-1. En effet, une affection similaire appelée fasciite nécrosante, syndrome de choc toxique streptococcique (SCTS) ou « maladie mangeuse de chair »[1], est causée par une cellulite par infection de Streptococcus pyogenes.
Le syndrome du choc toxique peut rapidement affecter plusieurs organes différents y compris le foie, les poumons et les reins. Comme cette affection progresse rapidement, il est indispensable de consulter dès que possible. Le syndrome du choc toxique est une forme particulière de choc septique. Il peut toucher les hommes et les femmes.
Historique
Le syndrome du choc toxique (SCT) est décrit en 1978 par le Dr James K. Todd[2] chez des enfants. En , le Center for Disease Control (CDC) signale d'abord une forte corrélation entre la survenue de SCT et les menstruations[3], avant de rendre publics les résultats préliminaires d'une étude montrant une forte corrélation entre la survenue de SCT et l'utilisation de tampons hygiéniques. Jugeant le taux d'incidence trop bas, le CDC ne déconseille toutefois pas l'usage du tampon. Cependant, constatant le peu de connaissances des fabricants sur ce sujet, le CDC entreprend ses propres recherches microbiologiques. En l'espace de quelques semaines, une toxine produite par le staphylocoque doré est identifiée comme responsable du choc toxique. Le CDC conseille alors aux femmes soucieuses d'éviter le SCT d'éviter l'utilisation de tampons, ou du moins d'en espacer l'usage[3].
La même année, l'entreprise Procter & Gamble doit renoncer à commercialiser le le tampon Rely[4], après que le CDC lui a signalé que ce modèle particulièrement absorbant entraînait plus de SCT que les autres tampons. Le jour suivant, le CDC officialise la responsabilité du Rely, mais aussi, à des degrés moindres, celle de tampons d'autres marques. Tandis que Procter & Gamble lance une campagne d'information, le CDC impose le l'ajout d'une note d'avertissement sur les emballages des tampons[5].
En 1982, la Food and Drug Administration (FDA) confirme la nécessité d'un avertissement sur les emballages et recommande l'utilisation de tampons peu absorbants. Dans les années qui suivent, un groupe de travail réunissant fonctionnaires et fabricants tente de normaliser les termes qualifiant les différents degrés d’absorption des tampons. Cette normalisation terminologique a été par ailleurs ardemment souhaitée par un collectif, le Public Citizen Health Research Group.
Parallèlement en 1989, la FDA, le CDC et le National Institute of Health confirment la corrélation entre la capacité d'absorption des tampons et l’occurrence de syndrome du choc toxique.
La même année, outré par les lenteurs de la FDA, Public Citizen entame contre elle une action en justice qui oblige effectivement la FDA à prendre une décision sous quatre mois. C'est chose faite en octobre, et effectif le : un règlement de la FDA oblige les fabricants à classer leurs tampons dans l'une des quatre catégories qu'elle a définies d'après les tests Syngyna (junior, regular, super, ou super-plus)[6]. Cette réglementation a pour conséquence une diminution du nombre de SCT liés à l'usage du tampon.
Staphylococcus aureus
S. aureus est une bactérie à Gram positif, en forme de coque arrondie, d'environ 1 μm de diamètre, immobile, dépourvue de spores et de capsules. Elle se regroupe en amas dits « en grappes de raisin ». Cependant, S. aureus peut également être isolée, se retrouver par paires ou en très courte chaîne. Il s'agit d'une bactérie aérobie facultative préférentielle, qui se développe bien sur les milieux minimum (milieux de base). C'est une bactérie mésophile (37 °C de croissance optimale), neutrophile (pH 7 optimal) et halophile (se développe à de fortes concentrations de NaCl). Pyogène et toxinogène, elle sécrète de nombreuses toxines et enzymes qui contribuent à son potentiel de virulence. Elle possède également de nombreuses résistances aux antibiotiques qui varient selon les souches.
Chez l'humain, elle est retrouvée au niveau du nez, de l'arrière-gorge, du rectum, de la zone périnéale et, transitoirement, au niveau de la peau chez un grand nombre d'individus (10 à 40 % en sont porteurs, 60 % de façon intermittente). Cette bactérie n'est habituellement pas dangereuse et la plupart des gens ne sont pas affectés (porteurs asymptomatiques). Elle est responsable d'infections légères de la gorge ou de la peau. Environ 30 % des femmes l'hébergent dans leur microbiote vaginal avec une transmission généralement manuportée par contact direct. Moins de 4 % abritent la forme superantigénique. Le port d’une protection intravaginale peut favoriser le développement du pathogène[7].
Dans de rares cas, les personnes qui n’ont pas développé d’anticorps contre ces toxines peuvent présenter une réaction aigüe lorsque celles-ci entrent dans la circulation sanguine. Le syndrome du choc toxique en est le résultat.
Toxine TSST-1
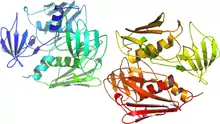
La Toxic shock syndrome toxin-1 (TSST-1) est une exotoxine (protéine soluble diffusant dans le milieu environnant) produite par Staphylococcus aureus. Cette protéine fait partie de la famille des superantigènes. Elle est composée de 234 acides aminés. Sa masse moléculaire est d’approximativement 22 kDa et son point isoélectrique est de 7.2
Séquence de la protéine
- 1 MNKKLLMNFF IVSPLLLATT ATDFTPVPLS SNQIIKTAKA STNDNIKDLL DWYSSGSDTF
- 61 TNSEVLDNSL GSMRIKNTDG SISLIIFPSP YYSPAFTKGE KVDLNTKRTK KSQHTSEGTY
- 121 IHFQISGVTN TEKLPTPIEL PLKVKVHGKD SPLKYGPKFD KKQLAISTLD FEIRHQLTQI
- 181 HGLYRSSDKT GGYWKITMND GSTYQSDLSK KFEYNTEKPP INIDEIKTIE AEIN
- Swissprot : P06886[8]
Cette toxine est produite par un nombre limité de souches (environ 13 à 20 %)[7]. TSST-1 déclenche les mécanismes de l'immunité grâce à son activité superantigénique (antigènes susceptibles d’activer les lymphocytes de façon non spécifique et polyclonales).
Mécanisme d'action
Contrairement aux antigènes conventionnels, les superantigènes ne sont pas internalisés, apprêtés et présentés par des cellules présentatrices de l’antigène. Bien au contraire, ils se lient directement aux molécules de classe II du CMH, apparemment hors de la cavité de liaison à l’antigène.
Ces antigènes se lient vraisemblablement à une région exposée du feuillet bêta plissé situé sur le côté du récepteur des cellules T, bien loin des sites qui fixent les peptides antigéniques normaux. En raison de cette capacité de liaison spécifique, les superantigènes peuvent activer un très grand nombre de cellules T, indépendamment de leur spécificité antigénique. Bien que moins de 0,01 % des cellules T répondent à un antigène conventionnel donné, entre 5 et 25 % des cellules T peuvent répondre à un superantigène particulier. La grande proportion des cellules T qui répondent à un superantigène donné résulte du nombre limité des gènes V-bêta des récepteurs des cellules T présents dans la lignée germinale.
Ainsi, l’activation est polyclonale et peut intéresser un pourcentage important de la population Th totale. Les activations massives qui suivent la liaison croisée par un superantigène se traduisent par une surproduction de cytokines des cellules Th, ce qui conduit à une toxicité systémique : les vaisseaux deviennent poreux entrainant une perte de liquide sanguin, une hypotension et des défaillances d’organes[7].
Structure
La toxicité pour l’hôte et la capacité de stimuler la prolifération des cellules T (mitogénicité) est attribuable à la structure de la protéine, spécialement aux régions carboxy-terminale de l’hélice centrale tandis que la région amino-terminale de cette même hélice serait importante dans le degré de létalité de TSST-1.
Diverses expériences ont permis de déterminer les régions précises qui interviennent lors des liaisons entre la toxine et les autres molécules. Cette région serait un épitope discontinu, compris dans les deux anses beta1/beta2 et beta3/beta4. Cette conformation a un rôle critique dans la fixation aux molécules de classe II du MHC et dans l'activité superantigénique et létale qui s'ensuit.
L’épitope des cellules T sur la protéine TSST-1 se retrouve quelque part entre les résidus 125-158.
En résumé, TSST-1 permet la liaison entre le récepteur des cellules T (au niveau de la chaîne bêta) et le CMH II (fixation sur la chaîne alpha) ce qui induit le mécanisme pour l’activation des cellules T (activation polyclonale d’un nombre important de cellules T).
Les cellules T, ainsi activées, induisent une production élevée de cytokines, IL-2, IL-4, IL-6 et d’interféron-gamma (IFN-g). Ces cytokines activent à leur tour les cellules NK (natural killer) et aide à recruter d’autres cellules sur le site de l’infection ce qui augmente l'intensité de la réponse immunitaire.
Physiopathologie
Il existe une quantité de facteurs qui affectent le bon fonctionnement de notre organisme et le rendent plus vulnérable aux intrusions d'agents pathogènes.
Facteurs locaux
- Lésions, même minimes, de la peau, favorisant la colonisation des tissus par S. aureus : excoriations, traumatismes, blessures, brûlures, piqûres, incisions chirurgicales, etc.
- Corps étrangers et antibiothérapies à large spectre sélectionnant des staphylocoques multirésistants[réf. nécessaire].
Facteurs généraux
- Patients immunodéprimés : immunodépression acquise (virale, chimiothérapie) ou congénitale ;
- Absence d'anticorps anti TSST-1 ;
- Malades atteints d'affections chroniques (diabète, mucoviscidose, cancer, alcoolisme, insuffisance rénale chronique)[9].
Diagnostic
Symptômes
La « porte d'entrée » à l'origine de l'infection peut être cutanée (coupure, opération, brûlure), vaginale (tampon hygiénique ou coupe menstruelle[10]), ou buccale (au niveau du pharynx).
Les premiers signes du SCT ressemblent à ceux de la grippe. On observe notamment de la fièvre (102 °F, 38,8-40 °C), des vomissements, de la diarrhée, des pertes de connaissance et des étourdissements. D'autres signes peuvent se manifester, comme l’hypotension (dilatation des vaisseaux qui entraîne une baisse de pression artérielle et un manque de sang dans les organes vitaux), un état de déshydratation avec éruption cutanée semblable à un coup de soleil ou d'une sensation de tiraillement de la peau (appelé érythrodermie maculaire) et d'une défaillance simultanée d'au moins deux autres systèmes d'organes. On constate également une insuffisance rénale dans de nombreux cas. Les symptômes se manifestent généralement dans un délai de 3 à 5 jours dans les cas impliquant l’usage de tampons. En général, les symptômes du SCT peuvent se développer dès 12 heures après une intervention chirurgicale.
Le syndrome du choc toxique peut frapper n’importe quel sujet porteur d’une souche de Staphylococcus aureus pouvant produire la toxine TSST-1 ; cependant, la majorité des personnes atteintes sont les jeunes, hommes et femmes, de 20 à 40 ans qui n’ont pas développé les anticorps spécifiques. Le syndrome peut évoluer rapidement en 48 heures vers la syncope, le choc et le décès. Des cas moins sévères de syndrome de choc toxique staphylococcique sont également fréquents.
Critères majeurs : 3 critères indispensables
- Fièvre supérieure à 38,8 °C ;
- Rash maculaire ou érythrodermie + desquamation ;
- Hypotension (degré variable selon les auteurs).
Critères mineurs (au moins 3)
- Atteinte gastrointestinale (diarrhée, vomissements) ;
- Myalgie ou élévation des CPK ;
- Atteinte muqueuse (orale, conjonctivale, vaginale) ;
- Atteinte rénale (leucocyturie et/ou augmentation de la créatine) ;
- Atteinte hépatique ;
- Thrombopénie ;
- Troubles de conscience, désorientation.
Traitements
L’hospitalisation est requise pour soigner l’infection et d’autres complications associées au SCT comme les commotions.
Pour contrer le choc toxique :
- constriction des vaisseaux pour rétablir la pression (avec adrénaline, angiotensine II, etc.) ;
- arrêt de la production de toxine (trouver la source de staphylocoque et l’éliminer ; en drainant la plaie par exemple) ;
- administration intraveineuse de fluide pour contrôler les diverses manifestations du choc.
On administre des médicaments antibiotiques pour tuer la bactérie.
Évolution et complications
Le taux de morbidité pour les SCT d'origine staphylococcique est de moins de 3 %[11].
Syndrome de Thucydide
En 1985, le Dr Alexander Langmuir et ses collègues de l'université de l'Arizona avancèrent que la peste d'Athènes avait été une grippe aggravée par un syndrome de choc toxique[12]. On parle aussi de syndrome d'Apollinaire.
Notes et références
- (en) Cone LA, Woodward DR, Schlievert PM, Tomory GS. « Clinical and bacteriologic observations of a toxic shock like syndrome due to Streptococcus pyogenes » N Engl J Med. 1987;317:146-9.
- (en) James K. Todd, « Toxic-Shock Syndrome Associated with Phage-Group-I Staphylococci », Lancet 1978;2(8100)1116-8.
- http://leda.law.harvard.edu/leda/data/359/Kohen.pdf
- Commercialisé en 1975, le Rely était constitué de carboxyméthylcellulose et de polyester, tellement absorbant qu'il pouvait, asséchant les muqueuses, entraîner des lésions ; les stocks sont détruits en juin 1981 ; le Rely fut ensuite fabriqué à partir de coton et ou de rayonne
- Michel Dion, L'éthique de L'entreprise, Les Éditions Fides, 2007
- (en) Judith Levine Willis, Current Issues in Women's Health: An FDA Consumer Special Report, diane Publishing, 1993
- « Sécurité des produits de protection intime », sur ANSES, (consulté le ).
- Séquence sur Uniprot
- PowerPoint Presentation
- Écrit par Julien, « Coupe menstruelle et syndrome du choc toxique : quel danger ? », sur Mes Menstruelles, (consulté le )
- eMedecine
- (en) Langmuir AD, Worthen TD, Solomon J, Ray CG, Petersen E, « The Thucydides syndrome. A new hypothesis for the cause of the plague of Athens », N Engl J Med, vol. 313, no 16, , p. 1027-1030. (PMID 3900725, lire en ligne)
Voir aussi
Liens externes
- (en) eMedicine Health
- Les staphylocoques
- (en) Toxic choc syndrome
- Usage de tampons
- Microbiologie
- (en) Syndrome du choc toxique
- Rôles des exotoxines
- (en) Affections médicales
- (en) TSST information
- (en) Infections
- Staphylococcus
- Portail de la médecine
- Portail des maladies infectieuses