تخطيط كهربائية القلب
تخْطِيطُ كهربائية القلب (بالإنجليزية: Electrocardiography أو اختصارا ECG) يسجل التخطيط الكهربائي للقلب النشاط الكهربائي للقلب، حيث أن القلب ينتج نبضات كهربائية صغيرة تنتشر من خلال عضلة القلب وتتسبب في حدوث انقباض، ويمكن الكشف عن تلك النبضات من خلال جهاز التخطيط الكهربائي للقلب، ويلجأ الطبيب إلى إجراء اختبار التخطيط الكهربائي عادة ليساعده على معرفة السبب وراء بعض الأعراض مثل الخفقان أو ألم الصدر، وفي بعض الأحيان يجرى هذا الكشف كجزء من الفحوصات الروتينية، قبل إجراء عملية جراحية مثلا. لاتنتج أية أضرار أو أوجاع بسبب اختبار التخطيط الكهربائي للقلب.
| تخطيط كهربائية القلب | |
|---|---|
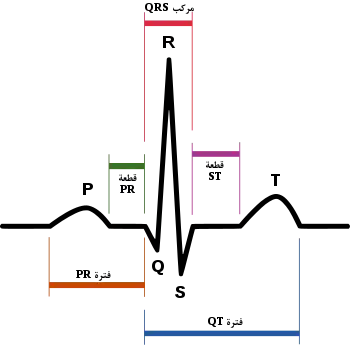 تخطيط كهربائية القلب في النظم الجيبي الطبيعي. | |
| معلومات عامة | |
| من أنواع | اختبار طبي، واختبارات وإجراءات تشخيص أمراض القلب |
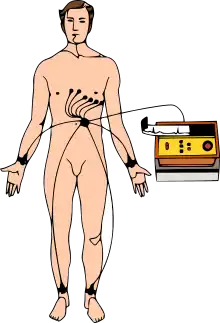
يتم التخطيط والمريض مستلقٍ على طاولة مريحة ومسترخ تماماً، ويجب أن يكون التماس بين المساري والجلد جيداً ويتم ذلك بوضع مرهم خاص. يتم التخطيط على ورق مخطط، ويعكس التخطيط الأحداث الكهربائية التي تحصل في القلب وجميع أجزائه. وتكشف الأقطاب الكهربائية الموضوعة على أجزاء مختلفة من الجسم عن النبضات الكهربائية القادمة من اتجاهات مختلفة داخل القلب، وتظهر مخططات طبيعية لكل قطب كهربائي.
يُعدّ اختبار التخطيط الكهربائي للقلب اختبار جيد، فيمكنه في بعض الأحيان تشخيص المشكلة القلبية بكل دقة، غير أنه لا يمكن للتخطيط الكهربائي للقلب أن يحدد ويشخص كل أمراض القلب، فهناك بعض الأمراض التي لا يمكن الكشف عنها بواسطة جهاز التخطيط الكهربائي للقلب.
العمل
جهاز تخطيط القلب يكشف ويضخم التغيرات الكهربائية الضئيلة على الجلد التي تنشأ عندما تتعرض عضلة القلب إلى إزالة الاستقطاب خلال كل نبضة. كل خلية من خلايا عضلة القلب لديها شحنة سالبة (جهد غشائي) عبر جدارها الخارجي (أو غشائها الخلوي). (عن طريق تدفق الأيونات الإيجابية، الصوديوم + والكالسيوم ++) ويسمى بإزالة الاستقطاب، والتي تنشط الآليات في الخلايا التي تتسبب التقلص. يحدث تقدم المنظم لموجة من إزالة الاستقطاب التي يتم تشغيلها من قبل خلايا في العقدة الجيبية الأذينية، خلال كل نبضة من قبل قلب صحي. ينتشر من خلال الأذينين، ويمر عبر "مسارات التوصيل الجوهرية"، ومن ثم ينتشر في جميع أنحاء البطينين. هذه العملية يتم الكشف عنها بارتفاع صغير، والذي يندرج في الجهد الكهربي بين اثنين من الأقطاب الكهربائية على كلا جانبي القلب ويتم عرضها على شكل خط متموج إما على الشاشة أو على الورق. هذا العرض يشير إلى الإيقاع العام للقلب ونقاط الضعف في أجزاء مختلفة من عضلة القلب.
وعادة ما يستخدم أكثر من قطبين ويمكن دمجهما في عدد من أزواج (على سبيل المثال: الذراع اليسرى (LA)، الذراع اليمنى (RA) والساق اليسرى (LL) الأقطاب الكهربائية تشكل ثلاثة ازواج LA+RA, LA+LL, و RA+LL). ناتج كل قطب يُدعى "اتجاه". وتكشف الاتجاهات المختلفة عن تغيرات في زوايا مختلفة من القلب، فهناك اتجاهات تدل على الواجهة الأمامية للقلب، أخرى على الجهة الجانبية ومجموعة ثالثة للجهة السفلى للقلب. ويمكن الإشارة إلى أنواع مختلفة من أجهزة تخطيط القلب الكهربائي حسب عدد الوصلات التي يتم تسجيلها، على سبيل المثال بثلاث اتجاهات، أو 5 اتجاهات أو 12 اتجاها. جهاز تخطيط القلب الكهربائي 12 - يتم تسجيل 12 إشاراة كهربائية مختلفة في نفس الوقت تقريبًا. غالبًا تستخدم للتسجيل لمرة واحدة لرسم القلب، ويتم طباعته وإخراجه على نسخة ورقية. جهازان تخطيط القلب 3 - اتجاهات و 5 - اتجاهات التي تعمل على إظهار الرسم على جهاز الرصد الملائم، على سبيل المثال خلال عملية جراحية أو أثناء نقل المريض في سيارة إسعاف. قد يكون أو لا يكون هناك أي سجل دائم لمدة 3 - 5 أو الاتجاه رسم القلب، اعتمادا على المعدات المستخدمة. ممكن أو لا يمكن أن يكون تسجيل لجهاز التخطيط للقلب 3 - اتجاهات و 5 - اتجاهات، حسب المعدات المستخدمة في الفحص.
تعتبر هذه الطريقة أفضل وسيلة لقياس وتشخيص الإيقاعات غير الطبيعية للقلب، [1] بالأخص للإيقاعات الغير طبيعية بسبب التلف الذي أصاب الأنسجة الموصلة التي تنقل الإشارات الكهربائية، أو الإيقاعات الغير طبيعية التي تسببها اختلالات الكهرل.[2] في الذبحة الصدرية، يستطيع جهاز تخطيط القلب أن يعمل على تحديد إذا تعرضت إجزاء محددة من عضلة القلب للضرر، على الرغم من عدم تغطية أجزاء القلب كامًلا.[3] لا يمكن للEKG أن يقيس بشكل صحيح إمكانية الضخ للقلب، والذي يستند إلى الموجات فوق الصوتية (تخطيط صدى القلب) أو تستخدم اختبارات الطب النووي. فمن الممكن للإنسان أو الحيوانات الأخرى أن تكون في السكتة القلبية ومع وجود إشارة تخطيط القلب العادي (حالة تعرف باسم النشاط عديم النبض الكهربائي).
الاستخدامات الطبية
الهدف العام من تخطيط كهربائية القلب هو الحصول على معلومات حول الوظيفة الكهربائية للقلب. تتنوع الاستخدامات الطبية لهذه المعلومات وغالبًا ما يلزم دمجها مع المعرفة ببنية القلب وعلامات الفحص البدني لكي يتم تفسيرها. تتضمن بعض استطبابات تخطيط كهربائية القلب ما يلي:
- ألم الصدر أو الاشتباه باحتشاء عضلة القلب (نوبة قلبية)، مثل احتشاء عضلة القلب المترافق بارتفاع القطعة إس تي أو احتشاء عضلة القلب غير المترافق بارتفاع القطعة إس تي[4]
- أعراض مثل ضيق التنفس، ولغط القلب، والإغماء، والنوبات، وأعراض غريبة، أو اضطراب نظم قلبي بما في ذلك ظهور حالة خفقان جديدة أو مراقبة اضطراب نظم القلب الموجود مسبقًا.[5]
- مراقبة تأثيرات الأدوية (مثلًا، استطالة فترة كيو تي الناتجة عن الأدوية، سمية الديجوكسين) وتدبير الجرعة الزائدة (مثل فرط الجرعة من مضادات الاكتئاب ثلاثية الحلقات) [6]
- اضطرابات الكهارل، مثل فرط بوتاسيوم الدم
- المراقبة المحيطة بالجراحة التي يُستخدم فيها أي شكل من أشكال التخدير (مثل العناية التخديرية الخاضعة للمراقبة، والتخدير العام). هذا يشمل التقييم قبل العملية الجراحية والمراقبة أثناء وبعد العملية الجراحية.
- اختبار إجهاد القلب
- تصوير الأوعية الطبقي المبرمج وتصوير الأوعية بالرنين المغناطيسي للقلب (يستخدم تخطيط كهربائية القلب «للتمهيد» لعملية التصوير بحيث يكون التوضع التشريحي للقلب ثابتًا)
- الفيزيولوجيا الكهربية السريرية للقلب، إذ يتم إدخال قسطر عبر الوريد الفخذي ويمكن أن تحتوي على عدة أقطاب كهربائية على مدى طولها لتسجيل اتجاه النشاط الكهربائي داخل القلب.
يمكن تسجيل مخططات كهربائية القلب للتتبع القصير المتقطع أو المراقبة المستمرة. تستخدم المراقبة المستمرة للمرضى ذوي الحالات الحرجة، والمرضى الخاضعين للتخدير العام، والمرضى الذين يعانون من اضطرابات نظم قلبية تصعب رؤيتها على مخطط كهربائية القلب التقليدي الذي يستمر لمدة عشر ثوانٍ. يمكن إجراء المراقبة المستمرة باستخدام جهاز ضغط القلب الكهربائي (جهاز هولتر) والأجهزة مزيلة الرجفان والناظمة القلبية الاصطناعية الداخلية والخارجية و/أو القياس البيولوجي البعادي.[7][6]
موجبية وسالبية الموجات
توضع الأسلاك في أجزاء معينة على الجسم لرصد كلا من شدة و اتجاه التيار الكهربائي فكلما زادت الشدة زاد ارتفاع أما الاتجاه فإن كان التيار باتجاه القطب الموجب رُسمت الموجة فوق مستوى الخط وإن كان اتجاه التيار بعيدا عن القطب الموجب رسمت الموجة تحت مستوى الخط. أما إن كان اتجاه تعافي الخلايا (رجوع القطبية لجدران الخلية) باتجاه القطب الموجب تكون القراءة بالسالب وبعيدا عن القطب الموجب تكون القراءة بالموجب. ولهذا السبب تكون القراءات مختلفة بالنسبة من حيث القراءات لكل من 12 قطب (I,II,III,V1,V2,V3,V4,V5,V6,aVR,aVL,aVF)
التاريخ

لقد كانت بداية اختراع رسّام القلب قبل مدة طويلة وكان من اختراع والر ثم أجرى أينتهوفن عليه التحسينات مقتبسة من اختراع سويجر وهو الجلفانومتر.
بعد أن اخترع أينتهوفن أول جهاز تخطيط القلب أو المعروف باسم رسّام القلب عام 1903م كان ضخم وغير متقن الصنع. ومع مرور الأيام أُدخلت كثير من التحسينات عليه إلى أن أصبح تخطيط القلب صغيرًا يمكن حمله ووضعه بجانب سرير المريض، وسَهُلَ استخدامه.
ورقة الرسم البياني لتخطيط القلب الكهربائي
هي ورقة خاصة ذات تأثير حراري، حيث يتغير لونها إذا تعرضت لكمية حرارة معينة. فعندما تسخن إبرة التأشير تترك أثر على الورق مما يسبب ظهور خط أزرق أو رصاصي يمثل الإشارة القلبية.
وهناك نوع آخر من الورق يكون ورق عادي غير حراري يستخدم في أجهزة التخطيط الحديثة وتستخدم الطابعة الإلكترونية بدل الإبرة الحرارية
التصميم
يوجد خمس موجات رئيسية تظهر على نتائج تخطيط القلب "P,Q,R,S,T" على التوالي حيث كل موجة ترمز لنقطة معينة في القلب عند سريان التيار الكهربائي فيها تبدأ من الأذين وصولا إلى البطين والفترات الموجودة بين الموجات ترمز للوقت الذي احتاجه التيار للوصول من نقطة إلى أخرى.
الاتجاهات
يوجد تقريبا 3 مجموعات من الاتجاهات في تخطيط القلب الأولى 3 والثانية 3 والثالثة 6 للصدر.
مع مراعاة الأسلاك على أن تكون ملفوفة في المسافة ما بين الجسم والجهاز لتقليل تأثير الفيض الكهرومغناطيسي الصادر من التيارات التي تسير داخل الأسلاك لكي يقل تأثيرها على الأسلاك الأخرى. كما يجب مراعاة عزل الأسلاك بنفس طريقة عزل كابلات المستقبل التفزيوني من صحن الاستقبال بحيث يكون ملفوف السلك بشبك معدني موصول بالأرضي لتفريغ شحنته ليصبح عازلا حسب قانون فراداي ليقلل الكثير من التمويه والتضليل الذي قد يؤثر سلبا على قراءة الجهاز لإشارة القلب.
الموجات والفترات
يوجد خمس موجات رئيسية تظهر على نتائج تخطيط القلب "P,Q,R,S,T" على التوالي حيث كل موجة ترمز لنقطة معينة في القلب عند سريان التيار الكهربائي فيها تبدأ من الأذين وصولا إلى البطين والفترات الموجودة بين الموجات ترمز للوقت الذي احتاجه التيار للوصول من نقطة إلى أخرى.
- الموجة (P): هي أول موجة تظهر وتدل على إزالة الاستقطاب الناتج عن مرور تيار كهربائي في كلا من الأذين الأيمن والأيسر ومدى ارتفاع الموجة يدل على قوة الجهد المبذولة وعرض الموجة يدل على الفترة المستغرقة لذلك.
- الموجة (Q): وهي غالبا ما يتم ذكرها لصعوبة تحديدها وتكمن الصعوبة في كونها صغيرة جدا وتتواجد قبيل موجة عالية في شدة التيار وتدل هذه الموجة على إزالة الاستقطاب الناتج من مرور تيار كهربائي على الحاجز بين البطينين.
- الموجة (R): وهي أعلى الموجات من ناحية شدة التيار وأقلها زمنا وتعتبر من أهم الموجات حيث إنها تدل على مرور تيار كهربائي مما ينتج إزالة استقطاب لكلا من البطين الأيمن والأيسر.
- الفترة بين الموجتين P-R: ولا تسمى هذه الفترة ب P,Q لعدم ضمان وضوح الموجة Q في نتائج التخطيط. وتعبّر هذه الفترة عن الوقت الذي استغرقه التيار من نقطة بداية الموجة P حتى نقطة البداية للموجة R. "أي من بداية إزالة استقطاب خلايا الأذينين حتى وصول التيار إلى البطينين.
- الموجة (S): أو تعبر هذه الموجة على مرور تيار كهربائي في جدران البطينين باتجاه الأعلى مما ينتج إزالة استقطاب الخلايا الموجودة على كلا من الجدار الأيمن والأيسر للبطينين.
- الموجة (T): وتدل هذه الموجة على تعافي الخلايا المكونة لكل من البطينين الأيمن والأيسر، وبسبب ضخامة جدران البطينين نسبة إلى الأذينين فإن الموجة الدالة على تعافي خلايا الأذينين يتم قمعها بالموجة (T).
- الموجة (U): ظهور هذه الموجة يكون نادرا في القلب الصحي حيث تدل على مرور التيار الكهربائي خلال العضلة الحليمية المسؤولة مرتبطة بكلا من الصمامات الأبهري وثلاثي الشرف عبر أوتار.
الاستخدامات
- وجود ألم في الصدر
- في حالة عدم انتظام ضربات القلب
- ضيق التنفس
- التعب والإجهاد المستمر
- وجود دقات غير طبيعية في القلب
- تشخيص بعض امراض القلب
- فحص القلب الروتيني إذا كان هناك تاريخ عائلي
- متابعة كفاءة أدوية القلب
الأنواع
- رسم القلب المحمول (هولتر)
وهو جهاز محمول له شاشة صغيرة يعلق على الجسم لمدة 24 ساعة لفحص إيقاع القلب، حيث يتم تسجيل نشاط القلب الكهربي خلال يوم كامل.
- رسم القلب بالمجهود
يتم رسم القلب بالمجهود عن طريق ركوب دراجة أو المشي على مشاية رياضية كهربائية لمعرفة نشاط القلب أثناء المجهود البدني.
مراجع
- Braunwald E. (Editor), Heart Disease: A Textbook of Cardiovascular Medicine, Fifth Edition, p. 108, Philadelphia, W.B. Saunders Co., 1997. ISBN 0-7216-5666-8.
- Van Mieghem, C؛ Sabbe, M؛ Knockaert, D (2004)، "The clinical value of the EKG in noncardiac conditions"، Chest، 125 (4): 1561–76، doi:10.1378/chest.125.4.1561، PMID 15078775.
- "2005 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care - Part 8: Stabilization of the Patient With Acute Coronary Syndromes." Circulation 2005; 112: IV-89 - IV-110.
- "What is NSTEMI? What You NEED to Know"، MyHeart (باللغة الإنجليزية)، 30 أبريل 2015، مؤرشف من الأصل في 16 أغسطس 2021، اطلع عليه بتاريخ 24 يونيو 2018.
- "What is a STEMI? - ECG Medical Training"، ECG Medical Training (باللغة الإنجليزية)، 24 يونيو 2015، مؤرشف من الأصل في 17 أغسطس 2021، اطلع عليه بتاريخ 24 يونيو 2018.
- Masters, Jo؛ Bowden, Carole؛ Martin, Carole؛ Chandler, Sharon (2003)، Textbook of veterinary medical nursing (باللغة الإسبانية)، New York: Butterworth-Heinemann، ص. 244، ISBN 978-0-7506-5171-4، OCLC 53094318، مؤرشف من الأصل في 8 فبراير 2022.
- Drew, B. J.؛ Califf, R. M.؛ Funk, M.؛ Kaufman, E. S.؛ Krucoff, M. W.؛ Laks, M. M.؛ Macfarlane, P. W.؛ Sommargren, C.؛ Swiryn, S.؛ Van Hare, G. F. (26 أكتوبر 2004)، "Practice Standards for Electrocardiographic Monitoring in Hospital Settings"، Circulation، 110 (17): 2721–2746، doi:10.1161/01.CIR.0000145144.56673.59، PMID 15505110، S2CID 220573469، مؤرشف من الأصل في 6 فبراير 2022.
- بوابة طب