فيروس زيكا
فَيروس زيكا (بالإنجليزية: Zika virus) هَو فيروس مُستَجد يَنتمي لِعائلة الفَيروسات المُصفرة وَيُصنف ضمن جِنس الفَيروس المُصفر. يَنتَقِل الفَيروس بِواسطة لَسع البعوض الزاعِج مِثل البعوضة الزاعِجة المِصرية، وَقد اكتُشفَ لأول مرة في أوغندا عام 1947م فِي قُرود الريص بِواسطة شَبكة رَصد الحُمى الصفراء الحُرجية، ثُم اكتُشف بعد ذلك في البشر عام 1952م في أوغندا وَتنزانيا، وَقد سُجلت فاشيات الفيروس في إفريقيا وآسيا وَالأمريكتين والمُحيط الهادئ. [3]
اضغط هنا للاطلاع على كيفية قراءة التصنيف فيروس زيكا | |
|---|---|
 | |
| المرتبة التصنيفية | نوع[1][2] |
| التصنيف العلمي | |
| فوق النطاق | حيويات |
| مملكة | فيروس |
| فصيلة | فيروسات مصفرة |
| جنس | فيروسة مصفرة |
| الاسم العلمي | |
| Zika virus[1][2] | |
يُسبب الفيروس في البَشر مَرض خَفيف يُعرف باسم حُمى زيكا أو مرض زيكا أو مَرض فيروس زيكا والذي تَم تَحديده والتَعرف عليه ما بينَ عامي (1950-1960) في المَناطق المَدارية في كُل من إفريقيا وآسيا، وفي عام 2014م انتشَرَ الفيروس شَرقاً عبر المُحيط الهادئ ثُم إلى بولينزيا الفرنسية، ثُم إلى جزيرة القِيامة، وفي عام 2015م، انتشَر المَرض في مكسيك وأمريكا الوُسطى ومنطقة البَحر الكاريبي، وَأَمريكا الجنوبية، لِذلك تَم تحديد المَرض كَمرض وبائي. [4]
فِكرة عامة
يَرتبط فيروس زَيكا بِفيروس الضَنك وَفيروس الحُمى الصَفراء وَفيروس التهِاب الدِماغ الياباني وَفَيروس غرب النَيل،[5] كَما أن حمى زيكا تُشبه حُمى الضنك،,[5][6] حَيث يَتم علاجه أثناء الراحة ولا يَتوفر حتى الآن علاج وِقائي ضِد المَرض سواء أدوية أو لُقاحات. وهُناك احتمال لوجود صِلة بين حُمى زيكا وَصِغر الرأس في الأطفال حديثي الوِلادة، حَيث يتم ذلك عن طريق انتقال العدوى من الأُم إلى الطِفل،[7][8][9] وَقد يُصاب الإنسان بُحمى زَيكا نتيجة إصابته بأحد الاضطرابات العَصبية وخاصة في البالِغين، مِثل مُتلازمة غيلان باريه.[10]
في كانون الثاني 2016 أَصدرت المراكز الأمريكية لِمُكافحة الأمراض والوقاية مِنها (CDC) إرشادات السَفر للبلدان والدُول ذات الانتشاء الوبائي، وأصدرت أيضاً أهم الاحتياطات الجَديدة والمبادئ التوجيهية للنساء الحَوامل وقد تَضمنت هذه الإرشادات في مُقدمتها «النَظر في تأجيل السَفر»،[11][12] وأصدرت الكَثير من الحُكومات والوكالات الصِحية تحذيرات للسَفر،[13][14] في حين أن دُول مثل كولومبيا وَجمهورية الدومينيكان وَالإكوادور وَالسِلفادور بالإضافة إلى جامايكا وَجهت نَصائح إلى النِساء بتأجيل الحَمل إلى حيت التَعرف على مُخاطر المَرض بشكل أفضل.[14][15]
يَتصف فيروس زيكا جنباً إلى جنب مع الفيروسات الأخرى في هذه العائِلة بأنه فيروس ريبوزي موجب مُغلف غير مُقسم مُتعدد الأوجه أحادي السلسلة، وهوَ بذلك يتشابه بشكل كبير مع فيروس سبوندويني.[16][17]
قام مجموعة من العُلماء التابعين لمعهد أبحاث الحُمى الصَفراء بِعَزل فيروس زيكا لأول مَرة في أبريل عام 1947 مِن قِرد المكاك الريسوسي المَوجود في غابات زيكا في أوغندا بالقُرب من بحيرة فيكتوريا، وَتم عَزل الفيروس للمرة الثانية مِن البعوض الزاعِج في نَفس المَوقع بِشهر يناير من عام 1948.[18] وعندما ظَهرت الحُمى على القِرد، قامَ العُلماء بعزل فيروس زيكا لأول مرة وذلك في عام 1952، وَفي عام 1968، تَم عزلُه للمرة الأول مِن البشر في نيجيريا.[19] وفي الفترة ما بين عامي (1951-1981)، ظَهرت حالات عدوى في بعض البلدان الإفريقية مِثل جمهورية إفريقيا الوسطى وَمصر والغابون وسيراليون وتنزانيا وأوغندا وكذلك في أجزاء من آسيا مِثل الهند وأندونيسيا وَماليزيا وَالفلبين وَتايلاند بالإضافة إلى الفيتنام.[19]
يَتضمن فيروس زيكا سُلالتان إحداهُما إفريقية والأُخرى آسيوية،[20] وَتشير الدراسات الفيلوجينية (العرقية) أن انتشار الفيروس في الأمريكتين يَرتبط بِشكل وَثيق بسلالات البولينيزية الفرنسية،[20] وَقد أظهرت هذه الدراسات تسلسل الجينوم الكامِل لفيروس زيكا،[21] وأظهرت النتائج الأولية من التسلسل أن هُنا تغير مُحتمل في كودون البروتين اللابنيوي الأول في الفيروس والذي يُسبب في زيادة مُعدل تَنَسُخ الفيروس في البَشر.[22]
الانتقال

يَنتقل فيروس زيكا بِواسطة البَعوض خلال فترات النَهار، وقد تَم عَزل جزء كبير من الفيروس والتعرف عليه من جِنس البَعوض الزاعج، مِثل البعوضة الزاعجة المِصرية، وَمِن البَعوض الشَجَرِي مِثل النَوع الإفريقي وغيرها من الأنواع. وَقد أظهرت الدراسات أن فترة الحضانة الخارِجية للفيروس في البعوض حَوالي 10 أيام.[19] وَقد ظهر أن فيروس زيكا يُمكن أن ينتقل بين البَشر عن طريق الاتصال الجِنسي، وقد ظهرت بعض الحالات التي تؤكد إمكانية انتقال الفيروس عبر المشيمة، مما يؤثر على الجِنين الذي لَم يولد بَعد، وَقد وُجد أنه من المُمكن أن ينتقل الفيروس من الأُم المُصابة إلى الطَفل أثناء الوِلادة، وَلكن هذا الأمر نادِر الحُدوث.
تُعتبر القرود وَالبَشر من أهم العوائِل الفَقارية للفيروس. قَبل الانتشار الوبائي للفيروس كان الفيروس نادراً ما يُسبب التهابات غير مباشرة في البَشر، حتى في المناطق المُتوطنة بالحيوانات الناقِلة.[10]
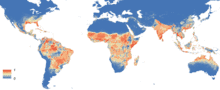
يُمكن تحديد الخَطر المُجتمعي لفيروس زيكا من خلال النَظر إلى التوزيع العالَمي لأنواع البَعوض الناقِلة للفيروس، وتُعتبر البَعوضة الزاعِجة المِصرية الناقِل الأكثر ظهوراً وانتشاراً ونقلاً للفيروس، ويتوسع هذا البعوض من خلال السَفر والتجارة العالمية،[23] وَقد سَجل هذا النَوع من البَعوض النِسب الأكبر في جميع القارات حَيث يُعتبر الناقِل الأمثل لفيروس زيكا،[24] وَقد وجد أن هُناك بعض الأنواع من البعوض الناقِل للفيروس قَد تكيفت للاستمرار مع المُناخ المُختلف بين القارات.[25]
أَشارت التَقارير الإخبارية في الفَترة الأخيرة إلى أن فيروس زيكا قد انتشَرَ في كُل من أمريكا اللاتينية وَمَنطقة البَحر الكاريبي،[26] وَقد قامت منظمة الصحة العالمية بتَحديد البُلدان والأقاليم الأمريكية التي شهدت انتقال مَحلي لفيروس زيكا وهيَ بربادوس، وبوليفيا، وَالبرازيل، وَكولومبيا، وَجمهورية الدومينيكان، والإكوادور، والسلفادور، وغيانا الفرنسية، وَجوادلوب، وَغواتيمالا، وَغيانا، وَهايتي، وَهندوراس، وَمارتينيك، وَالمكسيك، وَبنما، وباراغواي، وَبورتوريكو، وَسانت مارتن، وَسورينام، بالإضافة إلى فنزويلا.[27][28]
في عام 2009م، وُجدَ أن فيروس زيكا قد انتقلَ من بريان فوي (وهوَعالم أحياء في جامعة ولاية كولورادو) إلى زوجته عن طَريق الاتصال الجِنسي، وكانَ فوي قد تَعرض للسع بواسطة البَعوضة خلال إحدى زياراته لعدد من المُناسبات في السِنغال، وبالتالي تَكون زوجة فوي أول شَخص تَعرض لانتقال الفيروس عن طَريق الاتصال الجِنسي.[29][30]
وفي عام 2015، تَم الكَشف عن وجود فيروس زيكا في السائل الذي يُحيط بالجنين، مُشيراً إلى أن الفيروس قَد عبر عن طريق المَشيمة، وبالتالي وُجد أن الأم من المُمكن أن تُسبب العَدوى بالفيروس لطِفلِها.[31]
طِبياً

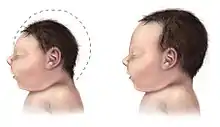
مرض فيروس زيكا أو حُمى زيكا أو مرض زيكا وَهو المرض الناتِج عن فيروس زيكا، وَيؤدي لأعراض مِثل الحُمى وَالتَوعك وَالطفح الجلدي وَالتهاب المُلتحمة بالإضافة إلى صُداع وآلام في العَضلات والمَفاصل، وعادةً ما تكون هذه الأعراض خفيفة وَتستمر لِمدة تُتراوح ما بين يومين إلى 7 أيام، وَقد وُصفت أول حالة موثقة من فيروس زيكا في عام 1964، حَيث بدأت بصداع خفيف سُرعان ما تَحول إلى طَفح جلدي وَحُمى وآلام في الظهر، وفي غضون يومين بدأ الطفح الجِلدي بالتلاشي، وخلال ثلاثة أيام ذَهبت الحُمى وبقي الطَفح فَقط. وَتشير التَقارير إلى وجود صِلة مُحتملة بين إصابة الحوامِل به وإنجاب أطفال يعانون من التشوه الخلقي الصَعل (صِغر الرأس).[3]
وَوفقاً لِمنظمة الصحة العالمية فإنه أثناء التَفشي الواسع النِطاق للفيروس في بولينيزيا الفرنسية عام 2013 وَالبرازيل عام 2015، سُجلت بعض الحالات التي أظهرت مُضاعفات عصبية ومناعية ذاتية لمرض فيروس زيكا، كَما لاحظت السُلطات الصحية البرازيلية زَيادة في معدلات العدوى بالفيروس بين عامة الناس، وزيادة عدد الأطفال المُصابين بصغر الرأس عند الولادة شمال شرق البرازيل.
في عام 2016، تَم اعتبار بأنه لا يُوجد علاج أَو تطعيم وقائي ضِد فيروس زيكا، وأن المَرض يُمكن أن يُعالج عن طريق الراحة والسوائل وَالباراسيتامول، في حَين أن المُنظمات قد شددت على أن استعمال الأسبرين وغيره من مُضادات الالتهابات الستيرويدية الأفيونية يَجب أن يَكون فَقط في الحالات التي تَخلو من حُمى الضَنك، وذلك للحد من خَطر النزيف.[32]
صِغر الرأس
وُجد أن العدوى المشيمية للجنين بفيروس زيكا قَد تؤدي إلى ضمور وَتلف في الدِماغ،[8][33] وفي ديسمبر 2015، أَصدر المَركز الأوروبي للوقاية من الأمراض والسيطرة علَيها فِكرة شاملة عن ارتباط مُحتمل لفيروس زيكا بصغر الرأس الخَلقي (الصعل)، حَيث وُجدت بَعض الحالات التي تَم التأكد من انتقال الفيروس من الأم إلى الطَفل وبالتالي إصابة بالطِفل بصغر الرأس الخَلقي.[34][35]
المُضاعفات العَصبية
أثناء وباء البولينيزية الفرنسية، تَم اكتشاف 73 حالة مُصابة بِمتلازمة غيلان باريه وأعراض عصبية أُخرى، وَتم اعتبار هذه الحالات مُضاعفاتٍ عصبية لفيروس زيكا.[10]
التَشخيص
حَسب ما أوردت مُنظمة الصِحة العالَمية، فإنه يتم تَشخيص المَرض عن طريق تفاعل البوليميراز المُتسلسل وعن طَريق عزل الفيروسات من عينات الدَم، وقد يصعب التَشخيص عن طَريق الاختبار المَصلي نَظراً لأن الفيروس قَد يتفاعل تفاعلاً مُتشركاً مع الفيروسات المُصفرة الأُخرى مثل فيروسات حمى الضنك وغرب النيل وغيرها.
اللُقاح
تَوجد لُقاحات فعالة عَديدة لجنس الفيروسات المُصفرة، حَيث تم استحداث في الفترة ما بين (1930-1939) لُقاح لفيروس الحمى الصَفراء، والتهاب الدماغ الياباني والتهاب الدَماغ المَنقول عن طَريق القَراد، في حين أن لُقاح حمى الضنك أَصبحت حديثاً مُتاحة للاستخدام.[36][37][38]
قَد ذَكر أنثوني فوسي مُدير المعهد القومي للحساسية والأمراض المُعدية، بأن العَمل قد بدأ لتَطوير لُقاح لفيروس زيكا.[39] وقد قامَ باحثون في مركز بحوث اللقاحات بتجارب واسعة للعمل على تطوير لُقاحات الفيروسات الأخرى.[39] وَقد ذكر نيكون فاسيلاكس مِن مركز الدفاع البيولوجي بأن لُقاح فيروس زيكا سَوف يستغرق عامين لتطويره، وقد تكون هُنالك حاجة إلى 10 أو 12 سنة قَبل الانتهاء من اللقاح الفعال القابل للاستخدام العام لفيروس زيكا.[40]
تاريخ
في عام 1947، وضع العلماء الذين كانوا يبحثون الحمى الصفراء قرد مكاك ريسوسي في قفص في غابات الزيكا (تعني زيكا «متضخم» في اللغة اللوغاندية)، بالقرب من معهد أبحاث الفيروسات الشرق أفريقي في إنتيبي، أوغندا. أصيب القرد بالحمى، وعزل الباحثون من مصله عامل انتقالي والذي وُصف للمرة الأولى باسم فيروس زيكا عام 1952. في نيجيريا عام 1954، عُزل الفيروس للمرة الأولى من الإنسان. ومع ذلك، دراسة سابقة عام 1952 أجريت في الهند أظهرت عددًا كبيرًا من الهنود الذين أظهروا استجابة مناعية لفيروس الزيكا، مما يوحي بشدّة أن الفيروس كان منتشرًا بنطاق واسع في البشر منذ فترة طويلة.[41]
انظر أيضا
المَراجع
- المحرر: اللجنة الدولية لتصنيف الفيروسات — العنوان : ICTV Master Species List 2013 v2 — العمل الكامل مُتوفِّر في: http://talk.ictvonline.org/files/master-species-lists/m/msl/4911
- المحرر: اللجنة الدولية لتصنيف الفيروسات — العنوان : ICTV Master Species List 2014 v4 — العمل الكامل مُتوفِّر في: https://talk.ictvonline.org/files/master-species-lists/m/msl/5208
- "مرض فيروس زيكا"، http://www.who.int/، مُنظمة الصحة العالَمية، كانون الثاني 2016، مؤرشف من الأصل في 19 أبريل 2018، اطلع عليه بتاريخ 1 شباط 2016.
{{استشهاد ويب}}: تحقق من التاريخ في:|تاريخ الوصول=و|تاريخ=(مساعدة)، روابط خارجية في|موقع= - McKenna, Maryn (13 كانون الثاني 2016)، "فيروس زيكا: نَوع جديد من الفيروسات ووباء جديد"، مؤرشف من الأصل في 18 فبراير 2018، اطلع عليه بتاريخ 1 شباط 2016.
{{استشهاد ويب}}: تحقق من التاريخ في:|تاريخ الوصول=و|تاريخ=(مساعدة) - "Zika virus infection"، ecdc.europa.eu، مؤرشف من الأصل في 22 يونيو 2017، اطلع عليه بتاريخ 18 يناير 2016.
- "Symptoms, Diagnosis, & Treatment"، Zika Virus، DVBD, NCEZID, Centers for Disease Control and Prevention، مؤرشف من الأصل في 13 مايو 2019.
- Leonardo Aguiar، rma-relacao-entre-virus-zika-e-microcefalia "Ministério da Saúde confirma relação entre vírus Zika e microcefalia"، Portal da Saúde – Ministério da Saúde – www.saude.gov.br، مؤرشف من الأصل في 18 مارس 2016.
{{استشهاد ويب}}: تحقق من قيمة|مسار أرشيف=(مساعدة) - Oliveira Melo, A. S.؛ Malinger؛ Ximenes؛ Szejnfeld؛ Alves Sampaio؛ Bispo de Filippis (01 يناير 2016)، "Zika virus intrauterine infection causes fetal brain abnormality and microcephaly: tip of the iceberg?"، Ultrasound in Obstetrics & Gynecology، 47 (1): 6–7، doi:10.1002/uog.15831، ISSN 1469-0705.
- "Epidemiological update: Outbreaks of Zika virus and complications potentially linked to the Zika virus infection"، European Centre for Disease Prevention and Control، مؤرشف من الأصل في 7 أكتوبر 2016، اطلع عليه بتاريخ 18 يناير 2016.
- Fauci, Anthony S.؛ Morens (14 يناير 2016)، "Zika Virus in the Americas – Yet Another Arbovirus Threat"، New England Journal of Medicine، 374 (2): 160113142101009، doi:10.1056/NEJMp1600297، PMID 26761185.
- "Zika Virus in the Caribbean"، Travelers' Health: Travel Notices، Centers for Disease Control and Prevention، 15 يناير 2016، مؤرشف من الأصل في 3 مارس 2016.
- Petersen, Emily E.؛ Staples؛ Meaney-Delman؛ Fischer؛ Ellington؛ Callaghan؛ Jamieson (2016)، "Interim Guidelines for Pregnant Women During a Zika Virus Outbreak – United States, 2016"، Morbidity and Mortality Weekly Report، 65 (2): 30–33، doi:10.15585/mmwr.mm6502e1، PMID 26796813، مؤرشف من الأصل في 27 ديسمبر 2019.
- "Zika virus: Advice for those planning to travel to outbreak areas"، ITV News، 22 يناير 2016، مؤرشف من الأصل في 19 ديسمبر 2018، اطلع عليه بتاريخ 24 يناير 2016.
- "Pregnant Irish women warned over Zika virus in central and South America"، راديو وتلفزيون أيرلندا، 22 يناير 2016، مؤرشف من الأصل في 31 يوليو 2018، اطلع عليه بتاريخ 23 يناير 2016.
- "Zika virus triggers pregnancy delay calls"، BBC، 23 يناير 2016، مؤرشف من الأصل في 6 مايو 2019، اطلع عليه بتاريخ 23 يناير 2016.
- Knipe, David M.؛ Howley (2007)، Fields' Virology (ط. 5th)، Lippincott Williams & Wilkins، ص. 1156, 1199، ISBN 978-0-7817-6060-7، مؤرشف من الأصل في 8 نوفمبر 2019.
- Faye؛ Freire؛ Iamarino؛ Faye؛ de Oliveira؛ Diallo؛ Zanotto؛ Sall؛ Bird (09 يناير 2014)، "Molecular Evolution of Zika Virus during Its Emergence in the 20th Century"، PLoS Neglected Tropical Diseases، 8 (1): e2636، doi:10.1371/journal.pntd.0002636، PMC 3888466، PMID 24421913.
- Haddow, A.D.؛ Schuh؛ Yasuda؛ Kasper؛ Heang؛ Huy؛ Weaver (2012)، "Genetic Characterization of Zika Virus Strains: Geographic Expansion of the Asian Lineage"، PLoS Neglected Tropical Diseases، 6 (2): e1477، doi:10.1371/journal.pntd.0001477، PMC 3289602، PMID 22389730.
- Hayes (2009)، "Zika Virus Outside Africa"، Emerging Infectious Diseases، 15 (9): 1347–50، doi:10.3201/eid1509.090442، PMC 2819875، PMID 19788800، مؤرشف من الأصل في 8 نوفمبر 2019.
- Enfissi, Antoine؛ Codrington؛ Roosblad؛ Kazanji؛ Rousset (16 يناير 2016)، "Zika virus genome from the Americas"، Lancet، 387 (10015): 227–8، doi:10.1016/S0140-6736(16)00003-9، مؤرشف من الأصل في 29 مارس 2020.
- Kuno, G.؛ lChang (01 يناير 2007)، "Full-length sequencing and genomic characterization of Bagaza, Kedougou, and Zika viruses"، Archives of Virology، 152 (4): 687–696، doi:10.1007/s00705-006-0903-z، PMID 17195954.
- Freire, Caio Cesar de Melo؛ Iamarino؛ Neto؛ Sall؛ Zanotto (25 نوفمبر 2015)، "Spread of the pandemic Zika virus lineage is associated with NS1 codon usage adaptation in humans"، BioRxiv: 032839، doi:10.1101/032839، مؤرشف من الأصل (PDF) في 12 يناير 2019.
- Kraemer, Moritz UG؛ Sinka؛ Duda؛ Mylne؛ Shearer؛ Barker؛ Moore؛ Carvalho؛ Coelho (07 يوليو 2015)، "The global distribution of the arbovirus vectors Aedes aegypti and Ae. albopictus"، ELife، 4: e08347، doi:10.7554/eLife.08347، PMC 4493616، PMID 26126267، مؤرشف من الأصل في 20 ديسمبر 2016.
- "Aedes aegypti"، ecdc.europa.eu، مؤرشف من الأصل في 10 يوليو 2017، اطلع عليه بتاريخ 25 يناير 2016.
- "Mosquitoes capable of carrying Zika virus found in Washington, D.C."، University of Notre Dame، 2016، مؤرشف من الأصل في 10 مايو 2017.
- Foundation, Thomson Reuters، "FACTBOX - Zika virus spreads rapidly through Latin America, Caribbean"، news.trust.org، مؤرشف من الأصل في 8 مارس 2016، اطلع عليه بتاريخ 26 يناير 2016.
- Mitchell, Cristina، "As the Zika virus spreads, PAHO advises countries to monitor and report birth anomalies and other suspected complications of the virus"، www.paho.org، مؤرشف من الأصل في 4 أبريل 2019، اطلع عليه بتاريخ 25 يناير 2016.
- Mitchell, Cristina، "PAHO Statement on Zika Virus Transmission and Prevention"، www.paho.org، مؤرشف من الأصل في 15 أكتوبر 2017، اطلع عليه بتاريخ 25 يناير 2016.
- Foy؛ Kobylinski؛ Foy؛ Blitvich؛ Travassos Da Rosa؛ Haddow؛ Lanciotti؛ Tesh (2011)، "Probable Non–Vector-borne Transmission of Zika Virus, Colorado, USA"، Emerging Infectious Diseases، 17 (5): 880–2، doi:10.3201/eid1705.101939، PMC 3321795، PMID 21529401.
- Enserink, M. (06 أبريل 2011)، "Sex After a Field Trip Yields Scientific First"، Science News، AAAS، مؤرشف من الأصل في 6 مارس 2019.
- Vogel, Gretchen (03 ديسمبر 2015)، "Fast-spreading virus may cause severe birth defects"، Science News، AAAS، doi:10.1126/science.aad7527، مؤرشف من الأصل في 9 ديسمبر 2015.
- "For Health Care Providers: Clinical Evaluation & Disease"، Zika Virus، DVBD, NCEZID, Centers for Disease Control and Prevention، 19 يناير 2016، مؤرشف من الأصل في 23 ديسمبر 2017.
- Darlington S (23 ديسمبر 2015)، "Brazil warns against pregnancy due to spreading virus"، CNN، مؤرشف من الأصل في 14 يوليو 2018، اطلع عليه بتاريخ 23 ديسمبر 2015.
- "Rapid risk assessment: Zika virus epidemic in the Americas: potential association with microcephaly and Guillain-Barré syndrome" (PDF)، Stockholm: European Centre for Disease Prevention and Control.، 10 ديسمبر 2015، ص. 14، مؤرشف من الأصل (PDF) في 10 يوليو 2017، اطلع عليه بتاريخ 09 يناير 2016.
- "Questions and Answers for Obstetrical Healthcare Providers: Pregnant Women and Zika Virus Infection"، CDC.gov، U.S. Centers for Disease Control and Prevention، مؤرشف من الأصل في 23 مارس 2018، اطلع عليه بتاريخ 31 يناير 2016.
- "WHO - Dengue vaccine research"، World Health Organization، مؤرشف من الأصل في 19 أبريل 2019.
- Bennett, John E.؛ Dolin؛ Blaser (2014)، Principles and Practice of Infectious Diseases، Elsevier Health Sciences، ص. 1881، ISBN 9781455748013، مؤرشف من الأصل في 7 ديسمبر 2016.
- Maron, Dina Fine، "First Dengue Fever Vaccine Gets Green Light in 3 Countries"، Scientific American، مؤرشف من الأصل في 9 أبريل 2019، اطلع عليه بتاريخ 28 يناير 2016.
- Sternberg, Steve (22 يناير 2016)، "Vaccine Efforts Underway as Zika Virus Spreads"، US News & World Report، مؤرشف من الأصل في 23 ديسمبر 2016، اطلع عليه بتاريخ 28 يناير 2016.
- James Cook (27 يناير 2016)، "Zika virus: US scientists say vaccine '10 years away'—BBC News"، BBC News، مؤرشف من الأصل في 21 يوليو 2018، اطلع عليه بتاريخ 28 يناير 2016.
- Justin Rowlatt (02 فبراير 2016)، "Why Asia should worry about Zika too—BBC News"، BBC News، مؤرشف من الأصل في 16 نوفمبر 2017، اطلع عليه بتاريخ 02 فبراير 2016.
- بوابة طب
- بوابة علم الفيروسات