Cet article a été coécrit par Lacy Windham, MD. La Dre Windham est obstétricienne et gynécologue agréée par le conseil de l’Ordre du Tennessee. Elle a fait ses études de médecine au Centre des sciences de la santé de l'université du Tennessee à Memphis et a terminé son résidanat à l'École de médecine de Virginie orientale en 2010, où elle a reçu les Prix du meilleur résident en médecine fœtomaternelle, du meilleur résident en oncologie et du meilleur résident en général.
Il y a 10 références citées dans cet article, elles se trouvent au bas de la page.
Cet article a été consulté 73 045 fois.
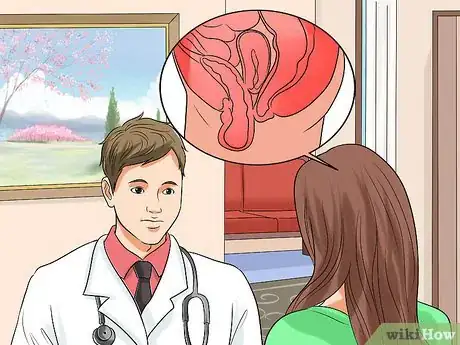
Lorsque la vessie chez la femme descend de son emplacement normal jusque dans le vagin, on parle de cystocèle. D'un point de vue anatomique, la vessie se situe entre l'os pubien (à l'avant) et l'utérus (à l'arrière), au-dessus du vagin. Une cystocèle ou hernie de la vessie peut se produire lorsque les muscles de la paroi vaginale s'affaiblissent et n'arrivent plus à supporter correctement les organes pelviens. Dans ce genre de situation, la vessie déforme le vagin ou dépasse dans le vagin [1] . Environ 11 % des femmes vont avoir besoin d'une intervention chirurgicale pour remettre les organes pelviens en place [2] . Puisque la cystocèle peut provoquer une gêne et de l'incontinence, il est important de savoir la diagnostiquer et de traiter les symptômes le plus rapidement et le plus efficacement possible [3] .
Étapes
Partie 1
Partie 1 sur 4:Reconnaitre les symptômes de la cystocèle
-
1Sentez la présence de la bosse dans le tissu vaginal. Dans les cas graves, vous pourriez sentir que la vessie descend dans le vagin. Lorsque vous vous asseyez, vous pourriez avoir l'impression de vous assoir sur une balle ou sur un œuf. Cette sensation pourrait disparaître lorsque vous vous levez ou lorsque vous vous allongez. C'est le symptôme le plus évident de la cystocèle et vous devriez consulter votre médecin généraliste ou votre gynécologue le plus tôt possible [4] [5] .
- Cette sensation est souvent considérée comme un signe d'une cystocèle grave.
-
2Notez toute douleur ou gêne au niveau du pelvis. Si vous ressentez des douleurs, une pression ou une gêne dans le bas de l'abdomen, dans la zone pelvienne ou dans le vagin, vous devriez consulter un médecin. Il existe de nombreux troubles, y compris la cystocèle, qui peuvent provoquer ces symptômes [6] [7] .
- Si vous avez une cystocèle, cette douleur, pression ou gêne pourrait augmenter lorsque vous éternuez, lorsque vous toussez, lorsque vous forcez ou appliquez une pression sur les muscles du plancher pelvien. Si c'est le cas, assurez-vous de donner cette information à votre médecin.
- Si vous avez une cystocèle, vous pourriez aussi sentir que quelque chose tombe de votre vagin.
-
3Observez les symptômes urinaires. Si vous avez tendance à perdre de l'urine lorsque vous toussez, éternuez, riez ou faites de l'exercice, vous êtes atteint de ce que l'on appelle une « incontinence de stress ». Les femmes qui viennent d'accoucher y sont particulièrement exposées et la cause majeure peut en être une cystocèle. Consultez votre médecin pour résoudre ce problème [8] [9] .
- Observez aussi les changements lorsque vous urinez, y compris les difficultés à démarrer la miction, à vider complètement la vessie (appelée aussi rétention urinaire) et une augmentation de la fréquence ou de l'urgence à aller uriner.
- Observez la fréquence des infections à la vessie ou des infections urinaires. Vous pouvez dire qu'elles sont fréquentes si vous en avez plus d'une tous les six mois. Les femmes atteintes de cystocèle développent plus souvent des infections de la vessie, c'est pourquoi il peut être utile de faire attention à la fréquence de vos infections urinaires.
-
4Prenez au sérieux l'apparition de douleurs pendant vos rapports sexuels. La douleur pendant les rapports sexuels est appelée dyspareunie et peut être provoquée par de nombreux troubles physiques, y compris une cystocèle. Si vous souffrez de dyspareunie, vous devriez consulter votre médecin généraliste ou votre gynécologue le plus rapidement possible.
- Si vous n'aviez jamais souffert de douleurs pendant les rapports sexuels avant et si vous avez accouché par voies naturelles récemment, il est très probable qu'une cystocèle en soit la cause. Consultez rapidement votre médecin.
-
5Surveillez les douleurs dans le dos. Certaines femmes atteintes de cystocèle ressentent aussi des douleurs, de la pression ou une gêne dans le bas du dos. Les douleurs dans le dos sont un symptôme très général qui peut signifier de nombreuses choses (mais elles peuvent aussi être complètement bénignes), c'est pourquoi il vaudrait mieux que vous preniez rendez-vous avec votre médecin. C'est d'autant plus nécessaire si vous présentez d'autres symptômes en même temps.[10] [11] .
-
6Sachez que certaines femmes ne présentent aucun symptôme. Si vous souffrez d'une cystocèle légère, vous pourriez ne remarquer aucun des symptômes ci-dessus. Certaines cystocèles ne sont découvertes que pendant des examens gynécologiques de routine.
- Cependant, si vous montrez ou ressentez un des symptômes décrits ci-dessus, vous devriez consulter votre médecin ou votre gynécologue.
- Si vous n'avez pas de symptômes, il n'est généralement pas nécessaire de suivre un traitement.
Publicité
Partie 2
Partie 2 sur 4:Comprendre les causes de la cystocèle
-
1Sachez que la grossesse et l'accouchement sont les causes les plus répandues de cystocèle. Pendant la grossesse et l'accouchement, les muscles du pelvis et les tissus de soutien sont tendus et étirés. Puisque ce sont ces muscles qui maintiennent la vessie en place, un stress important ou une faiblesse musculaire peut entrainer une descente de la vessie dans le vagin.
- Les femmes qui ont été enceintes, surtout celles qui ont donné naissance à plusieurs bébés par voies naturelles, ont un risque plus élevé de cystocèle. Même les femmes qui ont accouché par césarienne présentent un risque.
-
2Sachez reconnaitre le rôle de la ménopause. Les femmes qui ont passé la ménopause présentent un risque plus élevé de cystocèle à cause de la baisse de la quantité d'estrogène, une hormone féminine. L'estrogène est en partie responsable du maintien de la force, du tonus et de la résistance des muscles du vagin. C'est pourquoi la baisse du taux d'estrogène qui accompagne la ménopause rend les muscles vaginaux plus fins et plus élastiques, ce qui peut entrainer un affaiblissement général [12] .
- Sachez que cette baisse en estrogène se produit même si vous entrez en ménopause de manière artificielle, par exemple après une hystérectomie (une ablation de l'utérus) ou une ablation des ovaires. Ces interventions chirurgicales provoquent des dégâts au niveau de la zone pelvienne, mais ils entrainent aussi des changements dans le taux d'estrogène. Par conséquent, même si vous êtes plus jeune et en meilleure santé que les femmes qui entrent en ménopause, vous présentez tout de même un risque de cystocèle.
-
3Sachez que le stress musculaire peut aussi en être un facteur. En mettant sous forte tension vos muscles ou en soulevant un poids lourd, vous pourriez déclencher la cystocèle. Lorsque vous stressez les muscles du plancher pelvien, vous risquez de déclencher une cystocèle (surtout si les muscles de la paroi vaginale ont déjà été affaiblis par la ménopause ou un accouchement). Voici plusieurs types de claquage qui peuvent provoquer une cystocèle [13] .
- En soulevant des objets très lourds (y compris vos enfants).
- En toussant de façon chronique et intense.
- En souffrant de constipation et en forçant lorsque vous allez à la selle.
-
4Pensez aussi à votre poids. Si vous êtes en surpoids ou obèse, votre risque de cystocèle augmente. Le poids supplémentaire ajoute du stress aux muscles du plancher pelvien.
- Il est possible de savoir si quelqu'un est en surpoids ou obèse en utilisant son indice de masse corporelle (IMC), un indicateur de la masse adipeuse corporelle. L'IMC est calculé en prenant le poids en kilogrammes d'une personne et en le divisant par le carré de sa taille en mètres. Un IMC compris entre 25 et 29,9 est considéré comme en surpoids, tandis qu'un IMC de 30 et plus est considéré comme de l'obésité.
Publicité
Partie 3
Partie 3 sur 4:Diagnostiquer la cystocèle
-
1Prenez rendez-vous chez votre médecin. Si vous pensez être atteinte d'une cystocèle, prenez rendez-vous chez votre médecin ou votre gynécologue.
- Préparez-vous à donner le plus d'informations possible à votre médecin, y compris un historique médical complet et une description détaillée des symptômes.
-
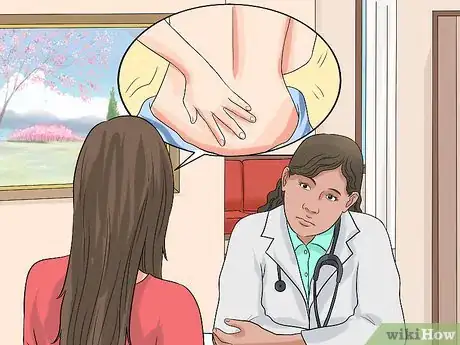
2Passez un examen du pelvis. Au début, votre médecin va surement vous faire passer un examen gynécologique de routine. Lors de cet examen, il peut détecter la cystocèle en appliquant un spéculum (un outil utilisé pour inspecter les orifices corporels) contre l'arrière de la paroi vaginale pendant que vous êtes allongée et que vous pliez les genoux en posant vos pieds dans des étriers. Votre gynécologue va surement vous demander de « pousser » (comme si vous poussiez pour accoucher ou pour aller à la selle) ou de tousser. S'il y a une cystocèle, le médecin va voir ou va sentir une masse molle dépasser à l'avant de la paroi vaginale pendant que vous forcez [14] .
- Une vessie descendue dans le vagin est considérée comme un résultat positif en faveur d'une cystocèle.
- Dans certains cas, en plus de vous faire passer un examen pelvien standard, votre médecin pourrait choisir de vous examiner debout. Il pourrait être utile de vous examiner dans différentes positions pour évaluer la présence d'une cystocèle.
- Si votre médecin observe une cystocèle à l'arrière de la paroi vaginale, il va probablement vous faire passer un examen rectal. Cela va l'aider à déterminer la force de vos muscles.
- Il n'est pas nécessaire de vous préparer à cet examen qui ne devrait pas durer trop longtemps. Vous pourriez ressentir une gêne légère pendant l'examen pelvien, mais pour de nombreuses femmes, ce n'est qu'un examen de routine comme le prélèvement d'échantillons pour le dépistage du papillomavirus.
-
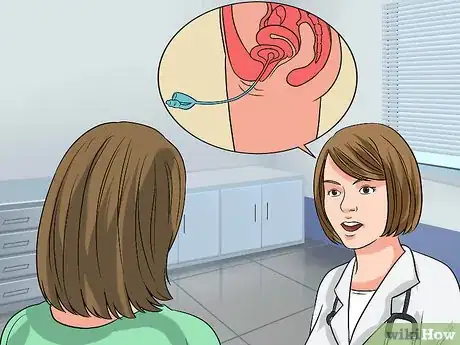
3Passez d'autres tests si vous observez des saignements, une incontinence ou des problèmes d'ordre sexuels. Votre médecin va probablement vous recommander un test appelé cystométrique ou urodynamique.
- Une étude cystométrique mesure la quantité d'urine présente dans votre vessie lorsque l'envie d'uriner apparait, lorsque votre vessie « se sent » pleine et lorsque la vessie est en fait complètement pleine [15] .
- Votre médecin va vous demander d'uriner dans un récipient relié à un ordinateur qui va effectuer des mesures. Ensuite, vous allez vous coucher et le médecin va insérer un cathéter fin et flexible dans votre vessie.
- L'urodynamique est constituée de plusieurs tests. Elle inclut une mesure du vidage de votre vessie, c'est-à-dire le temps nécessaire pour commencer la miction, la durée de la miction et la quantité d'urine produite. Elle inclut aussi une cystométrie, comme cela a été mentionné plus haut. Elle va aussi comprendre un test de vidage de la vessie.
- Lors de la plupart des tests d'urodynamique, le médecin va placer un cathéter fin et flexible dans la vessie qui va rester en place pendant que vous urinez. Un capteur spécial va récupérer les données que votre médecin pourra interpréter.
-
4Discutez d'examens additionnels avec votre médecin. Dans certains cas, en général lorsque la cystocèle est plus grave, votre médecin pourrait vous conseiller des tests supplémentaires. En voici quelques exemples.
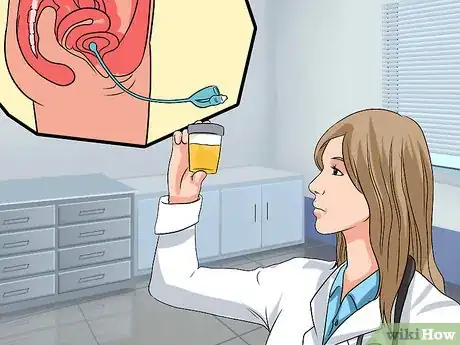
- Une analyse d'urine. Lors de cette analyse, votre urine va être testée pour y déceler des signes d'infections (par exemple une infection urinaire). Le médecin va ensuite tester votre vessie pour voir si elle se vide complètement. Cet examen est pratiqué en insérant un cathéter (un tube) dans l'urètre pour retirer et mesurer la quantité d'urine restante après la miction. Une quantité de plus de 50 à 100 millilitres pose un diagnostic de rétention urinaire, un des symptômes de la cystocèle [16] [17] .
- Une échographie. Une échographie permet d'envoyer des ultrasons vers la vessie et d'analyser les ultrasons renvoyés par celle-ci afin de produire une image de la vessie. L'image montre aussi la quantité d'urine qui reste dans la vessie après la miction [18] .
- Un cystourètrogramme. Ce test permet de voir la vessie aux rayons X pendant la miction pour en évaluer les problèmes. Il montre la forme de la vessie et analyse le flux urinaire pour déceler des blocages éventuels. Le test peut aussi être utilisé pour diagnostiquer une incontinence urinaire due au stress masquée par la cystocèle. Il est important de poser ces deux diagnostics, car la patiente va souvent avoir besoin d'une intervention contre l'incontinence en plus du traitement de cystocèle (si une intervention chirurgicale est nécessaire) [19] [20] .
-
5Faites-vous poser un diagnostic général. Une fois que le médecin a diagnostiqué la présence d'une cystocèle, vous devez lui demander de vous donner un diagnostic plus détaillé. La cystocèle est divisée en plusieurs catégories selon la gravité du cas. Le meilleur traitement dépendra du type de cystocèle dont vous êtes atteint ainsi que des symptômes qu'elle entraine dans votre vie de tous les jours. Votre cystocèle va être classée parmi les catégories suivantes [21] [22] .
- Les cystocèles de niveau 1 sont légères. Si vous avez une cystocèle de niveau 1, seule une partie de votre vessie est descendue dans le vagin. Vous pourriez présenter des symptômes légers, par exemple une gêne légère et des fuites urinaires, mais certaines femmes n'ont même aucun symptôme. Le traitement pourrait consister en des exercices de Kegel, du repos et l'interdiction de soulever du poids ou de forcer sur les muscles. Si vous avez passé la ménopause, il est possible de mettre en place une thérapie de remplacement de l'estrogène.
- Les cystocèles de niveau 2 sont moyennes. Si vous avez une cystocèle de niveau 2, la vessie en entier est descendue dans le vagin. Elle pourrait être descendue tellement bas qu'elle pourrait toucher l'ouverture du vagin. Les symptômes en sont une gêne et une incontinence urinaire modérées. Une intervention chirurgicale pourrait être conseillée, mais vous pourriez aussi soulager les symptômes en insérant dans votre vagin un pessaire gynécologique (un petit appareil en plastique ou en silicone que vous mettez dans votre vagin pour soutenir les parois vaginales) [23] .
- Les cystocèles de niveau 3 sont graves. Si vous avez une cystocèle de niveau 3, une partie de la vessie va dépasser du vagin. Les symptômes comprennent une gêne et une incontinence urinaire graves. Il est requis de subir une chirurgie de réparation de la cystocèle ou de porter un pessaire.
- Les cystocèles de niveau 4 sont complètes. Si vous avez une cystocèle de niveau 4, la vessie entière descend à travers l'ouverture du vagin. Dans ces cas-là, vous pourriez présenter d'autres problèmes graves comme un prolapsus de l'utérus ou du rectum.
Publicité
Partie 4
Partie 4 sur 4:Traiter une cystocèle
-
1Demandez à votre médecin si vous avez besoin d'un traitement. Lors d'une cystocèle de niveau 1, vous n'avez pas besoin de traitement du moment que la cystocèle n'entraine pas de gêne ou de douleurs. Vérifiez avec votre médecin pour savoir s'il vous recommande un traitement ou simplement d'attendre pour voir comment évolue la cystocèle. Si les symptômes ne vous gênent pas trop, votre médecin va probablement vous recommander un traitement de base incluant des exercices de Kegel et une thérapie physique.
- Sachez que votre médecin pourrait vous recommander de ne plus effectuer certaines activités, par exemple soulever du poids ou d'autres activités qui stressent les muscles du pelvis. Vous pouvez cependant continuer à faire régulièrement de l'exercice [24] .
- Vous devriez aussi savoir que la façon dont les symptômes affectent votre qualité de vie va aussi influencer la décision de votre médecin en matière de traitement. Par exemple, vous pourriez avoir une cystocèle grave, mais les symptômes ne vous dérangent pas. Dans ce cas-là, vous pourriez discuter de traitements moins contraignants avec votre médecin. D'un autre côté, vous pourriez avoir une cystocèle légère dont les symptômes vous provoquent une détresse ou une gêne significative. Vous pourriez alors discuter avec votre médecin d'un traitement plus agressif.
-
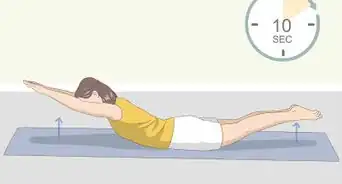
2Pratiquez des exercices de Kegel. Les exercices de Kegel sont effectués en contractant les muscles du plancher pelvien (comme si vous essayiez d'arrêter la miction), en les gardant contractés pendant un moment avant de les relâcher. La pratique régulière de ces exercices, qui ne demandent pas d'équipements particuliers et qui peuvent être effectués n'importe où (y compris dans une file d'attente, au bureau ou sur le canapé), peut renforcer vos muscles. Dans les cas de cystocèle légère, ils peuvent vous aider à éviter que la vessie continue de descendre. Voici comment effectuer les exercices de Kegel [25] .
- Contractez les muscles du plancher pelvien. Ce sont les muscles que vous utilisez pour arrêter la miction.
- Gardez les muscles contractés pendant cinq secondes, puis relâchez-les.
- Entrainez-vous jusqu'à ce que vous puissiez garder les muscles contractés pendant au moins 10 secondes.
- Votre objectif est de faire 3 à 4 sessions de 10 répétitions tous les jours.
-
3Utilisez un pessaire. Un pessaire est un petit appareil en silicone qui permet de maintenir en place la vessie (et d'autres organes pelviens) lorsque vous l'insérez dans le vagin. Certains sont fabriqués pour que vous puissiez les insérer vous-même, d'autres doivent être posés par votre médecin. Il existe une grande variété de formes et de tailles de pessaire et votre médecin pourra vous aider à choisir celui qui est le mieux adapté à votre morphologie [26] .
- Les pessaires peuvent être gênants et certaines femmes ont du mal à éviter qu'ils ne tombent. Ils peuvent aussi provoquer des ulcères vaginaux (s'ils ne sont pas insérés correctement) et des infections (si vous ne les retirez pas et ne les lavez pas tous les mois). Vous allez surement avoir besoin d'une crème à l'estrogène pour éviter qu'il n'abime la paroi vaginale.
- Malgré ces inconvénients, le pessaire est une alternative intéressante, surtout si vous voulez retarder une intervention chirurgicale ou si vous n'êtes pas une candidate idéale. Discutez-en avec votre médecin et pesez le pour et le contre dans votre situation particulière.
-
4Essayez la thérapie de remplacement de l'estrogène. Puisque la baisse du niveau d'estrogène est souvent responsable de l'affaiblissement des muscles vaginaux, votre médecin pourrait vous suggérer une thérapie à l'estrogène. L'estrogène peut être prescrit sous forme de pilule, de crème vaginale ou d'anneau à insérer dans le vagin pour essayer de renforcer les muscles affaiblis du plancher pelvien. La crème n'est pas bien absorbée et c'est pourquoi elle fonctionne mieux sur la zone où vous l'appliquez [27] .
- La thérapie à l'estrogène comporte des risques. Les femmes atteintes d'un certain type de cancer ne devraient pas prendre d'estrogène et vous devriez discuter des dangers potentiels avec votre médecin. En règle générale, les traitements à l'estrogène en application locale sont moins risqués que les traitements par voie orale ou systémique.
-
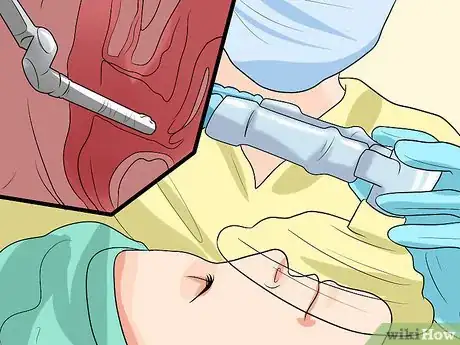
5Subissez une intervention chirurgicale. Si les autres traitements ne fonctionnent pas ou si la cystocèle est trop grave (de niveau 3 ou 4), votre médecin pourrait vous recommander une intervention chirurgicale. L'intervention fonctionne mieux chez certaines femmes que chez d'autres. Par exemple, si vous souhaitez avec des enfants dans le futur, vous pourriez souhaiter remettre la chirurgie à plus tard jusqu'à ce que vous ayez le nombre d'enfants que vous désirez pour éviter que la cystocèle ne revienne après chaque accouchement. Les femmes plus âgées sont exposées à des risques plus élevés lors d'une intervention chirurgicale.
- La vaginoplastie est un traitement chirurgical répandu. Le chirurgien va soulever la vessie pour la remettre en place avant de renforcer les muscles du vagin pour s'assurer que les organes restent à leur place. Il existe d'autres interventions chirurgicales que vous pouvez envisager et votre médecin pourra vous recommander celle qu'il croit être la meilleure solution [28] .
- Le chirurgien va vous expliquer l'intervention ainsi que ses avantages et ses inconvénients en plus des complications auxquelles vous pouvez vous attendre avant l'intervention. Les complications potentielles incluent une infection urinaire, de l'incontinence, des saignements, une infection et dans certains cas rares, des dégâts du système urinaire qui demandent une nouvelle intervention pour être réparés correctement. Il est aussi possible que la femme ressente des douleurs ou urine pendant les rapports sexuels après l'intervention à cause de la suture ou de la cicatrice laissée à l'intérieur.
- Selon votre cas spécial, vous pourriez avoir besoin d'une anesthésie locale, régionale ou générale. De nombreuses femmes peuvent retourner chez elles un à trois jours après l'opération et la plupart des patients peuvent reprendre une activité normale après environ six semaines.
- Si vous souffrez aussi d'un prolapsus de l'utérus, votre médecin pourrait vous recommander une hystérectomie pour le retirer. Cela peut être effectué en même temps. Si la cystocèle s'accompagne d'incontinence urinaire de stress, une intervention simultanée de suspension de l'urètre peut être nécessaire.
Publicité
Conseils
- Même si la cystocèle peut être douloureuse ou gênante, c'est un trouble qu'il est possible de traiter et qui ne met presque jamais la vie du patient en danger. Si vous pensez être atteinte d'une cystocèle, prenez simplement rendez-vous avec votre médecin et travaillez ensemble pour mettre en place un traitement approprié. Vous avez de bonnes chances de vous attendre à une rémission complète.
Références
- ↑ http://www.mayoclinic.org/diseases-conditions/cystocele/basics/definition/con-20026175
- ↑ http://www.mayoclinic.org/diseases-conditions/cystocele/basics/definition/con-20026175
- ↑ http://www.mayoclinic.org/diseases-conditions/cystocele/basics/definition/con-20026175
- ↑ http://emedicine.medscape.com/article/276259-overview# a8
- ↑ http://emedicine.medscape.com/article/276259-overview#a8
- ↑ http://my.clevelandclinic.org/health/diseases_conditions/hic_Cystocele_Fallen_Bladder
- ↑ http://my.clevelandclinic.org/health/diseases_conditions/hic_Cystocele_Fallen_Bladder
- ↑ http://www.mayoclinic.org/diseases-conditions/cystocele/basics/definition/con-20026175
- ↑ http://www.mayoclinic.org/diseases-conditions/cystocele/basics/definition/con-20026175
- ↑ http://www.mayoclinic.org/diseases-conditions/cystocele/basics/definition/con-20026175
- ↑ http://www.mayoclinic.org/diseases-conditions/cystocele/basics/definition/con-20026175
- ↑ http://www.mayoclinic.org/diseases-conditions/cystocele/basics/definition/con-20026175
- ↑ http://www.health.harvard.edu/family_health_guide/what-to-do-about-pelvic-organ-prolapse
- ↑ http://www.mayoclinic.org/diseases-conditions/cystocele/basics/definition/con-20026175
- ↑ http://www.health.harvard.edu/family_health_guide/what-to-do-about-pelvic-organ-prolapse
- ↑ http://my.clevelandclinic.org/health/diseases_conditions/hic_Cystocele_Fallen_Bladder
- ↑ http://my.clevelandclinic.org/health/diseases_conditions/hic_Cystocele_Fallen_Bladder
- ↑ http://www.mayoclinic.org/diseases-conditions/cystocele/basics/definition/con-20026175
- ↑ http://www.mayoclinic.org/diseases-conditions/cystocele/basics/definition/con-20026175
- ↑ http://www.mayoclinic.org/diseases-conditions/cystocele/basics/definition/con-20026175
- ↑ http://www.health.harvard.edu/family_health_guide/what-to-do-about-pelvic-organ-prolapse
- ↑ http://www.health.harvard.edu/family_health_guide/what-to-do-about-pelvic-organ-prolapse
- ↑ http://www.merckmanuals.com/professional/gynecology-and-obstetrics/pelvic-relaxation-syndromes/cystoceles-urethroceles-enteroceles-and-rectoceles
- ↑ http://uvahealth.com/services/womens-health/women-continence-pelvic/pelvic-conditions/pelvic-organ-prolapse
- ↑ https://www.nlm.nih.gov/medlineplus/ency/article/003904.htm
- ↑ http://www.mayoclinic.org/diseases-conditions/overactive-bladder/basics/tests-diagnosis/con-20027632
- ↑ http://uvahealth.com/services/womens-health/women-continence-pelvic/pelvic-conditions/pelvic-organ-prolapse
- ↑ http://emedicine.medscape.com/article/1848220-overview













-Step-9-Version-5.webp)






-Step-9-Version-5.webp)