انعدام تلافيف الدماغ
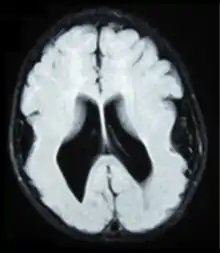
انعدام التلافيف[1] أو لدانة الدماغ[1] أو الدماغ سلس السطح (بالإنجليزية: Lissencephaly) هو مجموعة من اضطرابات الدماغ النادرة حيث يكون سطح الدماغ كله أو أجزاء منه أملس أو ناعم. كلمة Lissencephaly مشتقة من اليونانية λισσός أو lissos بمعنى «أملس»، وencephalos بمعنى «الدماغ».[2] وسبب ذلك هو هجرة الخلايا العصبية المعيبة خلال الأسبوع ال12 إلى الأسبوع ال24 من الحمل، مما يؤدي إلى نقص تطوير تلافيف وأخاديد الدماغ.[3] وهو شكل من أشكال الاضطراب الرأسي. وتستخدم مصطلحات مثل انعدام التلافيف (agyria) وضخامة التلافيف (pachygyria) لوصف مظهر سطح الدماغ. الأطفال الذين يعانون من انعدام التلافيف عموما يكون لديهم تأخر كبير في النمو، ولكن يختلف ذلك اختلافا كبيرا من طفل إلى طفل تبعا لدرجة تشوه الدماغ والتحكم في التشنجات. ويمكن أن يقل متوسط العمر المتوقع عموما بسبب مشاكل في الجهاز التنفسي.
| انعدام تلافيف الدماغ | |
|---|---|
 دماغ بشري أملس السطح عديم التلافيف. دماغ بشري أملس السطح عديم التلافيف. | |
| معلومات عامة | |
| الاختصاص | علم الوراثة الطبية، وطب الجهاز العصبي |
| من أنواع | اضطرابات رأسية، ومرض |
الأعراض
يصاب الأطفال المتضررون بتأخر نفسي وحركي شديد، وفشل النمو، ونوبات صرع، والتشنج العضلي أو نقص التوتر.[4] وقد تشمل الأعراض الأخرى للاضطراب: المظهر غير الطبيعي للوجه، وصعوبة في البلع، وتشوهات في اليدين وأصابع اليد، أو أصابع القدم.
الأسباب
وقد تشمل أسباب انعدام تلافيف الدماغ الالتهابات الفيروسية للرحم أو الجنين خلال الأشهر الثلاثة الأولى،[5] أو عدم كفاية إمدادات الدم إلى دماغ الجنين في وقت مبكر من الحمل. وهناك أيضًا عدد من الأسباب الوراثية، بما في ذلك طفرة الجين ريلين (على الكروموسوم 7)،[6] وكذلك جينات أخرى على كروموسوم X وعلى الكروموسوم 17. وتُقدَم المشورة الوراثية عادة إذا كان هناك عامل خطر للإصابة، إلى جانب الاختبارات الجينية.
التشخيص
وعادة ما يتم تشخيص انعدام تلافيف الدماغ عند الولادة أو بعدها بوقت قصير بالموجات فوق الصوتية،[7] أو التصوير المقطعي المحوسب، أو التصوير بالرنين المغناطيسي.[8] ومع ذلك، ينبغي تفسير هذه النتائج بحذر لأن حتى علماء الأشعة من ذوي الخبرة يمكنهم تشخيص حالة كثرة التلافيف المكروية (بالإنجليزية: polymicrogyria) (وهو تشوه تنموي مختلف في الدماغ) خطأ على أنها حالة انعدام التلافيف.
قبل الولادة، قد تشير الموجات فوق الصوتية المركبة التي تُجرى بشكل روتيني خلال فترة الحمل إلى وجود شذوذ دماغي، ولكن يجب أن تستكمل هذه الطريقة من التشخيص بطرق أخرى، مثل الدراسات الجينية والرنين المغناطيسي النووي، ولا ينصح بإجراء الفحص كجزء من الفحوص بالموجات فوق الصوتية الروتينية، ما لم يوجد تاريخ مرضي للأسرة أو أسباب أخرى للاشتباه بوجود تشوه الدماغ. وأقرب وقت أثناء الحمل الذي يكون من الممكن عنده ملاحظة حدوث تطور غير طبيعي في سطح الدماغ هو تقريبا في الأسبوع ال20، على الرغم من أن الفحوص بالموجات فوق الصوتية في الأسبوع 25-30 هي الأكثر شيوعًا.[9] وحتى هذا الوقت، عادة ما يكون لدماغ الجنين مظهر سلس.[10] وإذا تم الاشتباه في انعدام التلافيف، يمكن أخذ عينة من الزغابات المشيمية وفحصها للبحث عن بعض أنواع انعدام التلافيف التي لديها طفرة جينية معروفة.
التصنيف
أصبح طيف انعدام تلافيف الدماغ الآن أكثر تحديدًا، حيث وفر التصوير العصبي وعلم الوراثة المزيد من الأفكار حول اضطرابات الهجرة. وهناك حوالي 20 نوعا من انعدام التلافيف التي تشكل الطيف. كما أن هناك أسباب أخرى لم يتم تحديدها بعد.
توجد أنظمة مختلفة لتصنيف انعدام تلافيف الدماغ. وأحد الاختلافات الرئيسية هي «الكلاسيكي» (النوع الأول) مقابل «حصوة الرصف» (النوع الثاني)،[11] ولكن بعض الأنظمة تضيف أشكالا إضافية لا تتناسب مع أي من هذه الفئات.
وتم وصف بعض الأنواع أدناه (يتم تضمين أرقام الوراثة المندلية البشرية عبر الإنترنت حيثما كان متاحا):
| الفئة | الأنواع |
| النوع الكلاسيكي (أو النوع الأول) لانعدام التلافيف – 607432 |
|
| انعدام التلافيف الشبيه بحصوات الرصف (أو النوع الثاني) |
|
| أنواع أخرى |
العلاج
علاج مرضى انعدام تلافيف الدماغ هو علاج عرضي، ويعتمد على شدة ومواقع تشوهات الدماغ. قد تكون هناك حاجة إلى رعاية داعمة للمساعدة في الراحة واحتياجات التمريض. وقد يتم التحكم في نوبات الصرع بالدواء، وقد يتطلب استسقاء الرأس عمل تحويلة. وإذا أصبح من الصعب التغذية، يمكن الوضع في الاعتبار استخدام أنبوب فغر المعدة.
توقع سير المرض
يختلف توقع سير المرض في الأطفال المصابين بانعدام التلافيف اعتمادًا على التشوه. حيث يظل العديد من الأفراد في مستوى تطور الشهر الثالث إلى الخامس. بعض الأطفال الذين يعانون من انعدام التلافيف سوف تكون قادرة على اللف، والجلوس، والوصول إلى الأشياء، والابتسام. الشفط وأمراض الجهاز التنفسي هي أكثر الأسباب شيوعًا للمرض أو الوفاة.[15] وفي الماضي، قيل أن مدى العمر المتوقع يبلغ حوالي سنتين من العمر. ومع ذلك، مع التقدم في السيطرة على التشنجات، وعلاجات أمراض الجهاز التنفسي، يعيش معظم الأطفال لأكثر من ذلك.و مع التطورات الأخرى في العلاج، وتوافر أوسع للخدمات والمعدات، أصبح بعض الأطفال قادرين على المشي بدرجات متفاوتة من المساعدة، والقيام بوظائف أخرى متقدمة.
المصادر
- "Al-Qamoos القاموس - English Arabic dictionary / قاموس إنجليزي عربي"، مؤرشف من الأصل في 13 ديسمبر 2019، اطلع عليه بتاريخ 25 يوليو 2017.
- Toy؛ Simpson؛ Tinter (2013)، Case Files. Neurology (ط. 2nd)، McGraw Hill، ص. 421، ISBN 978-0-07-176170-3.
- Dobyns WB (1987)، "Developmental aspects of lissencephaly and the lissencephaly syndromes"، Birth Defects Orig. Artic. Ser.، 23 (1): 225–41، PMID 3472611.
- Jones, KL (2006)، Smith's Recognizable Patterns of Human Malformation (ط. 6th)، Philadelphia: Elsevier Saunders.
- Leena؛ Pushpalatha؛ Kuruvilla (2008)، "Cytomegalovirus infection with lissencephaly"، Indian J Pathol Microbiol، 51 (3): 402–4، doi:10.4103/0377-4929.42534، PMID 18723971، مؤرشف من الأصل في 02 يونيو 2018.
- "Autosomal recessive lissencephaly with cerebellar hypoplasia is associated with human RELN mutations"، Nat. Genet.، 26 (1): 93–6، سبتمبر 2000، doi:10.1038/79246، PMID 10973257.
- Aslan؛ Gungorduk؛ وآخرون (2009)، "Prenatal diagnosis of lissencephaly: a case report."، J Clin Ultrasound، 37 (4): 245–8، doi:10.1002/jcu.20572، PMID 19260111.
- Cordes؛ Cordes؛ وآخرون (1988)، "Lissencephaly: Diagnosis by computed tomography and magnetic resonance imaging."، Eur J Radiol، 8 (2): 131–3، PMID 3383858.
- Ghai؛ Fong؛ وآخرون (2006)، "Prenatal US and MR Imaging Findings of Lissencephaly: Review of Fetal Cerebral Sulcal Development"، RadioGraphics، 26 (2): 389–405، doi:10.1148/rg.262055059، PMID 16549605، مؤرشف من الأصل في 12 فبراير 2013.
- "Gestational development of brain"، Arch. Pathol. Lab. Med.، 101 (4): 192–5، أبريل 1977، PMID 576786.
- "Genotypically defined lissencephalies show distinct pathologies"، J. Neuropathol. Exp. Neurol.، 64 (10): 847–57، أكتوبر 2005، doi:10.1097/01.jnen.0000182978.56612.41، PMID 16215456، مؤرشف من الأصل في 26 فبراير 2012.
- Chong؛ Pack؛ Roschke؛ Tanigami؛ Carrozzo؛ Smith؛ Dobyns؛ Ledbetter (فبراير 1997)، "A revision of the lissencephaly and Miller-Dieker syndrome critical regions in chromosome 17p13.3."، Human Molecular Genetics، 6 (2): 147–55، doi:10.1093/hmg/6.2.147، PMID 9063734.
- Norman؛ Roberts؛ Sirois؛ Tremblay (فبراير 1976)، "Lissencephaly."، The Canadian journal of neurological sciences. Le journal canadien des sciences neurologiques، 3 (1): 39–46، PMID 175907.
- Microlissencephaly نسخة محفوظة 17 ديسمبر 2007 على موقع واي باك مشين.
- Baker, Lisa، "Lissencephaly"، The Resource Foundation for Children with Challenges، مؤرشف من الأصل في 02 يونيو 2013، اطلع عليه بتاريخ 10 مايو 2013.
روابط خارجية
- lissencephaly على موقع المعهد الوطني للاضطرابات العصبية والسكتة الدماغية (NINDS)
- Cortical Foundation (support)
- Lissencephaly Launch Pad (support)
- Lissencephaly, generic term (pdf document) – concise and thorough classification of lissencephaly by prof. Alan Verloes.
- GeneReviews/NCBI/NIH/UW entry on DCX-Related Disorders
- OMIM entries on DCX-Related Disorders
- GeneReview/NIH/UW entry on LIS1 Lissencephaly
- MRI Imaging Lissencephaly/Agyria
- بوابة طب
- بوابة علوم عصبية