Fièvre typhoïde
La fièvre typhoïde (du grec ancien : τῦφος / tûphos, « fumée, vapeur qui monte au cerveau ; orgueil ») ou typhus abdominal est une maladie infectieuse décrite en 1818 par Pierre Bretonneau, causée par une bactérie de la famille des entérobactéries, du genre des salmonelles, et plus précisément du sérotype Typhi de la sous-espèce Salmonella enterica subsp. enterica (ou bacille d'Eberth). L'infection causée par les sérotypes Paratyphi (A, B ou C) de S. enterica subsp. enterica est appelée fièvre paratyphoïde.
Cet article traite de la fièvre typhoïde. Ne pas confondre avec le typhus.

| Causes | Salmonella enterica (en) |
|---|---|
| Incubation min | 7 j |
| Incubation max | 30 j |
| Symptômes | Fièvre continue (en), fatigue, céphalée, constipation, exanthème, bradycardie, pâleur, hémorragie digestive, perforation intestinale (d), insomnie, distension abdominale, altération de l'état de conscience (d), délire, hépatomégalie, splénomégalie, prostration, diarrhée et leucopénie |
| CISP-2 | D70 |
|---|---|
| CIM-10 | A01.0 |
| CIM-9 | 002 |
| DiseasesDB | 27829 |
| MedlinePlus | 001332 |
| eMedicine |
231135 med/2331 |
| MeSH | D014435 |
![]() Mise en garde médicale
Mise en garde médicale
Épidémiologie
%252C_sur_le_pont_d'un_navire-h%C3%B4pital.jpg.webp)
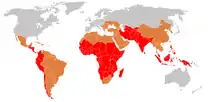
D'après l'Organisation mondiale de la santé, entre 11 et 21 millions de personnes en seraient atteintes chaque année dans le monde, et 128 000 à 161 000 en mourraient[1].
De janvier à septembre 2013, une augmentation marquée dans les notifications des infections à Salmonella paratyphi A chez les voyageurs de retour du Cambodge s'est produite en France. Une enquête a révélé 35 cas sans source commune : 21 en France, 5 en Allemagne, 3 aux Pays-Bas, 1 en Norvège, 1 au Royaume-Uni, 4 en Nouvelle-Zélande[2].
La contamination se fait par l'ingestion de viandes peu cuites, et de boissons ou aliments souillés par les selles d'une personne infectée, malade, ou porteur sain. La typhoïde a rapidement régressé en France et en Europe à la suite de la javellisation de l'eau de boisson généralisée – du moins en ville – à partir de 1910[3].
La maladie est quasiment absente des pays développés, mais reste fréquente dans les pays en développement d'Asie, d'Afrique et d'Amérique latine[4]. Le germe le plus souvent responsable reste Salmonella Typhi, près de dix fois plus fréquemment retrouvé que les Salmonella Paratyphi.
Une particularité épidémiologique de ces infections est qu’il existe des porteurs sains de ces bactéries. En effet, après guérison d’une fièvre typhoïde chronique 2 à 5 % des individus continuent à héberger des Salmonella Typhi (essentiellement au niveau de la vésicule biliaire) qui sont excrétées épisodiquement dans les selles et qui peuvent être donc à l’origine de cas secondaires[4]. Mary Mallon, également connue sous le nom de « Mary Typhoïde » (Typhoid Mary), fut la première porteuse saine reconnue du bacille de la typhoïde.
Aspects cliniques
Quarante-huit heures après la contamination, survient une fièvre qui augmente progressivement atteignant 40 °C accompagnée de possible céphalée, asthénie, anorexie, insomnie. Cet épisode dure une dizaine de jours (8 à 15), et correspond à la période d'incubation, pendant laquelle il y a multiplication des salmonelles dans les ganglions mésentériques ; il précède la phase de dissémination du germe dans le sang (septicémie).
Au début de la phase septicémique, on observe des troubles mineurs :
- maux de tête (sans raideur de la nuque) ;
- insomnie, fatigabilité (asthénie) ;
- une fièvre atteignant un plateau à 40 °C, sans accélération du pouls : on parle d'une dissociation pouls-température ou de fièvre paradoxale (retrouvée également dans la brucellose et la légionellose) ;
- une rate grossie (splénomégalie) ;
- de possibles saignements de nez (épistaxis), une langue blanchâtre (dite saburrale) ;
- douleurs abdominales, diarrhée ou constipation, abdomen augmenté de volume et tendu (météorisme) ;
- un état de stupeur et d’abattement extrême ou tuphos.
Le malade est prostré, la prostration pouvant aller jusqu'à la torpeur, le délire, et à des signes digestifs intenses (diarrhées). C’est la destruction des salmonelles qui, libérant une substance toxique, l'endotoxine, provoque des ulcérations responsables d'hémorragies et de perforations digestives. Cette phase est responsable des complications qui peuvent entraîner le décès dans 30 % des cas en l'absence de traitement.
Le diagnostic
- Le germe n'est retrouvé dans le sang (hémoculture) que dans 60 % des cas. Il peut être retrouvé de manière inconstante dans les selles et dans les urines.
- Le bilan sanguin standard ne montre que des anomalies non spécifiques : concentration habituellement normale des leucocytes (globules blancs) qui sont parfois diminués (leucopénie), parfois diminution du nombre de plaquettes sanguines, signalant des formes graves.
- La recherche d'anticorps dirigés contre les antigènes O et H des salmonelles (test de Widal) ne permet pas de distinguer une infection actuelle d'une atteinte ancienne et guérie. Il existe depuis d'autres tests plus spécifiques, mais de réalisation difficile dans un pays du Sud.
Traitement et prévention
Traitement
Le germe était initialement sensible au chloramphénicol, mais de nombreuses résistances apparurent dans les années 1970, et ce traitement, aux nombreux effets secondaires, a été progressivement abandonné. De même, des résistances à d'autres antibiotiques (cotrimoxazole et amoxicilline) sont apparues dans les années 1980.
Une fois le malade hospitalisé et isolé, le traitement consiste en l'administration de fluoroquinolones de deuxième génération ou de ceftriaxone. La réhydratation, souvent par voie intraveineuse, est impérative pour compenser les pertes liquidiennes secondaires à la diarrhée. Un traitement contre la fièvre (antipyrétique) peut parfois être nécessaire. De nombreuses souches en Inde et au Pakistan sont actuellement résistantes aux fluoroquinolones de deuxième génération (ciprofloxacine) et à la ceftriaxone. En revanche, on ne connaît pas de résistance à l'azithromycine[5].
Hygiène
La prévention passe par l'amélioration des conditions d'hygiène dans les pays d'endémie et par la vaccination. Les visiteurs doivent se méfier de l'eau locale et de la nourriture crue.
- Il est important de respecter les mesures d’hygiène classiques : lavage fréquent des mains à l’eau et au savon, principalement après chaque passage aux toilettes et avant toute manipulation d’aliments.
- Dans l’entourage du malade : nécessité de dépister les porteurs sains par la pratique de coprocultures afin d’éviter une dissémination de l’infection, principalement chez les personnes travaillant dans le secteur agroalimentaire, en collectivités de jeunes enfants ainsi que chez le personnel soignant.
- Conseils supplémentaires aux voyageurs dans des zones endémiques : veiller à ne consommer que des aliments cuits et de l’eau minérale capsulée (décapsulée devant soi) ou de l’eau préalablement bouillie ou purifiée par adjonction de pastille de chlore[6].
Vaccination
En 1888, André Chantemesse (créant le sérum de Chantemesse) et Fernand Widal démontrent la possibilité d'un vaccin contre la typhoïde[7] qui sera développé par Sir Almroth Wright en 1896 (Pfeiffer lui en disputera l'antériorité[8]). Peu avant la Première Guerre mondiale, une loi du 28 mars 1914 impose la vaccination TAB (vaccination contre la typhoïde et les paratyphoïdes A et B) ; ce vaccin avait été mis au point en 1896 par Almroth Wright en Angleterre et en 1909 par André Chantemesse et Hyacinthe Vincent en France. Alexandre Besredka proposera une vaccinothérapie.
Le vaccin contre la typhoïde a servi dans le passé[9], et encore récemment[10], comme agent de la pyrétothérapie.
Les vaccins contre la typhoïde disponibles en France en 2014 sont des vaccins polyosidiques non conjugués (noms commerciaux : Typhim Vi et Typherix). Un vaccin combiné contre typhoïde et hépatite A existe également sous le nom de Tyavax.
Ce vaccin injectable (une seule injection) confère une protection d’environ 70 % contre la fièvre typhoïde durant au moins trois ans. Il peut être administré à partir de l’âge de deux ans. Il est recommandé pour les voyageurs devant effectuer un séjour prolongé ou dans de mauvaises conditions, dans des pays où l’hygiène est précaire. Il est obligatoire en France en 2014 pour les personnels de laboratoire d’analyse de biologie médicale, visés par l’article L.3111-4 du code de la santé publique[6].
En population générale, la vaccination systématique n’est recommandée en aucun point du territoire français ; elle ne pourrait être envisagée que dans des situations épidémiques locales particulières[6]. Toutefois, à l'époque où existait le 'service militaire' la vaccination était systématique pour les nouvelles recrues.
Un vaccin vivant existe. La souche de Salmonella Typhi Ty21a est délétée pour la région aro A pour éliminer son caractère pathogène. Elle est auxotrophe. Le vaccin est commercialisé sous le nom de marque Vivotif®. Il est conditionné en gélules, gastrorésistantes, et avalé par le vacciné. Il n'est utilisé que dans les pays du Sud.
Personnalités notables mortes de fièvre typhoïde
Notes et références
- (en)Données épidémiologiques sur la typhoïde sur le site de l'OMS -
- (en) M. Tourdjman, S. Le Hello, C. Gossner, G. Delmas, S. Tubiana, L. Fabre, A. Kerléguer, A. Tarantola, A. Fruth, I. Friesema, L. Thorstensen Branda, J. Lawrence, I. Fisher, M. Dufour, F. X. Weill, H. de Valk, « Unusual increase in reported cases of Paratyphoid A fever among travellers returning from Cambodia, January to September 2013 », Eurosurveillance, vol. 18, no 39, (lire en ligne).
- Patrick Berche, Une histoire des microbes, John Libbey Eurotext (ISBN 978-2-7420-0913-8, présentation en ligne).
- « Fièvre typhoïde et paratyphoide », sur Site de l'Institut Pasteur,
- Azithromycin susceptibility among clinical isolates of Salmonella: Interfacing guidelines with routine practices. Indian Journal of Medical Microbiology ear : 2016 | Volume : 34 | Issue : 3 | Page : 397-398 http://www.ijmm.org/article.asp?issn=0255-0857;year=2016;volume=34;issue=3;spage=397;epage=398;aulast=Chatterjee
- « Fièvre typhoïde », sur Direction Générale de la Santé, Ministère de Affaires sociales et de la Santé (France), .
- Institut Pasteur, « André Chantemesse (1851-1919) », Service des Archives de l'Institut Pasteur.
- (en) Dieter H. M. Gröschel et Richard B. Hornick, « Who Introduced Typhoid Vaccination: Almroth Wright or Richard Pfeiffer? », Reviews of Infectious Diseases, vol. 3, no 6, , p. 1251-1254 (résumé).
- (en)American medicine (1901)
- (en) Garcia de Alba GO, Garćia AR, Crespo FV, « Pyretotherapy as treatment in West's syndrome », Clin Electroencephalogr, vol. 15, no 3, , p. 140-4 (PMID 6467625)
Voir aussi
Bibliographie
- (en) Current concepts in the diagnosis and treatment of typhoid fever, Z Bhutta, H Dewraj, BMJ 2006;333:78-8
- Daniel Faget, La découverte d'un risque sanitaire lié à l'alimentation : fièvre typhoïde et consommation de coquillages en Méditerranée du milieu du XIXe siècle à la Seconde Guerre mondiale, p. 345-363, tome 55, fascicule 221, 2005 (lire en ligne)
Liens externes
- Notices dans des dictionnaires ou encyclopédies généralistes :
- Ressources relatives à la santé :
- ICD-10 Version:2016
- ICD9Data.com
- Orphanet
- (en) Classification internationale des soins primaires
- (en) Diseases Ontology
- (en) DiseasesDB
- (en + es) Genetic and Rare Diseases Information Center
- (en) Medical Subject Headings
- (en + es) MedlinePlus
- (en) NCI Thesaurus
- (no + nn + nb) Store medisinske leksikon
- (cs + sk) WikiSkripta
- Portail de la médecine
- Portail des maladies infectieuses