Este artículo fue coescrito por Luba Lee, FNP-BC, MS. Luba Lee es una enfermera profesional certificada en Tennessee. Recibió su maestría en Ciencias de Enfermería en la Universidad de Tennesee en 2006.
En este artículo, hay 10 referencias citadas, que se pueden ver en la parte inferior de la página.
Este artículo ha sido visto 2472 veces.
El desarrollo de un coágulo de sangre en la pierna también se conoce como trombosis venosa profunda (TVP). Esta es una enfermedad grave que requiere atención médica debido a que el coágulo puede soltarse y viajar a los pulmones, lo que causaría una embolia pulmonar, la cual puede ser mortal. La embolia pulmonar puede matar con rapidez si el émbolo es lo suficientemente grande, y hasta un 90 % de las personas afectadas mueren en las primeras horas. La presencia de émbolos pequeños es mucho más común y se puede tratar con éxito en la mayoría de los casos. La TVP podría no mostrar ningún signo, pero podrás detectar un coágulo de sangre en la pierna si identificas los síntomas y recibes atención médica apropiada.[1]
Pasos
Parte 1
Parte 1 de 3:Identificar los síntomas de la TVP
-
1Observa si tu pierna se hincha. Dado que el coágulo puede bloquear el flujo de sangre en tu pierna, este podría causar un represamiento del flujo de sangre. Toda falta de un flujo sanguíneo adecuado debido a un coágulo puede causar hinchazón en la pierna afectada.[2] En ocasiones, la hinchazón por sí sola podría ser el único síntoma presente de la TVP.
- Ten en cuenta que la hinchazón por lo general solo será en una pierna, pero también puede ocurrir en un brazo.
- Tócate suavemente la pierna con la mano y compárala con la pierna no afectada. La hinchazón podría ser solo leve y no identificable al tacto, pero podrías notarla al colocarte prendas como pantalones, prendas de ejercicio o botas altas.
- Asegúrate de mirar y tocar las venas de la pierna para también sentir si están hinchadas.[3]
-
2Identifica el dolor o la sensibilidad en la pierna. Muchas personas con TVP también experimentan dolor y sensibilidad en la pierna. En muchos casos, ellas lo describen como una sensación de calambre en la pierna.[4]
- Lleva un registro de las ocasiones en las que notes dolor o sensibilidad en la pierna, para descartar otros problemas como una lesión. Anota si los calambres ocurren durante o después del ejercicio, o cuando caminas o te sientas. Quizás solo sientas la sensibilidad cuando te paras o caminas.[5] En muchos casos, el dolor empezará en la pantorrilla y podría irradiarse a partir de allí.[6]
-
3Siente si tu pierna está cálida. En algunos casos, la pierna o el brazo podrían sentirse cálidos al tacto. Cuando busques otros síntomas, asegúrate de colocar las manos en cada parte de la pierna para determinar si una sección se siente más cálida que las otras.[7]
- Ten en cuenta que el aumento del calor podría ser solo en el área hinchada o que causa dolor; sin embargo, es una buena idea tocarte toda la pierna para que puedas detectar con más facilidad una sección que sea cálida en comparación con una sin una diferencia de temperatura.[8]
-
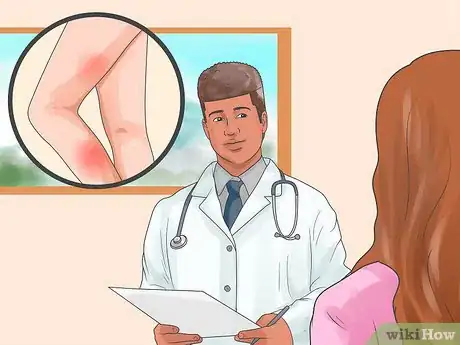
4Observa si tienes la piel decolorada. La piel de una pierna con TVP también podría mostrar una decoloración. Si identificas áreas de la piel de color rojizo o azulado, esto podría indicar que tienes un coágulo de sangre en la pierna.[9]
- Ten en cuenta que la decoloración podría lucir como un hematoma que no desaparece. Observa toda área decolorada en la pierna para determinar si cambia de color o permanece rojiza o azulada. Si no cambia, este podría ser un signo de un coágulo.
-
5Identifica los síntomas de la embolia pulmonar. Un coágulo de sangre en la pierna podría no tener signos visibles o palpables;[10] no obstante, si un coágulo entero o parcial se desprende y entra al pulmón, podrías tener síntomas relacionados con tu respiración. Solicita atención médica inmediata si tienes alguno de los siguientes síntomas:[11]
- falta de aire repentina
- dolor agudo o punzante al respirar que se agrava cuando respiras profundo
- frecuencia cardiaca rápida
- ataques de tos repentinos que podrían tener sangre o mucosidad
- sensación de mareo [12]
- desmayos
- sensación de que vas a desmayarte
-
6Reconoce tus factores de riesgo para el desarrollo de TVP. Casi toda persona puede desarrollar un coágulo de sangre en la pierna. Hay una gran variedad de factores de riesgo que podrían contribuir con el desarrollo de TVP. Podrías correr un mayor riesgo de desarrollar un coágulo de sangre en la pierna si tienes uno o más de los siguientes factores de riesgo:[13] [14]
- someterte a cualquier tipo de cirugía, pero en especial en la pelvis, el abdomen, la cadera o la rodilla
- fumar
- tomar píldoras anticonceptivas
- una fractura femoral (muslo)
- someterse a una terapia de reemplazo hormonal
- reposar en cama por un periodo prolongado
- estar lesionado
- tener sobrepeso u obesidad
- estar embarazada o dar a luz
- tener cáncer
- padecer de la enfermedad intestinal inflamatoria
- tener una insuficiencia cardiaca o un ataque cardiaco
- tener un historial personal o familiar de este problema
- haber tenido un derrame en el pasado
- tener más de 60 años
- sentarse por periodos prolongados, sobre todo para conducir un auto o un avión
Parte 2
Parte 2 de 3:Recibir un diagnóstico médico
-
1Consulta con el doctor. La única manera definitiva de saber si tienes un coágulo de sangre en la pierna es recibir un diagnóstico médico. Si tienes algún síntoma de un coágulo de sangre en la pierna sin presentar los signos de una embolia pulmonar, reserva una cita con un profesional de la salud tan pronto como puedas. Asegúrate de mencionar en el consultorio el motivo por el que llamas, de modo que puedan reservar una cita sin atraso. Tu proveedor de atención médica te realizará un examen completo, hará pruebas de diagnóstico y te recetará o recomendará el tratamiento adecuado basándose en tu afección.[15]
- Responde toda pregunta que el doctor te haga sobre tus síntomas y cuándo han empezado, y sobre lo que los mejore o empeore. Debes indicarle todo medicamento que consumas, si alguna vez te han tratado por cáncer o si has tenido alguna cirugía o lesión recientemente.[16]
-
2Sométete a un examen físico. Antes de ordenarte pruebas más complejas, el doctor te realizará un examen físico para identificar los signos de la TVP que puedas haber pasado por alto. Él te revisará las piernas para identificar los signos de la TVP. Además, medirá tu presión arterial y escuchará tu corazón y pulmones.[17]
- Menciónale si hay alguna parte del examen que te cause dolor; por ejemplo, si experimentas dolor al respirar profundo mientras escuchar a tu corazón y tus pulmones con un estetoscopio.
-
3Hazte pruebas de diagnóstico. El doctor podría ordenarte exámenes adicionales para determinar si tienes TVP o no, o para identificar lo grave que sea tu afección. Estas son las pruebas de diagnóstico más comunes para la TVP:[18]
- Ultrasonido: esta es la prueba más común para la TVP. Esta crea una imagen de las venas y las arterias en la pierna, lo que permite que el doctor pueda evaluar mejor todo coágulo.
- Prueba del dímero D: esta mide una substancia en la sangre que se libera cuando un coágulo se libera. Los niveles elevados pueden indicar un coágulo de sangre en una vena profunda.
- Tomografía espiral del pecho o gammagrafía pulmonar de ventilación/perfusión: estas descartan la embolia pulmonar.
- Venografía: esta prueba se realiza cuando el ultrasonido no le brinda al doctor un diagnóstico claro. Este procedimiento requiere la inyección de un contraste y luego una radiografía que ilumine la vena. La radiografía puede indicar si el flujo de sangre es lento, lo que podría significar que tienes un coágulo en una vena profunda.
- Resonancia magnética o tomografía computarizada: estos exámenes crean imágenes de los órganos. Estos no son comunes para la TVP, y se usan mayormente para el diagnóstico de la embolia pulmonar.
Parte 3
Parte 3 de 3:Tratar un coágulo de sangre en la pierna
-
1Toma anticoagulantes. Si el doctor te diagnostica con TVP, buscará evitar que el coágulo de sangre se vuelva más grande, se desprenda y viaje a los pulmones, y tratará de reducir las probabilidades de que desarrolles otro coágulo. La manera más común en la que lo hará es recetándote anticoagulantes. Estos medicamentos pueden consumirse como píldoras, inyecciones debajo de la piel o por vía intravenosa.[19] Los pacientes con una TVP aguda requerirán hospitalización para una terapia anticoagulante.
- Haz toda pregunta que tengas sobre los anticoagulantes que tomes. Los dos más comunes son la warfarina y la heparina. Al principio, podrían darte heparina y luego pasar a la warfarina. La warfarina se administra en píldora y podría tener efectos secundarios, como dolores de cabeza, erupciones cutáneas y pérdida del cabello. La heparina viene en diferentes formas; el doctor conversará contigo sobre la mejor opción. La heparina también puede causar efectos secundarios, como hemorragias, erupciones cutáneas, dolores de cabeza y malestar estomacal.[20]
- Ten en cuenta que el doctor podría recetarte heparina y warfarina al mismo tiempo. Él también te recetará otros anticoagulantes inyectables como la enoxaparina (Lovenox), la dalteparina (Fragmin) o el fondaparinux (Arixtra).[21]
- Sigue las indicaciones del doctor para tomar el medicamento de forma exacta. Si tomas demasiado o muy poco, esto puede tener efectos secundarios graves. Acude al centro de salud una vez a la semana para que te hagan análisis de sangre (o según el tiempo que el doctor recomiende).
-
2Haz que te introduzcan un filtro. Algunas personas podrían no ser capaces de consumir anticoagulantes o quizás estos no traten el coágulo con eficacia. En estos casos, el doctor podría recomendar que te introduzcan un filtro en la vena cava, la cual es una vena grande en el abdomen. El filtro puede evitar que los coágulos que se suelten de la pierna se alojen en los pulmones.[22]
-
3Elimina los coágulos con trombolíticos. Los casos graves de la TVP podrían requerir medicamentos llamados tormbolíticos. Estos medicamentos disuelven el coágulo, lo cual tu cuerpo haría de forma natural en conjunto con otros medicamentos.[23]
- Ten en cuenta que los trombolíticos conllevan un riesgo elevado de generar hemorragia, el cual es el motivo por el que se reservan para los casos graves o que pueden ser mortales.[24]
- Debido a su gravedad, los trombolíticos solo se administran en las unidades de cuidados intensivos de los hospitales. El doctor te administrará los medicamentos mediante una vía intravenosa o un catéter colocado directamente en el coágulo.
-
4Usa calcetines de compresión. Como complemento para todo tratamiento para la TVP, el doctor podría ordenar que uses calcetines de compresión. Estos pueden evitar la hinchazón y la acumulación de sangre y el desarrollo de coágulos en las piernas.[25]
- Haz que el doctor o un profesional de suministros médicos te coloquen los calcetines. Esto puede ser de utilidad para garantizar que recibas suficiente compresión como para que sean eficaces contra los coágulos. Comprar un par de calcetines genéricos diseñados para diferentes tipos de cuerpos podría no ser tan eficaz como uno hecho especialmente para ti.
- Usa tus calcetines por dos o tres años si es posible.
-
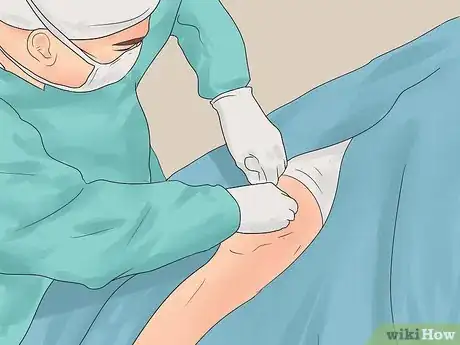
5Ten una cirugía. La trombectomía es un tipo de cirugía que se usa para extraer un coágulo de sangre de la pierna. Este procedimiento se usa en casos poco comunes, como cuando el coágulo es muy grave, empeora o no responde a los medicamentos.[26]
Advertencias
- No ignores a los coágulos de sangre, la TVP o los síntomas de la embolia pulmonar; ni postergues una cita con el doctor. Podrías necesitar tratamiento inmediato incluso si no crees que los síntomas sean graves. Si no solicitas una atención médica adecuada para el coágulo, tu salud podría empeorar o podrías morir.[27]
Referencias
- ↑ http://www.mayoclinic.org/diseases-conditions/deep-vein-thrombosis/basics/symptoms/con-20031922
- ↑ https://www.stoptheclot.org/learn_more/blood_clot_symptoms__dvt.htm
- ↑ https://www.nlm.nih.gov/medlineplus/magazine/issues/spring11/articles/spring11pg20-21.html
- ↑ https://www.stoptheclot.org/learn_more/blood_clot_symptoms__dvt.htm
- ↑ https://www.nlm.nih.gov/medlineplus/magazine/issues/spring11/articles/spring11pg20-21.html
- ↑ http://www.mayoclinic.org/diseases-conditions/deep-vein-thrombosis/basics/symptoms/con-20031922
- ↑ https://www.stoptheclot.org/learn_more/blood_clot_symptoms__dvt.htm
- ↑ https://www.nlm.nih.gov/medlineplus/magazine/issues/spring11/articles/spring11pg20-21.html
- ↑ https://www.stoptheclot.org/learn_more/blood_clot_symptoms__dvt.htm
- ↑ http://www.mayoclinic.org/diseases-conditions/deep-vein-thrombosis/basics/symptoms/con-20031922
- ↑ https://www.stoptheclot.org/learn_more/blood_clot_symptoms__dvt.htm
- ↑ http://www.mayoclinic.org/diseases-conditions/deep-vein-thrombosis/basics/symptoms/con-20031922
- ↑ http://www.mayoclinic.org/diseases-conditions/deep-vein-thrombosis/basics/risk-factors/con-20031922
- ↑ https://www.stoptheclot.org/know-your-risk.htm
- ↑ http://www.mayoclinic.org/diseases-conditions/deep-vein-thrombosis/basics/symptoms/con-20031922
- ↑ https://www.nlm.nih.gov/medlineplus/magazine/issues/spring11/articles/spring11pg20-21.html
- ↑ https://www.nlm.nih.gov/medlineplus/magazine/issues/spring11/articles/spring11pg20-21.html
- ↑ https://www.nlm.nih.gov/medlineplus/magazine/issues/spring11/articles/spring11pg20-21.html
- ↑ https://www.nlm.nih.gov/medlineplus/magazine/issues/spring11/articles/spring11pg20-21.html
- ↑ https://www.stoptheclot.org/learn_more/blood_clot_treatment.htm
- ↑ http://www.mayoclinic.org/diseases-conditions/deep-vein-thrombosis/basics/treatment/con-20031922
- ↑ http://www.mayoclinic.org/diseases-conditions/deep-vein-thrombosis/basics/treatment/con-20031922
- ↑ http://www.cdc.gov/ncbddd/dvt/diagnosis-treatment.html
- ↑ http://www.mayoclinic.org/diseases-conditions/deep-vein-thrombosis/basics/treatment/con-20031922
- ↑ http://www.mayoclinic.org/diseases-conditions/deep-vein-thrombosis/basics/treatment/con-20031922
- ↑ http://www.cdc.gov/ncbddd/dvt/diagnosis-treatment.html
- ↑ https://www.stoptheclot.org/learn_more/blood_clot_symptoms__dvt.htm