نزيف الجهاز الهضمي العلوي
نزيف الجهاز الهضمي العلوي يشير إلى نزيف في الجهاز الهضمي العلوي.و الحد التشريحي لنزيف الجهاز الهضمي العلوي هو عند الرباط تريتس، الذي يربط الجزء الرابع من الاثنى عشر بالحجاب الحاجز بالقرب من الثنية الطحاليه من القولون.
| Upper gastrointestinal bleeding | |
|---|---|
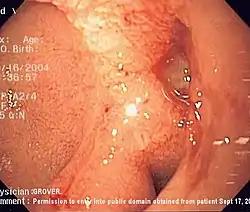 صورة بالتنظير الداخلي لقرحة اثناعشرية في الجدار الخلفي بقاعدة ملساء وهي تعد سببا شائعا لنزف الجهاز الهضمي العلوي . صورة بالتنظير الداخلي لقرحة اثناعشرية في الجدار الخلفي بقاعدة ملساء وهي تعد سببا شائعا لنزف الجهاز الهضمي العلوي . | |
| معلومات عامة | |
| الاختصاص | طب الجهاز الهضمي |
| من أنواع | نزف هضمي |
| الموقع التشريحي | السبيل المعدي المعوي العلوي |
نزيف الحهاز الهضمي العلوي يعتبر من حالات الطوارئ الطبية، ويتطلب دخول المستشفى للتشخيص والعلاج العاجل. بسبب التقدم في الأدوية والمناظير، يتم عادة الآن معالجة نزيف الجهاز الهضمي العلوي من دون جراحة.
الأعراض السريرية
المرضى الذين يعانون من نزيف الجهاز الهضمي العلوي في كثير من الأحيان يعانوا من قيء دموي ، قيء له لون القهوة الداكنه، براز أسود، أو تغوط مدمى (البراز كستنائي اللون) إذا كان النزف شديدا. أعراض النزيف تعتمد على مقدار ومكان النزف.
قد يأتي المرضى أيضا بمضاعفات فقر الدم، بما في ذلك ألم في الصدر وإغماء، والتعب وضيق في التنفس.
الفحص البدني التي يؤديه الطبيب يركز على الأمور التالية:
- العلامات الحيوية، من أجل تحديد شدة النزف، وتوقيت التدخل
- فحص البطن والمستقيم، من أجل تحديد الأسباب المحتملة للنزف
- تقييم ارتفاع ضغط الدم الوريدي البابي الكبدي و وجود ندبات من مرض مزمن في الكبد من أجل تحديد ما إذا كان مصدر النزيف من دوالي المرئ.
النتائج المعملية وتشمل فقر الدم واعتلال التجلط، وارتفاع نسبة اليوريا والنيتروجين في الدم إلى الكرياتينين.
الأسباب
هناك أسباب كثيرة لحالة نزف الجهاز الهضمي العلوي. الأسباب عادة ما تقسم تشريحيا حسب موقعها في الجهاز الهضمي العلوي.
المرضى عادة ما يقسموا إلى قسمين من لديهم نزف من دوالي ومن لديهم نزف من غير دوالي، والقسمين يتم التعامل معهما بطريقه مختلفه.
أسباب نزيف الجهاز الهضمي العلوي تشمل ما يلي:
- مريء أسباب المريء:
- دوالي المريء
- التهاب المريء
- سرطان المريء
- قرحة المريء
- قطع مالوري فايس (Mallory-Weiss tear)
- معدة أسباب في المعدة:
- قرحة المعدة
- سرطان المعدة
- التهاب المعدة
- دوالي المعدة
- تمدد الأوعية الدموية في مدخل المعدة (ectasia)
- وآفة Dieulafoy
- الأسباب الإثناعشرية:
- قرحة الإثني عشر
- تشوه الأوعية الدموية، بما في ذلك النواسير الأورطيه- المعويه. النواسير (وصله غير طبيعيه بين الأوعية الدموية)عادة تحدث بعد جراحة بالأوعية الدموية وعادة ما تحدث في المفاغرة القريبة في الجزء الثالث أو الرابع من الاثنى عشر حيث يكون خلف الغشاء البريتوني وبالقرب من الشريان الأورطي.[1][2][3]
- نزف مع العصارة الصفراء، أو نزيف من الأوعية الصفراوية
- نزف بنكرياسي Hemosuccus pancreaticus، أو نزيف من قناة البنكرياس
- متلازمة الشريان المساريقي شديدة
التشخيص
تلخيص
ويفترض تشخيص نزيف الجهاز الهضمي العلوي عندما تم توثيق حدوث قيء دموي. في غياب القيء الدموي يرجح وجود مصدر نزيف في الجهاز الهضمي العلوي مع وجود اثنين على الأقل من بين هذه العوامل: البراز أسود، والعمر اقل من 50 سنة، نسبة اليوريا والنيتروجين في الدم إلى الكرياتينين 30 أو أكثر. في غياب هذه النتائج، نعتمد على رشافة (شفطه)أنفيه معديه لتحديد مصدر النزيف. إذا كانت الشفطه إيجابية، فان احتمال نزف الجهاز الهضمي العلوي يكون بنسبه أكبر من 50 ٪، ولكن ليس بنسبه عالية بما يكفي لتكون أكيده. إذا كانت الشفطه سلبيه، وجود مصدر نزيف في الجهاز الهضمي العلوي يكون أقل احتمالا. تم تحسين دقة الرشافة باستخدام اختبار Gastroccult test.
معدل انتشار نزيف الجهاز الهضمي العلوي
حوالي 75 ٪ من المرضى الذين يأتون إلى غرفة الطوارئ يعانون من نزيف الجهاز الهضمي العلوي.[8]. التشخيص أسهل عندما يكون المريض يعاني من قيء دموي. في غياب قيء الدم 40 ٪ إلى 50 ٪ من المرضى في غرفة الطوارئ الذين لديهم نزيف الجهاز الهضمي يكون لديهم مصدر أعلى للنزيف. .[4][5][6] من الصعب تحديد ما إذا كان المريض لديه حقا نزيف من الجهاز الهضمي العلوي أو نزيف الجهاز الهضمي السفلي.
الاختبارات التشخيصيه
درس ايتينغ مجموعه من 325 من المرضى ووجد النسب المرجحه للأعراض التي تنبؤ بوجود نزيف كانت: البراز أسود، 16.6 (بفاصل ثقة (سي أي) 95 ٪، 7,7-35 ؛ سن >50 سنة، 8,4 (95 ٪، 3,2-22,1)، ونسبة اليوريا والنيتروجين في الدم /الكرياتينين 30 أو أكثر، 10.0 (95 ٪ (سي أي)، 4,0-25,6).[4] وكان سبعة (5 ٪) من 151 ليس لديهم أي من هذه العلامات مع نزيف الجهاز الهضمي العلوي، مقابل 63 (93 ٪) من 68 لديهم 2 أو 3 من العلامات. وجد ارنست نتائج مماثلة.[7]
الرشفة الأنفيه المعديه يمكن أن تساعد في تحديد مكان النزيف وبالتالي توجيه خطط التشخيص الأولية والعلاجيه. Witting وجد أن الرشفة الأنفيه المعديه لها حساسية 42 ٪، درجة خصوصيه 91 ٪، القيمة التنبؤية السلبيه64 ٪، القيمة التنبؤية الإيجابية 92 ٪ وفي الإجمالي دقة 66 ٪ في التفريق بين نزيف الجهاز الهضمي العلوي من النزيف الذي مصدره تحت الرباط ترايتس . وهكذا، في هذه الدراسة الرشفة الإيجابيه أكثر فائدة من الرشفة السلبية. في دراسة أصغر، وجد كويلار درجة حساسية 79 ٪ وخصوصية 55 ٪ ، إلى حد ما عكس النتائج من دراسة Witting. كويلار درس أيضا مظهر الرشفة و ملخص لهذه النتائج هو متاح في قاعدة بيانات الدراسات المثبته بالأدلة العلمية تحت الطلب. على الرغم من أن الموقع يسرد هذه النتائج على أنها منتهية الصلاحية، فانها كانت متاحة اعتبارا من أكتوبر، 16، 2006. هذه النتائج هي أيضا متاحة من خلال [* https://web.archive.org/web/ / http://www.eboncall.org/CATs/2190.html ايباك الأرشيف] والقراء قد يستشيروا الأرشيف إذا كانت الصفحة الأصلية تم إزالتها.
تحديد ما إذا كان الدم في محتويات المعدة، تم تقيؤه أو استنشاقه، صعب بشكل مدهش. وتستند الاختبارات التي تجرى على الشرائح المعمليه على orthotolidine (أقراص كاشفه Hematest و Labstix - Bili) أو غاياك (Hemoccult وGas troccult). وجد روزنتال الاختبارات المستندة إلى orthotolidine أكثر حساسية وخصوصيه؛ حساسية الاختبار المعتمده على Hemoccult تنخفض في الوسط الحمضي، والاختبار Gastroccult هو الأكثر دقة .[8] وجدت كويلار النتائج التالية:
| [6] | الحساسية و | الخصوصية | القيمة التنبؤية الإيجابية (انتشار 39 ٪) |
القيمة التنبؤية السلبية (انتشار 39 ٪) | |
|---|---|---|---|---|---|
| Gastroccult | 95 ٪ | 82 ٪ | 77 ٪ | 96 ٪ | |
| تقييم الطبيب | 79 ٪ | 55 ٪ | 53 ٪ | 20 ٪ |
استخدم هولمان عينات متماثله من المعدة ووجد أن نتائج اختبار Hemoccult بها درجه كبيرة من عدم الخصوصية ونتائج إيجابية كاذبة، في حين أن الاختبار Gastroccult كان دقيقا جدا .[9] وجدت هولمان انه بعد 120 ثانية، اختبار Hemoccult كان ايجابيا على جميع العينات المستخدمة.
في دراسة نشرت بشأن نظام تقييم جديد يسمى غلاسكو بلاتشفورد لتقييم النزيف في لانسيت في 3 يناير 2009،16 ٪ من المرضى الذين يعانون من نزيف الجهاز الهضمي العلوي كان لديهم درجة التقييم "0"، والتي تعتبر منخفضة. بين هؤلاء المرضى لم يكن هناك وفيات أو تدخلات طبيه لازمة ويمكن أن يعالجوا بشكل فعال في العيادات الخارجية. [10][11][12]
درجة التقييم تساوي "0" إذا كانت جميع النقاط التالية موجوده: '
- مستوى الهيموغلوبين > 12.9 غ / دل (للرجال) أو> 11,9 غ / دل (للنساء)
- ضغط الدم الانقباضي > 109 ملم زئبق
- نبض <100/دقيقه
- مستوى النيتروجين واليوريا في الدم < 18,2 ملغم / ديسيلتر
- لا براز أسود أو إغماء
- لا أمراض في الكبد سابقه أو حاليه أو فشل في القلب
مذكرة بشأن الحسابات النظرية الافتراضية
وتستند القيم التنبؤية على معدلات انتشار نزيف الجهاز الهضمي العلوي في الدراسات ذات الصلة. و آلة حاسبة اكلينيكيه يمكن استخدامها لحساب قيم تنبؤية لمعدلات انتشار أخرى مثل تلك المذكورة أعلاه تحت عنوان معدلات الانتشار.
العلاج
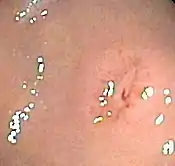
العلاج الطارئ لنزيف الجهاز الهضمي العلوي يشمل استبدال لحجم الدم المفقود بالمحاليل الوريدية، ومشتقات الدم إذا لزم الأمر. ولأن المرضى الذين يعانون من دوالي المريء عادة ما يكون لديهم اعتلال في التجلط، منتجات البلازما قد يجب أن تعطى لهم. ويتم رصد العلامات الحيوية باستمرار.
يوصى باجراء منظار مبكر، باعتباره وسيله تشخيصيه وعلاجيه في نفس الوقت، حيث يمكن علاجها بالمنظار. العلاج يعتمد على نوع الإصابة التي تم تحديدها، ويمكن أن يشمل:
الندبات ذات المخاطر العالية تشمل نزيف نشط، ناز، أوعيه دمويه مرئيه والبقع الحمراء. وعادة ما يتم إزالة الجلطات الموجودة على الإصابة المسببه للنزيف من أجل تحديد المرض، وتحديد الخطورة بالنسبة لإعادة النزيف.
العلاج الدوائي يتضمن ما يلي:
- مثبطات مضخة البروتون (PPIs)، والتي تقلل إنتاج حامض المعدة وتسريع شفاء بعض مصادر النزف في المعدة، المريء والإثني عشر. يمكن أن تعطى للمريض عن طريق الفم أو عن طريق الوريد على هيئه ضخ مستمر اعتمادا على مدى خطر حدوث إعادة النزيف.
- Octreotide هو مناظر السوماتوستاتين يعتقد تحويلة الدم بعيدا عن الدورة الدموية الحشويه. وقد وجدت أنه يكون إضافة مفيدة في علاج كل من نزيف الجهاز الهضمي العلوي من دوالي المرئ ومن غير دوالي. إنه نظير السوماتوستاتين الأكثر استخداما في أمريكا الشمالية.
- Terlipressin هو نظير فاسوبريسين(قابض للأوعيه الدموية) الأكثر استخداما في أوروبا لنزف الجهاز الهضمي العلوي من الدوالي.
- المضادات الحيوية توصف في نزيف الجهاز الهضمي العلوي المصاحب لارتفاع ضغط الدم البابي الكبدي
إذا تم تحديد ملوية بوابية بكتيريا هليكوباكتر بيلوري باعتبارها مشاركه لمصدر النزف، يوصى بالعلاج بالمضادات الحيوية ومثبطات مضخات البروتون.
النزيف المقاوم (إعادة النزف)
الحالات المقاومة من نزيف الجهاز الهضمي العلوي قد تتطلب ما يلي:
- تكرار المنظار المرئي المعدي المعوي
- مواد مضاده لمضادات التليف (anti-fibrinolytic)، مثل حامض الترانيكساميك
- تصوير الأوعية الدموية لتحديد وربما غلق الأوعية المغذية للتزيف
- أحيانا يستخدم عامل التجلط السابع كعامل مساعد في علاج النزيف المقاوم، ولكن تم اختبار فائدته فقط في حالة نزف الدوالي
- بالون دكاك
- جراحة لإزالة مكان النزف
في أسباب معينة من نزيف الجهاز الهضمي العلوي (بما في ذلك قرحة المعدة تتطلب تكرار التنظير بعد النزيف للتأكد من شفاء المسبب للمرض.
انظر أيضًا
المراجع
- Graber CJ؛ وآخرون (2007)، "A Stitch in Time — A 64-year-old man with a history of coronary artery disease and peripheral vascular disease was admitted to the hospital with a several-month history of fevers, chills, and fatigue"، New Engl J Med، 357 (10): 1029–34، doi:10.1056/NEJMcps062601، PMID 17804848، مؤرشف من الأصل في 23 يناير 2010.
{{استشهاد بدورية محكمة}}: Explicit use of et al. in:|مؤلف=(مساعدة) - Sierra J, Kalangos A, Faidutti B, Christenson JT (2003)، "Aorto-enteric fistula is a serious complication to aortic surgery. Modern trends in diagnosis and therapy"، Cardiovascular surgery (London, England)، 11 (3): 185–8، doi:10.1016/S0967-2109(03)00004-8، PMID 12704326.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Cendan JC, Thomas JB, Seeger JM (2004)، "Twenty-one cases of aortoenteric fistula: lessons for the general surgeon"، the American surgeon، 70 (7): 583–7, discussion 587، PMID 15279179.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Witting MD, Magder L, Heins AE, Mattu A, Granja CA, Baumgarten M (2006)، "ED predictors of upper gastrointestinal tract bleeding in patients without hematemesis"، Am J Emerg Med، 24 (3): 280–5، doi:10.1016/j.ajem.2005.11.005، PMID 16635697، مؤرشف من الأصل في 14 ديسمبر 2019.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Witting MD, Magder L, Heins AE, Mattu A, Granja CA, Baumgarten M (2004)، "Usefulness and validity of diagnostic nasogastric aspiration in patients without hematemesis"، Ann Emerg Med، 43 (4): 525–32، doi:10.1016/j.annemergmed.2003.09.002، PMID 15039700، مؤرشف من الأصل في 27 يونيو 2018.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Cuellar RE, Gavaler JS, Alexander JA؛ وآخرون (1990)، "Gastrointestinal tract hemorrhage. The value of a nasogastric aspirate"، Arch. Intern. Med.، 150 (7): 1381–4، doi:10.1001/archinte.150.7.1381، PMID 2196022.
{{استشهاد بدورية محكمة}}: Explicit use of et al. in:|مؤلف=(مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Ernst AA, Haynes ML, Nick TG, Weiss SJ؛ Haynes؛ Nick؛ Weiss (1999)، "Usefulness of the blood urea nitrogen/creatinine ratio in gastrointestinal bleeding"، Am J Emerg Med، 17 (1): 70–2، doi:10.1016/S0735-6757(99)90021-9، PMID 9928705، مؤرشف من الأصل في 25 أبريل 2018.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Rosenthal P, Thompson J, Singh M (1984)، "Detection of occult blood in gastric juice"، J. Clin. Gastroenterol.، 6 (2): 119–21، doi:10.1097/00004836-198404000-00004، PMID 6715849.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Holman JS, Shwed JA (1992)، "Influence of sucralfate on the detection of occult blood in simulated gastric fluid by two screening tests"، Clin Pharm، 11 (7): 625–7، PMID 1617913.
- "Outpatient management of patients with low-risk upper-gastrointestinal haemorrhage: multicentre validation and prospective evaluation"، مؤرشف من الأصل في 23 أكتوبر 2014، اطلع عليه بتاريخ 24 يناير 2009.
- ستانلي أ ج وآخرون. التعامل في العيادات الخارجية مع المرضى الذين يعانون من نزيف الجهاز الهضمي العلوي منخفض الخطوره : اجازة المراكز الطبية المتعددة وتقييم المحتملين. 3 يناير 2009 لانسيت ؛ 373:42. ملخص من مجلة ووتش 1/20/09 من مجلة طب الجهاز الهضمي ووتش 9 يناير 2009 [وصلة مكسورة] نسخة محفوظة 17 فبراير 2013 على موقع واي باك مشين.
- "Glasgow-Blatchford bleeding score"، مؤرشف من الأصل في 14 يوليو 2017، اطلع عليه بتاريخ 24 يناير 2009.