Cet article a été coécrit par Anne Dunev, PhD, NP, ACN. Anne Dunev est nutritionniste clinique certifiée, praticienne en naturopathie et propriétaire de Well Body Clinic, une clinique de bienêtre à Los Angeles, en Californie. Anne a plus de 25 ans d'expérience, et elle est spécialisée dans la phytothérapie, la médecine fonctionnelle, la santé des femmes, l'équilibre hormonal et la digestion. Anne est titulaire d'une licence en sciences de la santé de l'université d'État de l'Ohio et d'un doctorat en médecine naturelle. En outre, Anne a obtenu un certificat postdoctoral en nutrition clinique appliquée de l'université des sciences de la santé de Californie du Sud. Elle a enseigné la nutrition clinique, la kinésiologie et la manipulation des tissus mous au College of Naturopathic Medicine de Londres, au Royaume-Uni. Elle a été conférencière aux festivals internationaux du bienêtre à Sun Valley, Idaho et St. Hill, au Royaume-Uni. Anne a également été invitée par plus de 150 programmes de radio et de télévision. Elle est l'auteure d'un livre sur la perte de poids intitulé « The Fat Fix Diet ».
Il y a 24 références citées dans cet article, elles se trouvent au bas de la page.
Cet article a été consulté 5 363 fois.
Le diabète gestationnel (ou de grossesse) est sensiblement différent des diabètes dont vous avez pu entendre parler. Comme son nom l'indique, il survient durant la grossesse, période de grands changements physiologiques pour une femme. Parmi ces derniers, on constate une élévation du taux de sucre dans le sang (taux de glycémie). Cinq à dix pour cent des femmes présentent un diabète gestationnel durant leurs grossesses [1] . Cela ne signifie pas que vous ou votre bébé ayez un diabète classique ni que vous en aurez un après l'accouchement [2] . La plupart des femmes se font diagnostiquer pour le diabète gestationnel vers la vingt-huitième semaine de grossesse. Si vous pensez en avoir un, le mieux est bien évidemment de le signaler à votre médecin, mais sachez à l'avance que vous pouvez le gérer chez vous. En effet, il peut demeurer sous contrôle à condition d'avoir une certaine alimentation et d'augmenter votre activité physique habituelle. Cependant, dans certains cas, il faudra aussi recourir à des médicaments ou à des injections d'insuline.
Étapes
Méthode 1
Méthode 1 sur 3:Traiter le diabète gestationnel en ayant une bonne alimentation
-
1Cuisinez simplement et sainement. Avec un diabète gestationnel, il faut consommer des aliments naturels, ils sont aussi efficaces que les traitements médicamenteux. Il faut cuisiner et consommer des produits alimentaires peu transformés. Dit autrement, vous devez éviter les préparations industrielles. Faites votre propre cuisine avec des aliments sains.
- Si vous êtes peu disponible, utilisez une mijoteuse programmable ou faites cuire à l'avance du riz, des haricots blancs, des viandes et des légumes, que vous mettrez ensuite au congélateur [3] .
- Pour assaisonner vos plats, n'hésitez pas à utiliser de la cannelle. Cette épice permet de contrôler le taux de sucre dans le sang. Elle est bonne pour tout le monde, y compris les femmes enceintes… tant que vous restez dans des quantités raisonnables [4] . Vous pouvez en consommer sans problème jusqu'à un gramme par jour [5] .
- Les sociétés qui commercialisent des produits bios vantent leurs bienfaits sur la santé, mais aucune recherche sérieuse n'est venue étayer l'hypothèse d'une influence bénéfique sur le diabète gestationnel. Il est important de consommer beaucoup de produits frais, crus si possible, comme des fruits, des légumes et des céréales complètes [6] .
-
2Consommez des sucres lents (glucides complexes). Ils doivent représenter de 40 à 50 % de votre apport calorique quotidien. Prenez des aliments riches en glucides complexes et en fibres [7] [8] [9] . Consommez ces sucres lents à midi et, dans une moindre mesure, lors des autres repas. Ils vous aideront à conserver une bonne glycémie et un taux d'insuline normal [10] . Les glucides complexes se trouvent généralement dans des produits peu ou non transformés, comme les céréales complètes, les patates douces ou les flocons d'avoine. Pour s'en souvenir plus facilement, ne consommez pas de produits « blancs », du pain blanc, des pâtes blanches, du riz blanc, tous composés de sucres rapides.
- Les deux types de glucides, simples comme complexes, sont transformés en glucose, mais les complexes sont plus difficilement hydrolysés, ce qui fait qu'ils sont mieux absorbés par l'organisme et libèrent leur énergie tout au long de la journée [11] .
-
3Évitez de consommer des produits préparés. Ces produits contiennent beaucoup de glucides simples (sucres rapides), comme du glucose, du fructose, du sucre blanc ou encore le « terrible » sirop de maïs. Les études anciennes comme récentes ont démontré et démontrent encore que le sucre contenu dans les sodas ou certains jus de fruits était en grande partie responsable de l'obésité et de certaines maladies cardiovasculaires.
- Les industriels sont tenus de marquer sur leurs produits diverses informations nutritionnelles. Servez-vous-en pour traquer le sucre, le sel, le gras. Ne consommez pas (ou peu) de bonbons, de gâteaux industriels, de pizzas… Ce sont des préparations avec trop peu de sucres lents et trop riches en sucres et en sel.
- Certes, ce n'est pas le sucre qui cause le diabète de type 1 ou le diabète gestationnel. Par contre, une trop grande consommation de ces sucres rapides peut vous conduire à un diabète de type 2.
-
4Mangez plus de fibres. Les diabétiques en tirent profit. Pour cela, vous pouvez manger des haricots blancs, des céréales complètes. Lors de chacun de vos repas, vous pouvez ajouter à un de vos plats une cuillère à soupe de graines de lin moulues. Ces graines s'achètent entières et vous pouvez les moudre avec un moulin à poivre ou vous les achetez surgelés, ce qui vous permet de les garder longtemps, sans qu'elles s'abiment [12] .
-
5Mangez d'autres viandes. Assurément, il faut limiter la consommation de viande rouge qui n'est pas mauvaise en soi, à condition d'en manger en quantités très raisonnables. Remplacez-la par du poisson ou de la volaille (sans la peau). Privilégiez les poissons sauvages, comme le saumon, la morue, l'aiglefin ou le thon. Ces poissons vous apporteront tous les acides gras omégas 3 dont vous et votre enfant avez besoin. Si vous cuisinez du poulet ou de la dinde, ne consommez pas la peau trop riche en graisse et souvent trop salée.
-
6Augmentez votre consommation de légumes. Dans le même temps, limitez celle des fruits. Dans votre cas, vous devez avoir une alimentation équilibrée, avec une dominante de légumes. À chaque repas, servez-vous au moins deux portions de légumes. Lors d'une collation, il n'est pas interdit d'en consommer crus (cèleri, carottes) [15] . Certes, les fruits sont bons pour la santé, mais en cas de diabète gestationnel, il est préférable de les limiter à deux par jour. Ainsi, vous ne consommerez pas trop de sucre [16] . Évitez certains fruits trop riches en fructose, comme l'ananas, le melon, la banane, les raisins frais ou secs. À quantité égale, ils sont plus sucrés que d'autres, ce qui n'est pas bon quand on est diabétique [17] .
- Les fruits doivent être consommés de préférence à midi afin d'avoir une glycémie correcte durant la nuit et au petit matin.
- Évitez tous les jus de fruits, car ils contiennent trop de sucre, même les jus de fruits entiers [18] .
-
7Ne mangez pas trop. Lors d'une grossesse, la prise de poids peut varier selon la corpulence (9 à 15 kg). Une alimentation quotidienne aux alentours de 2 000 à 2 500 calories est suffisante. La prise de poids est bien sûr plus importante au fil des mois. Cependant, chaque grossesse est particulière. C'est le médecin ou mieux un diététicien, qui pourra définir vos besoins alimentaires en fonction de votre corpulence, de votre état de santé et de l'évolution de votre grossesse [19] [20] .
- Votre médecin traitant pourra vous orienter vers un de ses confrères nutritionnistes, lequel vous aidera à mieux gérer votre diabète. Par nature, le corps d'une femme enceinte a des besoins différents et la situation se complique encore plus quand on présente un diabète gestationnel, d'où le recours à un(e) nutritionniste. Il saura s'occuper de vous et de votre enfant sur le plan nutritionnel [21] .
- Suivez bien leurs consignes tant en quantité qu'en variété.
-
8Pratiquez une activité physique. L'exercice modéré est recommandé pour la femme enceinte. Il serait bon que vous fassiez une ou deux séances quotidiennes d'exercice d'une durée de trente minutes chacune. Au choix, vous pouvez marcher, nager, faire du yoga… Variez aussi les exercices pour faire travailler tous les muscles, ceux du dos en particulier, car ils sont très sollicités lors d'une grossesse à cause du poids du bébé. Vous pouvez, par exemple, faire du vélo elliptique ou d'appartement. L'activité physique modérée permet de bien réguler la glycémie [22] .
- Évitez toute pratique physique qui vous obligerait à être sur le dos ou durant laquelle vous risqueriez de tomber ou de vous blesser. Les activités que vous allez choisir doivent vous plaire, puisque vous allez les pratiquer chaque jour. Elles doivent pouvoir être faites doucement au départ, puis plus intensivement plus tard afin que les muscles, dont le cœur, travaillent en douceur [23] .
- Écoutez le médecin qui vous suit s'il vous demande de vous reposer ou de modérer votre activité physique [24] .
Publicité
Méthode 2
Méthode 2 sur 3:Traiter le diabète gestationnel en prenant des suppléments
-
1Prenez un supplément de multivitamines. Une femme enceinte a besoin de davantage de vitamines, d'oligoéléments et de sels minéraux, que les aliments ne sont peut-être pas capables de fournir. Elle a besoin en particulier de plus de fer et il a été remarqué qu'une carence en vitamine D accroissait le risque de diabète gestationnel. Faites faire un test pour la vitamine D et s'il vous en manque, prenez des ampoules buvables. Habituellement, il faut entre 1 000 et 2 000 UI par jour pour la femme enceinte, le dosage sera donné par le médecin [25] .
-
2Faites-vous faire des injections d'insuline. Cette dernière est une hormone naturelle sécrétée par le pancréas. Cette substance est injectée à la patiente afin d'ouvrir les cellules du corps au glucose. En fonction des résultats, votre médecin vous prescrira les doses à vous administrer.
- Ne prenez jamais d'insuline sans en référer au préalable à votre médecin [26] .
-
3Ne prenez pas n'importe quoi sans autorisation. Ne prenez pas de plantes ou de suppléments sans en référer au préalable à votre médecin. Pour stabiliser la glycémie durant une grossesse, il est possible d'avoir recours à certaines plantes ou à des suppléments. Même si la plante ou le produit est vendu comme sûr pour les femmes enceintes, faites-vous toujours confirmer la chose par votre médecin. Certaines plantes n'ont pas encore été testées scientifiquement. La margose (Momordica charantia) est souvent recommandée pour réguler la glycémie, mais il a été montré, sur des animaux de laboratoire, qu'elle causait des fausses couches [27] .
- Le gymnéma (Gymnema sylvestre) et certains cactus du genre Opuntia sont réputés, dans certains pays, soigner certains diabètes. Il n'y a aucune étude scientifique sur leur efficacité en cas de diabète de grossesse. Empiriquement, le gymnéma semble inoffensif jusqu'à 20 semaines. Quant aux cactus opuntia, ils sont consommés depuis des siècles sur le continent américain… ce qui n'est pas une garantie d'innocuité.
- Le gymnéma, vendu en gélules dans les magasins de bienêtre, est généralement prescrit à raison de 200 mg, deux fois par jour. Pour le cactus Opuntia, aussi commercialisé sous forme de gélules, la dose habituelle est de 400 mg par jour en une seule fois. Que vous utilisiez l'un comme l'autre, signalez-le systématiquement au médecin qui vous suit [28] .
Publicité
Méthode 3
Méthode 3 sur 3:Comprendre le diabète gestationnel
-
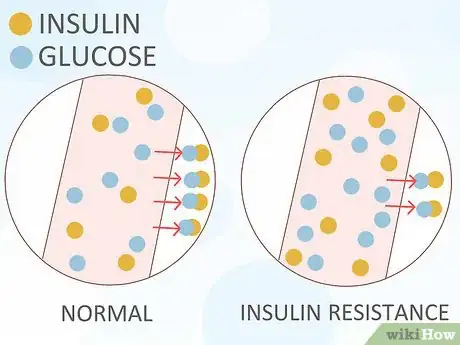
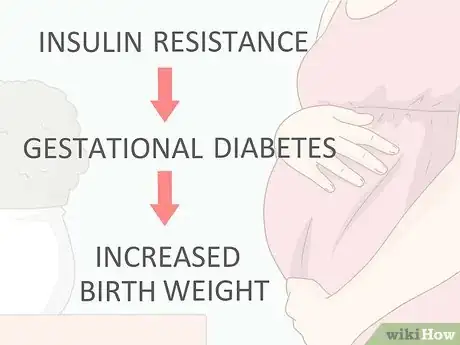
1Sachez ce qu'est la résistance à l'insuline. Bien qu'on méconnaisse encore les causes du diabète gestationnel, on a remarqué que les femmes qui en sont atteintes présentent une résistance à l'insuline. Cela signifie que les cellules « ignorent » l'insuline et ne l'utilisent pas correctement. Or, toutes les cellules humaines ont besoin de glucose (sucre), provenant de la décomposition des glucides qu'on ingère, pour remplir leurs tâches. C'est l'insuline qui envoie un message aux cellules pour que celles-ci puissent absorber le glucose dont elles ont besoin [29] . C'est également elle qui « informe » le foie qu'il peut stocker sous forme de glycogène le glucose non utilisé.
- L'insuline est également impliquée dans la métabolisation des protéines et des graisses.
- Des cellules devenues résistantes à l'insuline ignorent ou ne peuvent pas répondre au signal chimique envoyé par cette hormone. La glycémie augmente forcément, car le sucre n'est plus absorbé. En riposte, le pancréas fabrique encore plus d'insuline. Cette surproduction ne règle en rien le problème de la fermeture des cellules. Ce surplus de glucose est alors transformé en graisses du sang, ce qui peut déboucher à terme sur un diabète de type 2, un syndrome métabolique ou encore une maladie cardiaque [30] .
-
2Sachez quelles sont les conséquences d'un tel diabète. Durant la grossesse, si la résistance à l'insuline n'est pas correctement gérée, vous pouvez développer un diabète gestationnel. Vous et votre bébé en serez affectés. Le principal méfait sur le bébé d'un diabète mal contrôlé est l'augmentation des graisses présentes dans le sang, d'où la naissance d'un gros bébé. Ces bébés posent des problèmes au moment de l'accouchement à cause de leur taille, ils auront des problèmes respiratoires, souffriront d'obésité, et, à l'âge adulte, pourront développer un diabète de type 2.
- Quant à la mère, elle risque un accouchement par césarienne (taille trop importante du bébé), un diabète de type 2 après sa grossesse et d'avoir de l'hypertension artérielle durant et après sa grossesse [31] .
-
3Sachez reconnaitre un diabète gestationnel. Les symptômes n'apparaissent le plus souvent qu'au milieu de la grossesse. Il est donc difficile à anticiper. Ces symptômes sont à peu de choses près ceux d'un diabète de type 2. Parmi ces symptômes, citons :
- des troubles de la vision (images floues),
- une fatigue générale,
- des infections cutanées, vaginales ou urinaires,
- des nausées et des vomissements,
- une augmentation de l'appétit, mais une perte de poids,
- des mictions fréquentes,
- une soif inextinguible [32] .
-
4Faites-vous diagnostiquer pour votre diabète gestationnel. Le diabète gestationnel peut se diagnostiquer avec une analyse de sang afin de vérifier la glycémie. Le médecin pourra également demander un test oral de tolérance au glucose pour observer la façon dont le corps réagit à l'absorption du sucre. Une surveillance du fœtus est aussi envisageable pour voir s'il se développe bien. Une cardiotocographie serait faite pour vérifier que son cœur fonctionne normalement.
-
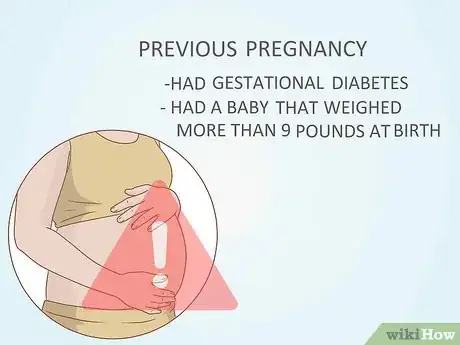
5Sachez si vous faites partie d'un groupe à risque. Vous êtes considérée comme personne à risque pour le diabète gestationnel si vous en avez déjà eu un lors d'une précédente grossesse ou si vous avez accouché d'un gros bébé, de plus de 4 kg. Vous êtes aussi une personne à risque si vous êtes en surpoids ou si un membre de la famille (parent, frère, sœur) a un diabète de type 2.
- Vous êtes considérée à risque pour cette maladie, si déjà avant d'être enceinte, vous aviez un prédiabète, un syndrome métabolique ou une résistance à l'insuline. Par syndrome métabolique, on entend un ensemble de symptômes, comme une obésité centrale, une hypertension artérielle, des taux élevés de glycémie et de triglycérides et un taux faible de cholestérol [33] .
- Sont plus à risque que d'autres, les populations d'origine hispanique (latino-américaines), amérindienne, afro-américaine ou du Sud-est asiatique.
- Certains syndromes peuvent entrainer un diabète de grossesse. C'est le cas si vous présentez un syndrome des ovaires polykystiques (SOPK). C'est un trouble hormonal, caractérisé principalement par de nombreux kystes ovariens, qui peut conduire à l'infertilité et à des oligoménorrhées [34] .
Publicité
Avertissements
wikiHow s'efforce de proposer du contenu aussi précis que possible, mais ne peut en aucun cas être responsable du résultat de l'application (liste non exhaustive) des traitement, des techniques, des médicaments des dosages et/ou méthodes proposées dans ce document. L'utilisateur en assume la pleine responsabilité.
Si les symptômes persistent plus de quelques jours, allez voir un professionnel de la santé. Lui seul est apte à vous fournir un avis médical, quelle que soit votre condition. S'il s'agit d'un jeune enfant, consultez un pédiatre sans attendre.
Le numéro des urgences médicales européen est le : 112
Vous retrouverez les autres numéros des urgences médicales pour de nombreux pays en cliquant ici.
Le numéro des urgences médicales européen est le : 112
Vous retrouverez les autres numéros des urgences médicales pour de nombreux pays en cliquant ici.
Références
- ↑ http://www.cdc.gov/pcd/issues/2014/13_0415.htm
- ↑ http://www.diabetes.org/diabetes-basics/gestational/
- ↑ http://www.mayoclinic.org/diseases-conditions/metabolic-syndrome/basics/lifestyle-home-remedies/con-20027243
- ↑ Onderoglu S, Sozer S, Erbil KM et al. The evaluation of long-term effects of cinnamon bark and olive leaf on toxicity induced by streptozotocin administration to rats. J Pharm Pharmacol 1999 ; 51 : 1305-12.
- ↑ https://whfoods.com/genpage.php?tname=foodspice&dbid=68
- ↑ https://www.nichd.nih.gov/publications/pubs/gest_diabetes/Pages/sub5.aspx
- ↑ Moreno-Castilla C, Hernandez M, Bergua M et al. Low-carbohydrate diet for the treatment of gestational diabetes : a randomized controlled trial. Diabetes Care. 2013
- ↑ Gunderson EP. Intensive nutrition therapy for gestational diabetes. Rationale and current issues. Diabetes Care. 1997 ; 20(2) : 221-226
- ↑ http://www.todaysdietitian.com/newarchives/080113p48.shtml
- ↑ http://www.todaysdietitian.com/newarchives/080113p48.shtml
- ↑ https://www.diabetes.co.uk/nutrition/simple-carbs-vs-complex-carbs.html
- ↑ http://www.mayoclinic.org/diseases-conditions/gestational-diabetes/basics/prevention/con-20014854
- ↑ Moreno-Castilla C, Hernandez M, Bergua M et al. Low-carbohydrate diet for the treatment of gestational diabetes : a randomized controlled trial. Diabetes Care. 2013
- ↑ http://www.todaysdietitian.com/newarchives/080113p48.shtml
- ↑ http://www.heart.org/HEARTORG/GettingHealthy/NutritionCenter/HealthyEating/Added-Sugars_UCM_305858_Article.jsp
- ↑ http://www.mayoclinic.org/diseases-conditions/gestational-diabetes/basics/prevention/con-20014854
- ↑ http://www.health.harvard.edu/healthy-eating/glycemic_index_and_glycemic_load_for_100_foods
- ↑ http://www.todaysdietitian.com/newarchives/080113p48.shtml
- ↑ http://www.todaysdietitian.com/newarchives/080113p48.shtml
- ↑ https://www.diabetes.co.uk/nutrition/simple-carbs-vs-complex-carbs.html
- ↑ http://www.eatright.org/resource/health/pregnancy/prenatal-wellness/healthy-weight-during-pregnancy
- ↑ Ceysens, G., D. Rouiller, and M. Boulvain : Exercise for diabetic pregnant women. Cochrane Database Syst Rev CD004225, 2006
- ↑ Zavorsky, G. S., and L. D. Longo : Adding strength training, exercise intensity, and caloric expenditure to exercise guidelines in pregnancy. Obstet Gynecol 117 (6) : 1399–1402, 2011a
- ↑ http://www.todaysdietitian.com/newarchives/080113p48.shtml
- ↑ http://www.acog.org/Resources-And-Publications/Committee-Opinions/Committee-on-Obstetric-Practice/Vitamin-D-Screening-and-Supplementation-During-Pregnancy
- ↑ http://www.mayoclinic.org/diseases-conditions/gestational-diabetes/basics/treatment/con-20014854
- ↑ Basch E, Gabardi S, Ulbricht C. Bitter melon (Momordica charantia) : a review of efficacy and safety. Am J Health Syst Pharm 2003 ; 60 : 356-9
- ↑ Baskaran K, Kizar Ahamath B, Radha Shanmugasundaram K, Shanmugasundaram ER. Antidiabetic effect of leaf extract from Gymnema sylvestre in non-insulin-dependent diabetes mellitus patients. J Ethnopharmacol 1990 ; 30 : 295-300
- ↑ http://www.medicalnewstoday.com/info/diabetes/whatisinsulin.php
- ↑ http://www.medicalnewstoday.com/info/diabetes/whatisinsulin.php
- ↑ http://www.nlm.nih.gov/medlineplus/ency/article/000896.htm
- ↑ http://www.nlm.nih.gov/medlineplus/ency/article/000896.htm
- ↑ http://www.mayoclinic.org/diseases-conditions/metabolic-syndrome/basics/definition/con-20027243
- ↑ http://www.mayoclinic.org/diseases-conditions/pcos/basics/definition/con-20028841