التهاب وعائي
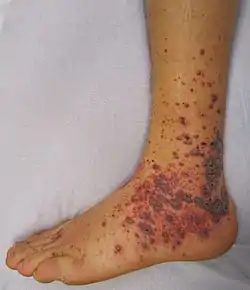
الالتِهابُ الوِعائيّ أو التهابُ الأوعيةِ الدمويَّة (بالإنجليزية: Vasculitis)[1] هو مجموعة من الاضطرابات التي تُدمِّر الأوعية الدموية عن طريق الالتهاب،[2] وتتأثر كلٍّ من الشرايين والأوردة. يُعتبر التهابُ الأوعية اللمفية أحيانًا نوعًا من التهاب الأوعية الدموية.[3] يحدث التهاب الأوعية الدموية عن طريق هجرة كرات الدم البيضاء وما ينتج عن ذلك من أضرار.
| التهابُ الأوعِية | |
|---|---|
 | |
| النطق | /vaskjʊˈlʌɪtɪs/ |
| معلومات عامة | |
| الاختصاص | طب الرثية |
العلامات والأعراض
تشمل الأعراض المحتملة:[4]
- الأعراض العامة: حمى وفقدان الوزن
- الجلد: فرفرية واضحة وتَزَرُّق شبكي
- العضلات والمفاصل: ألم عضلي أو التهاب عضلي وألم مفصلي أو التهاب المفاصل
- الجهاز العصبي: التهاب الأعصاب المتعددة والصداع والسكتة الدماغية والطنين وانخفاض حدة البصر وفقدان البصر المفاجيء
- القلب والشرايين: احتشاء عضلة القلب وارتفاع ضغط الدم والغرغرينا
- الجهاز التنفسي: نزف الأنف والسعال الدموي وتخلُّل الرئة
- الجهاز الهضمي: آلام في البطن وبراز دموي وانثقاب الأمعاء
- الكلى: التهاب كبيبات الكلى
الأسباب
التصنيف
يمكن تصنيف التهاب الأوعية الدموية حسب السبب والموقع ونوع الوعاء أو حجم الوعاء.
- السبب الكامن. على سبيل المثال، السبب الكامن وراء التهاب الأبهر الزهري هو العدوى، إلا أن أسباب العديد من أشكال التهاب الأوعية الدموية غير مفهومة. عادةً ما يكون هناك مكون مناعي، ولكن غالباً ما لا يتم تحديد المُحفِّز. في هذه الحالات، يتم استخدام الأجسام المضادة التي يتم العثور عليها في بعض الأحيان في التصنيف.
- موقع الأوعية المتضررة. على سبيل المثال، يصنِّف ICD-10 «التهاب الأوعية الدموية المقتصر على الجلد» مع الحالات الجلدية (تحت "L")، و«الالتهابات الوعائية الناخرة» (استجابةً لالتهاب الأوعية الدموية النظامي) مع حالات الجهاز العضلي الهيكلي وحالات النسيج الضام (تحت "M"). تُصنَّف التهابات الشرايين والتهابات الأوردة مع حالات الدورة الدموية (تحت "I").
- نوع أو حجم الأوعية الدموية التي تؤثر في الغالب. تُصنَّف الأوعية الدموية أحيانًا وَفقًا لقطر الوعاء المتضرر.[5]
وَفقًا لحجم الوعاء المتضرر، يمكن تصنيف التهاب الأوعية الدموية إلى:[6][7]
- الأوعية الكبيرة: ألم العضلات الروماتيزمي والتهاب الشرايين تاكاياسو والتهاب الشرايين الصدغية
- الأوعية المتوسطة: مرض بيرغر والتهاب الأوعية الدموية الجلدية ومرض كاواساكي والتهاب الشرايين العقدي
- الأوعية الصغيرة: متلازمة بهجت والورم الحبيبي اليوزيني مع التهاب الأوعية والتهاب الأوعية الدموية الجلدية وفرفرية هينوخ-شونلاين والتهاب الأوعية الدموية المجهرية والورام الحبيبي مع التهاب الأوعية والتهاب الأوعية الدموية غولفر ووجود الغلوبولينات البردية في الدم.
الحالات
يكون التهاب الأوعية الدموية السمة الرئيسية في بعض الاضطرابات. وتَرِد الأنواع الرئيسية في الجدول أدناه:
| مقارنة الأنواع الرئيسية من التهاب الأوعية الدموية | ||
|---|---|---|
| التهاب الأوعية الدموية | الأعضاء المتأثرة | التشريح |
| التهاب الأوعية الصغيرة في الجلد | الجلد والكلى | الخلايا المتعادلة ونخر شبه فبريني |
| ورام حبيبي ويغنري | الأنف والرئة والكلى | الخلايا المتعادلة والخلايا العملاقة |
| متلازمة شيرغ ستراوس | الرئتين والقلب والكلى والجلد | المنسجات والخلايا الحمضية |
| مرض بهجت | عادةً الجيوب الأنفية والمخ والعينين، ويمكن أن تصيب أعضاء أخرى مثل الرئتين والكلى والمفاصل | الخلايا اللمفاوية والبلعميات والخلايا المتعادلة |
| مرض كاوازاكي | الجلد والقلب والفم والعينين | نخر بطاني والخلايا اللمفاوية |
| مرض بورغر | (غنغرينا) شرايين وأوردة الساق | الخلايا المتعادلة والورم الحبيبي |
| ورم حبيبي محدود مع التهاب الأوعية الدموية | بشكل شائع الجيوب الأنفية والجلد والمخ، يمكن أن يؤثر على أعضاء أخرى كالرئتين والكلى والمفاصل | |
يصيب كل من التهاب الشرايين تاكاياسو والتهاب الشرايين العقدي والتهاب الشرايين العملاقة أساسًا الشرايين وبالتالي يتم تصنيفها في بعض الأحيان تحت التهاب الشرايين.
وعلاوة على ذلك، هناك العديد من الحالات التي لديها التهاب الأوعية الدموية كأعراض المصاحبة أو غير نمطية، بما في ذلك:
- الأمراض الروماتيزمية، مثل التهاب المفاصل الروماتويدي والذئبة الحمامية الجهازية والتهاب الجلد والعضلات
- السرطان، مثل الأورام اللمفاوية
- العدوى، مثل التهاب الكبد C
- التعرض للمواد الكيميائية والأدوية، مثل الأمفيتامينات والكوكايين ولقاحات الجمرة الخبيثة التي تحتوي على مستضد محصن ضد الجمرة الخبيثة كمكوِّن أساسي.
في الأطفال المرضى؛ قد يتبع التهاب الحُماق التهاب الأوعية الدموية داخل الجمجمة. وقد تكون هذه الحالة مسؤولة عن السكتات الدماغية الإقفارية في الأطفال.[8]
يرتبط العديد من التهابات هذه الأوعية الدموية مع الأجسام السيتوبلازمية المضادة للخلايا المتعادلة.[9] ومنهم:
- الورام الحبيبي الويغنري
- التهاب الأوعية الدموية الانضدادي (المعروف باسم متلازمة شيرغ ستراوس)
- التهاب الأوعية المجهري
التشخيص
- يتم إجراء الفحوص المخبرية للدم أو سوائل الجسم للمرضى الذين يعانون من التهاب الأوعية الدموية النشط. وتُظهر النتائج علامات الالتهاب في الجسم، مثل زيادة معدل ترسيب كرات الدم الحمراء في الدم (ESR) وارتفاع البروتين المتفاعل C وفقر الدم وزيادة عدد خلايا الدم البيضاء وكثرة اليوزينيات. النتائج المحتملة الأخرى هي ارتفاع مستويات الأجسام السيتوبلازمية المضاد للعدلات (ANCA) وبيلة دموية.
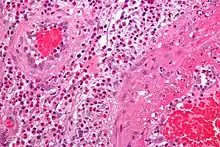
- قد تكون الاختبارات الوظيفية الأخرى للأعضاء غير طبيعية. ويتم التشخيص النهائي لالتهاب الأوعية الدموية بعد أخذ خزعة من الأعضاء أو الأنسجة المعنية، مثل الجلد والجيوب الأنفية والرئة والأعصاب والدماغ والكلى. توضح الخزعة نمط التهاب الأوعية الدموية.
- يمكن أن يكون تصوير الأوعية الدموية بديلًا للخزعة (اختبار الأشعة السينية للأوعية الدموية). يمكن أن تظهر أنماط مميزة من الالتهاب في الأوعية الدموية المتضررة.
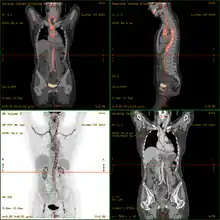
- أصبح التصوير المقطعي بالإصدار البوزيتروني / التصوير المقطعي المحوسب أداة تصوير مستخدمة على نطاق واسع في المرضى الذين يشتبه في أنهم يعانون من التهاب الأوعية الدموية الكبيرة، وذلك بسبب استقلاب الجلوكوز المعزز لجدران الأوعية الملتهبة.[10][11]
- قد تكون البداية الحادة لأعراض التهاب الأوعية الدموية في الأطفال الصغار أو الرضع مثل الفرفرية الخاطفة مهددة للحياة، وعادة ًما ترتبط مع عدوى حادة.
| المرض | اختبار سيرولوجي | المستضد | السمات المختبرية المصاحبة |
|---|---|---|---|
| الذئبة الحمامية الجهازية | أضداد النوى شاملة الأجسام المضادة لدنا (الحمض النووي الريبي منزوع الأكسجين) ذو طاقين (dsDNA) والمستضدات النووية القابلة للاستخلاص (ENA) شاملة SM و (Ro (SSA و (La (SSB والبروتين النووي الريبوزي (RNP) | المستضدات النووية | نقص كريات الدم البيضاء ونقص الصفيحات واختبار كومبس وتفعيل النظام المتمم: انخفاض تركيزات مصل C3 وC4 وتألق مناعي إيجابي باستخدام شعرورة لوسيلياي كركيزة والأجسام المضادة للفوسفوليبيد (أي أنتيكارديوليبين ومضاد التخثر للذئبة ومعدل الإيجابية الكاذبة لمستضد مختبرات أبحاث الأمراض المنقولة جنسيًا) |
| متلازمة غودباستشر | الأجسام المضادة للغشاء القاعدي الكبيبي | حاتمة المستضد على النوع الرابع من الكولاجين | |
| التهاب الأوعية الدموية الصغيرة | |||
| التهاب الأوعية الدموية المجهري | الأجسام السيتوبلازمية المضادة للخلايا المتعادلة المحيطة بالنواة | البيروكسيداز النخاعي | ارتفاع البروتين المتفاعل C |
| ورام حبيبي ويغنري | الأجسام السيتوبلازمية المضادة للخلايا المتعادلة | بروتيناز 3 (PR3) | ارتفاع البروتين المتفاعل C |
| متلازمة شيرغ ستراوس | الأجسام السيتوبلازمية المضادة للخلايا المتعادلة في بعض الحالات | بيروكسيداز نخاعي | ارتفاع البروتين المتفاعل C ومتلازمة فرط اليوزينيات |
| فرفرية هينوخ شونلاين | لا يوجد | ||
| وجود الغلوبولينات البردية في الدم | الغلوبولينات والعامل الروماتويدي ومكونات النظام المتمم والتهاب الكبد الوبائي C | ||
| التهاب الأوعية الدموية متوسطة الحجم | |||
| التهاب الشرايين العقدي | لا يوجد | ارتفاع البروتين المتفاعل C ومتلازمة فرط اليوزينيات | |
| مرض كاوازاكي | لا يوجد | ارتفاع البروتين المتفاعل C ومعدل ترسيب كرات الدم الحمراء |
العلاج
يُوجَّه العلاج بشكل عام نحو وقف الالتهاب وتثبيط جهاز المناعة. وعادةً ما تُستخدم الكورتيكوستيرويدات (الستيرويدات القشرية) مثل بريدنيزون. بالإضافة إلى غيرها من أدوية تثبيط المناعة، مثل سيكلوفوسفاميد وغيرها. في حالة الإصابة بالعدوى، يمكن وصف المضادات الحيوية مثل سيفالكسين. قد تتطلب الأعضاء المتأثرة (مثل القلب أو الرئتين) علاجًا طبيًا محدد يهدف إلى تحسين وظيفتها خلال المرحلة النشطة من المرض.
مراجع
- "Vasculitis - Definition from the Merriam-Webster Online Dictionary"، مؤرشف من الأصل في 15 أكتوبر 2018، اطلع عليه بتاريخ 08 يناير 2009.
- "Glossary of dermatopathological terms. DermNet NZ"، مؤرشف من الأصل في 4 يوليو 2016، اطلع عليه بتاريخ 08 يناير 2009.
- "Vasculitis" في معجم دورلاند الطبي
- "The Johns Hopkins Vasculitis Center - Symptoms of Vasculitis"، مؤرشف من الأصل في 10 يونيو 2010، اطلع عليه بتاريخ 07 مايو 2009.
- Jennette JC, Falk RJ, Andrassy K, وآخرون (1994)، "Nomenclature of systemic vasculitides. Proposal of an international consensus conference"، Arthritis Rheum.، 37 (2): 187–92، doi:10.1002/art.1780370206، PMID 8129773.
- "Overview of Vasculitis"، مؤرشف من الأصل في 3 أبريل 2015، اطلع عليه بتاريخ 05 أكتوبر 2016.
- Gündüz, Özgür (18 أكتوبر 2011)، "Histopathological Evaluation of Behçet's Disease and Identification of New Skin Lesions"، Pathology Research International (باللغة الإنجليزية)، 2012: 1–7، doi:10.1155/2012/209316، ISSN 2090-8091، PMC 3199096، PMID 22028988، مؤرشف من الأصل في 02 يونيو 2018.
- Nita R Sutay, Md Ashfaque Tinmaswala, Shilpa Hegde . http://ijmrhs.com/post-varicella-angiopathy-a-case-report نسخة محفوظة 2017-11-07 على موقع واي باك مشين.
- Millet A, Pederzoli-Ribeil M, Guillevin L, Witko-Sarsat V, Mouthon L (2013) Antineutrophil cytoplasmic antibody-associated vasculitides: is it time to split up the group? Ann Rheum Dis
- Maffioli L, Mazzone A (2014)، "Giant-Cell Arteritis and Polymyalgia Rheumatica"، NEJM، 371 (17): 1652–1653، doi:10.1056/NEJMc1409206.
- Dellavedova L, Carletto M, Faggioli P, Sciascera A, Del Sole A, Mazzone A, Maffioli LS (2015)، "The prognostic value of baseline 18F-FDG PET/CT in steroid-naïve large-vessel vasculitis: introduction of volume-based parameters"، European Journal of Nuclear Medicine and Molecular Imaging، 55 (2): 555، doi:10.1007/s00259-015-3148-9، مؤرشف من الأصل في 08 يونيو 2018.
- Burtis CA, Ashwood ER, Bruns DE، Tietz Textbook of Clinical Chemistry and Molecular Diagnostics, 5th edition، Elsevier Saunders، ص. 1568، ISBN 978-1-4160-6164-9.
- بوابة طب