توسع القصبات
توسع القصبات أو توسع الشُّعَب[1] هو مرض تظهر فيه زيادة واضحة في حجم الشعب الهوائية في الرئة.[2] عادة ما تكون الأعراض سعال مزمن رطب ذو قشع.[3] من الأعراض الأخرى ضيق النفس ونفث الدم وألم الصدر.[2] قد يحدث أيضا أزيز وتعجر الأصابع.[2] المصابون بهذا المرض عادة ما يصابون بعدوى الرئة.[2]
| توسع القصبات Bronchiectasis | |
|---|---|
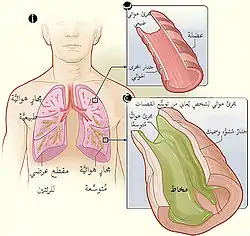 صورة مقطعية للرئة تظهر فيها القصبات الهوائية الطبيعية والمتوسعة. الشكل (ب) تظهر فيه صورة مقطعية لقصبة هوائية طبيعية. الشكل (ج) تظهر فيه صورة مقطعية لقصبة مصابة بتوسع القصبات. صورة مقطعية للرئة تظهر فيها القصبات الهوائية الطبيعية والمتوسعة. الشكل (ب) تظهر فيه صورة مقطعية لقصبة هوائية طبيعية. الشكل (ج) تظهر فيه صورة مقطعية لقصبة مصابة بتوسع القصبات. | |
| معلومات عامة | |
| الاختصاص | طب الرئة |
| من أنواع | تشنج قصبي، ومرض |
| الإدارة | |
| أدوية | |
| التاريخ | |
| وصفها المصدر | قاموس بروكهاوس وإفرون الموسوعي |
توسع القصبات قد ينتج عن عدوى أو أسباب مكتسبة، وتشمل ذات الرئة والسل ومشاكل الجهاز المناعي والتليف الكيسي.[3][4] التليف الكيسي يتسبب بتوسع القصبات في كل الحالات تقريبا،[5] سبب توسع القصبات في 10-50٪ من الحالات غير المصابة بالتليف الكيسي غير معلوم. آلية حدوث المرض تعود لانهيار في الشعب الهوائية بسبب استجابة التهابية مفرطة.[3] الشعب الهوائية المصابة تصبح أكبر وأقل قدرة على التخلص من الإفرازات. هذه الإفرازات تزيد من البكتريا، مما ينتج عنه انسداد في الشعب الهوائية ويزيد من انهيارها.[3]
يصنف توسع القصبات بأنه مرض رئوي ساد بالإضافة لأمراض أخرى مثل داء الانسداد الرئوي المزمن والربو.[6]
التشخيص يعتمد على أعراض الشخص المصاب، ويتم التأكد من المرض بواسطة الأشعة المقطعية.[7] يستفاد من زرع القشع في تحديد العلاج المناسب خاصة في الحالات التي تسوء بحدة[2] أو إذا كانت الإصابة قد مضى عليها أكثر من عام.[7]
يمكن أن تتدهور هذه الحالات بسبب العدوى مما يستوجب إعطاء المضادات الحيوية. يفضل استخدام أموكسيسيلين لهذه الحالات، وفي حالة التحسس لهذا العقار يستخدم إريثروميسين أو دوكسيسايكلين.[2] كما يمكن استخدام المضادات الحيوية لمنع تدهور الحالات.[3] وقد يتطلب استخدام تقنيات علاج فيزيائي لتنظيف الشعب التنفسية.[8] موسعات الشعب الهوائية قد تنفع لكن الأدلة على فائدتها غير قوية.[3] أما الكورتيكوستيرويدات المستنشقة فقد وجد أنها ليست نافعة.[9] أما الجراحة، فرغم أن استخدامها شائع لكن الدراسات حولها غير كافية.[10] زرع الرئة قد يكون خيارا لمن يعاني من مرض توسع قصبات شديد.[11] ورغم أن الكثير من الناس يعانون من مشاكل صحية واضحة بسبب المرض[3] لكن آخرين يعيشون من دون مشاكل.[2]
يصيب المرض شخصا واحدا بين كل 1000 مواطن بالغ في المملكة المتحدة،[2] وهو شائع بين النساء أكثر من الرجال ويزداد مع تقدم العمر.[3] أما في الولايات المتحدة، فتكلفة المرض السنوية تبلغ 630 مليون دولار.[3]
يعد رينيه لينيك أول من وصف المرض عام 1819.[3]
العلامات والأعراض
يعاني بعض الأشخاص المصابين بتوسع القصبات من سعال رطب منتج لقشع اخضر مصفر (قد تصل كميته إلى 240 مل (8 أونصة) يوميا). كما قد يصاب أحدهم بتوسع القصبات مع سعال دموي بغياب القشع، وهذا ما يسمى بتوسع القصبات الجاف. كما يمكن أن يكون القشع بدون لون. أما المرضى الذين يعانون من بخر فموي فهذا يدل على وجود عدوى فعالة. عدوى القصبات المتكرر وضيق التنفس دليلان على توسع القصبات.[4]
الكراكر والغطائط التنفسية يمكن تسمعها، أما تعجر الأصابع فهي حالة نادرة.[12]
الأسباب
لتوسع القصبات أسباب خلقية ومكتسبة، والمكتسبة أكثر شيوعا.[13]
أسباب مكتسبة
من أبرز الأسباب المكتسبة لتوسع القصبات السل وذات الرئة والأجسام الغريبة المستنشقة وداء الرشاشيات القصبي الرئوي الأرجي وأورام القصبات.[4][14] أما العدوى المرتبطة بتكوين توسع القصبات فعادة ما يكون سببها المكورة العنقودية والبورديتيلة الشاهوقية والكليبسيلا المسؤولة عن السعال الديكي.[13]
كما يرتبط كل من استنشاق الأمونيا وغيره من الغازات السامة والشفط الرئوي وإدمان الكحول والهيروين وحساسية متنوعة بحدوث توسع القصبات.[15]
ومن الأسباب المناعية والأسباب المتعلقة بنمط الحياة والمرتبطة بحصول توسع القصبات:
- متلازمة العوز المناعي المكتسب الذي يحدث في الطفولة يجعل المرضى عرضة لعدد من الأمراض الرئوية مثل ذات الرئة وعدد من أنواع العدوى الانتهازية الأخرى.[16]
- أمراض الأمعاء الالتهابية وخصوصا التهاب القولون التقرحي، كما يحصل في داء كرون لكن بنسب أقل. كما أن توسع القصبات ينجم عن استجابة تحسسية متنوعة لاستنشاق أبواغ فطرية.[17]
- فتق الفرجة الحجابية يمكن أن يتسبب بتوسع القصبات بسبب شفط حمض المعدة إلى الرئة، مما ينتج عنه ضرر في نسيج الرئة.
- مرضى التهاب المفاصل الروماتويدي المدخنين لديهم زيادة عشر أضعاف في احتمال انتشار المرض لديهم.[18]
علما بأن 50٪ من حالات توسع القصبات غير المرتبطة بالتليف الكيسي غير مرتبطة بسبب معروف.[12]
أسباب خلقية
توسع القصبات قد ينتج بسبب عدوى خلقية تؤثر على حركة الأهداب أو نقل الأيون.[4] متلازمة كارتاجنر تعد أحد أمراض الأهداب المرتبطة بحدوث توسع القصبات.[19]
ويعد التليف الكيسي أبرز الأسباب الشائعة، وهو مرض يؤثر على نقل أيون الكلوريد، وتحدث فيه نسبة صغيرة من حالات حدوث توسع القصبات الحاد.[20]
أما متلازمة يونغ، فهو شبيه بالتليف الكيسي من الناحية السريرية، فهو يساهم بشكل ملحوظ في حدوث توسع القصبات بسبب حدوث مزمنة في الجيوب الأنفية والقصيبات.[21]
من الأسباب الخلقية الأخرى الأقل شيوعا نقص المناعة الأولي بسبب ضعف استجابة الجهاز المناعي أو عدم وجودها لحالات العدوى الحادة والمتكررة التي تصيب الرئة.[22] ومن الأسباب الخلقية الأخرى متلازمة ويليامز كامبل[23] ومتلازمة مارفان.[24]
كما وجد أن المرضى المصابين بنقص ألفا 1-أنتيتريبسين معرضون للإصابة بتوسع القصبات لكن السبب غير معلوم.[25]
الفيزيولوجيا المرضية
يحدث توسع القصبات نتيجة لالتهاب مزمن يرافقه عجز عن تنظيف الإفرازات المخاطية. قد يكون هذا نتيجة لخلل خلقي يتسبب بفشل في إزالة القشع (كما في حالة خلل الحركة الهدبي الأولي) أو نتيجة لقشع أكثر كثافة (كما في حالة التليف الكيسي) أو نتيجة لعدوى مزمنة أو شديدة. الالتهاب يتسبب بتلف متفاقم في هيكل الرئة الطبيعي، وخصوصا في ألياف القصبات.[4]
عادة ما يؤدي السل داخل القصبي إلى توسع القصبات، إما بسبب تضيق القصبات أو بسبب جر ثانوي بسبب تليف.[26]
التشخيص
يمكن تشخيص توسع القصبات سريريا أو بواسطة تصوير طبي.[4][27] جمعية طب الصدر البريطانية تطلب تأكيد جميع حالات توسع القصبات المرتبط بالتليف الكيسي بواسطة الأشعة المقطعية.[12] يمكن للأشعة المقطعية أن تكشف عن عيوب شجرة في برعم والقصبات المتوسعة والتكيسات مع حدودها الواضحة.[4]
كما قد يطلب إجراء بعض الفحوص مثل تحليل الدم وزرع القشع، وأحيانا فحوص أخرى لاضطرابات وراثية معينة.[4]
الوقاية
للوقاية من توسع القصبات، يجب تلقيح الأطفال ضد أمراض معينة مثل الحصبة والسعال الديكي وذات الرئة وأنواع أخرى من عدوى الجهاز التنفسي الحادة التي تحدث في الطفولة. رغم أنه لم يتم العثور على دليل أن التدخين سبب مباشر في توسع القصبات لكنه من المؤكد أن التدخين مهيج ويجب تجنبه لمنع حدوث عدوى (مثل التهاب القصبات) بالإضافة للمضاعفات الأخرى.[28]
يمكن استخدام أنواع مختلفة من المعالجة بالهواء المكيف الضغط لإبطاء تفاقم هذا المرض المزمن والحفاظ على نظافة الشعب الهوائية وترقيق الإفرازات. ومن العلاجات الأساسية الأخرى، استخدام المضادات الحيوية بشراسة لعلاج عدوى الشعب الهوائية ومنع الدورة التخريبية للعدوى وأضرار القصبات الهوائية وتكرار العدوى. كما ينصح عادة بالتلقيح المنتظم ضد ذات الرئة والسعال الديكي والإنفلونزا، إن بقاء مؤشر كتلة الجسم صحيا والزيارات المنتظمة للطبيب قد يكون لها تأثير مفيد في منع تفاقم المرض. إن نقص تأكسج الدم وفرط ثنائي أكسيد الكربون في الدم وضيق النفس والمدى الشعاعي قد تؤثر كثيرا من معدلات الوفيات بسبب المرض.[29]
العلاج
يتضمن علاج توسع القصبات التحكم في العدوى والإفرازات وتخفيف انسدادات الشعب الهوائية وإزالة الأجزاء المتضررة من الرئة جراحيا أو بانصمام الشريان ومنع المضاعفات. هذا يتضمن استخدام المضادات الحيوية لفترات طويلة لمنع العدوى الضارة،[30] بالإضافة لذلك التخلص من السوائل المتراكمة بواسطة النزح الوضعي والعلاج الفيزيائي للصدر. إن النزح الوضعي مع وجود معالج طبيعي ومعالج للأمراض التنفسية أعمدة أساسية في العلاج.[4][12] كما يظهر أن تقنيات تنظيف الشعب الهوائية نافعة.[8]
قد تستخدم الجراحة لإزالة توسع القصبات الموضعي لأجل التخلص من الانسدادات التي يمكن أن تفاقم المرض.[31]
الالتزام بعلاج الستيرويد المستنشق باستمرار يمكن أن يقلل من إنتاج القشع ويقلل انسدادات الشعب الهوائية لفترة من الزمن، ويساعد في منع تفاقم المرض، لكن هذا العلاج لا ينصح باستخدامه للأطفال.[12] يعد ديبروبيونات البكلوميتازون من العلاجات شائعة الاستخدام،[32] لكنه ليس مرخص الاستخدام في أي بلد. أما مسحوق مانيتول الجاف المستنشق فقد منحته إدارة الغذاء والدواء حالة دواء يتيم ليستخدم للمرضى المصابين بتوسع القصبات والتليف الكيسي.[33]
الانتشار
لا توجد احصائيات حالية حول انتشار توسع القصبات، لكن يعتقد أن استخدام المضادات الحيوية واللقاحات جعلت انتشار المرض ينحسر،[34] لكن المرض ما زال منتشرا في البلدان منخفضة النمو والتي لا يحصل فيها المواطنون على رعاية صحية كافية.[35][36]
في الولايات المتحدة، يعد المرض غير شائع، وبحسب احصائيات تعود لعقد ثمانينات القرن العشرين كان هنالك بحدود 100000 حالة مرتبطة بعوامل بيئية أو متفطرات لانموذجية.[37][38][39]
يحدث توسع القصبات المرتبط بالتكيس الليفي بنسبة حالة واحد لكل 2500 ولادة طفل أبيض، مما يجعل التكيس الليفي السبب الأول لتوسع القصبات في الدول الصناعية.[40]
يصيب المرض شخصا واحدا بين كل 1000 مواطن بالغ في المملكة المتحدة.[2]
التاريخ
رينيه لينيك مخترع السماعة الطبية استخدم اختراعه لاكتشاف توسع القصبات أول مرة عام 1819،[41] وأجرى ويليام أوسلر أبحاثا أوسع حول المرض أواخر القرن التاسع عشر. علما بأنه يعتقد أن ويليام أوسلر شخصيا توفي من مضاعفات توسع قصبات غير مشخص.[42]
المصادر
- قاموس المورد، البعلبكي، بيروت، لبنان.
- National Institute for Health and Care Excellence (أغسطس 2010)، "Bronchiectasis"، مؤرشف من الأصل في 18 سبتمبر 2016.
- McShane, PJ؛ Naureckas, ET؛ Tino, G؛ Strek, ME (15 سبتمبر 2013)، "Non-cystic fibrosis bronchiectasis."، American Journal of Respiratory and Critical Care Medicine، 188 (6): 647–56، doi:10.1164/rccm.201303-0411CI، PMID 23898922.
- Nicki R. Colledge؛ Brian R. Walker؛ Stuart H. Ralston, المحررون (2010)، Davidson's principles and practice of medicine.، illustrated by Robert Britton (ط. 21st)، Edinburgh: Churchill Livingstone/Elsevier، ISBN 978-0-7020-3085-7.
- Brant, [edited by] William E.؛ Helms, Clyde A. (2006)، Fundamentals of diagnostic radiology (ط. 3rd ed.)، Philadelphia: Lippincott, Williams & Wilkins، ص. 518، ISBN 9780781761352، مؤرشف من الأصل في 6 نوفمبر 2014.
{{استشهاد بكتاب}}:|edition=has extra text (مساعدة)،|الأول1=has generic name (مساعدة) - Shaffer, Michael Filbin, Lisa M. Lee, Brian L. (2003)، Blueprints pathophysiology II : pulmonary, gastrointestinal, and rheumatology : notes & cases (ط. 1st ed.)، Malden, Mass.: Blackwell Pub.، ص. 12، ISBN 9781405103510، مؤرشف من الأصل في 6 نوفمبر 2014.
{{استشهاد بكتاب}}:|edition=has extra text (مساعدة) - "Quality Standards for Clinically Significant Bronchiectasis in Adults" (PDF)، British Thoracic Society، يوليو 2012، مؤرشف من الأصل (PDF) في 22 سبتمبر 2013، اطلع عليه بتاريخ 07 يونيو 2014.
- Lee, AL؛ Burge, A؛ Holland, AE (31 مايو 2013)، "Airway clearance techniques for bronchiectasis."، The Cochrane database of systematic reviews، 5: CD008351، doi:10.1002/14651858.CD008351.pub2، PMID 23728674.
- Kapur, N؛ Bell, S؛ Kolbe, J؛ Chang, AB (21 يناير 2009)، "Inhaled steroids for bronchiectasis."، The Cochrane database of systematic reviews (1): CD000996، doi:10.1002/14651858.CD000996.pub2، PMID 19160186.
- Corless, JA؛ Warburton, CJ (2000)، "Surgery vs non-surgical treatment for bronchiectasis."، The Cochrane database of systematic reviews (4): CD002180، doi:10.1002/14651858.CD002180، PMID 11034745.
- Corris, PA (يونيو 2013)، "Lung transplantation for cystic fibrosis and bronchiectasis."، Seminars in respiratory and critical care medicine، 34 (3): 297–304، doi:10.1055/s-0033-1348469، PMID 23821505.
- Hill, Adam T؛ Pasteur, Mark؛ Cornford, Charles؛ Welham, Sally؛ Bilton, Diana (01 يناير 2011)، "Primary care summary of the British Thoracic Society Guideline on the management of non-cystic fibrosis bronchiectasis"، Primary Care Respiratory Journal، 20 (2): 135–40، doi:10.4104/pcrj.2011.00007، PMID 21336465.
- Hassan, Isaac (08 ديسمبر 2006)، "Bronchiectasis"، eMedicine Specialties Encyclopedia، Gibraltar: WebMD، مؤرشف من الأصل في 29 أكتوبر 2008، اطلع عليه بتاريخ 22 يونيو 2007.
- Allergic Bronchopulmonary Aspergillosis[وصلة مكسورة] "نسخة مؤرشفة"، مؤرشف من الأصل في 7 يوليو 2012، اطلع عليه بتاريخ 20 يونيو 2015.
- Lamari NM, Martins ALQ, Oliveira JV, Marino LC, Valério N؛ Martins؛ Oliveira؛ Marino؛ Val�Rio (2006)، "Bronchiectasis and clearence [ك] physiotherapy: emphasis in postural drainage and percussion"، Braz. J. Cardiovasc. Surg. (باللغة البرتغالية)، 21 (2)، doi:10.1590/S1678-97412006000200015.
{{استشهاد بدورية محكمة}}: replacement character في|الأخير5=في مكان 4 (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Sheikh S, Madiraju K, Steiner P, Rao M؛ Madiraju؛ Steiner؛ Rao (1997)، "Bronchiectasis in pediatric AIDS"، Chest، 112 (5): 1202–7، doi:10.1378/chest.112.5.1202، PMID 9367458.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Ferguson HR, Convery RP؛ Convery (2002)، "An unusual complication of ulcerative colitis"، Postgrad. Med. J.، 78 (922): 503، doi:10.1136/pmj.78.922.503، PMC 1742448، PMID 12185236.
- Kaushik, VV, Hutchinson D, Desmond J, Lynch MP, and Dawson JK (2004)، "Association between bronchiectasis and smoking in patients with rheumatoid arthritis"، Annals of the Rheumatic Diseases، 63 (8): 1001–2، doi:10.1136/ard.2003.015123، PMC 1755104، PMID 15249329.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Morillas HN, Zariwala M, Knowles MR؛ Zariwala؛ Knowles (2007)، "Genetic Causes of Bronchiectasis: Primary Ciliary Dyskinesia"، Respiration، 72 (3): 252–63، doi:10.1159/000101783، PMID 17534128.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Dalrymple-Hay MJ, Lucas J, Connett G, Lea RE؛ Lucas؛ Connett؛ Lea (1999)، "Lung resection for the treatment of severe localized bronchiectasis in cystic fibrosis patients"، Acta Chir Hung.، 38 (1): 23–5، PMID 10439089.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Handelsman DJ, Conway AJ, Boylan LM, & Turtle JR؛ Conway؛ Boylan؛ Turtle (1984)، "Young's syndrome. Obstructive azoospermia and chronic sinopulmonary infections"، NEJM، 310 (1): 3–9، doi:10.1056/NEJM198401053100102، PMID 6689737.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Notarangelo LD, Plebani A, Mazzolari E, Soresina A, Bondioni MP؛ Plebani؛ Mazzolari؛ Soresina؛ Bondioni (2007)، "Genetic causes of bronchiectasis: primary immune deficiencies and the lung"، Respiration +، 74 (3): 264–75، doi:10.1159/000101784، PMID 17534129.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - WILLIAMS H, CAMPBELL P؛ Campbell (أبريل 1960)، "Generalized Bronchiectasis associated with Deficiency of Cartilage in the Bronchial Tree"، Arch. Dis. Child.، 35 (180): 182–91، doi:10.1136/adc.35.180.182، PMC 2012546، PMID 13844857.
- "Medical Problems and Treatments | The Marfan Trust"، The Marfan Trust، مؤرشف من الأصل في 28 يناير 2014، اطلع عليه بتاريخ 08 ديسمبر 2010.
- Shin MS, Ho KJ؛ Ho (1993)، "Bronchiectasis in patients with alpha 1-antitrypsin deficiency. A rare occurrence?"، Chest، 104 (5): 1384–86، doi:10.1378/chest.104.5.1384، PMID 8222792.
- Catanzano, Tara (05 سبتمبر 2005)، "Primary Tuberculosis"، eMedicine Specialties Encyclopedia، Connecticut: WebMD، مؤرشف من الأصل في 20 أكتوبر 2008، اطلع عليه بتاريخ 22 يونيو 2007.
- Miller, JC (2006)، "Pulmonary Mycobacterium Avium-Intracellular Infections in Women"، Radiology Rounds، 4 (2).
- Crofton J (1966)، "Diagnosis and Treatment of Bronchiectasis: I. Diagnosis"، Br Med J، 1 (5489): 721–3 contd، doi:10.1136/bmj.1.5489.721، PMC 1844268، PMID 5909486.
- Onen ZP, Eris Gulbay B, Sen E, Akkoca Yildiz O, Saryal S, Acican T, Karabiyikoglu G؛ Gulbay؛ Sen؛ Yildiz؛ Saryal؛ Acican؛ Karabiyikoglu (2007)، "Analysis of the factors related to mortality in patients with bronchiectasis"، Respir Med.، 101 (7): 1390–97، doi:10.1016/j.rmed.2007.02.002، PMID 17374480.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Evans DJ, Bara AI,Greenstone M؛ Bara؛ Greenstone (2007)، Evans, David J (المحرر)، "Prolonged antibiotics for purulent bronchiectasis in children and adults"، Cochrane Database Syst Rev (2): CD001392، doi:10.1002/14651858.CD001392.pub2، PMID 17443506.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Otgün I, Karnak I, Tanyel FC, Senocak ME, Büyükpamukçu N؛ Karnak؛ Tanyel؛ Senocak؛ Büyükpamukçu (2004)، "Surgical treatment of bronchiectasis in children"، J. Pediatr. Surg.، 39 (10): 1532–6، doi:10.1016/j.jpedsurg.2004.06.009، PMID 15486899، مؤرشف من الأصل في 4 نوفمبر 2019.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Elborn JS, Johnston B, Allen F, Clarke J, McGarry J, Varghese G.؛ Johnston؛ Allen؛ Clarke؛ McGarry؛ Varghese (1992)، "Inhaled steroids in patients with bronchiectasis"، Respir Med، 86 (2): 121–4، doi:10.1016/S0954-6111(06)80227-1، PMID 1615177.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Waknine, Yael (27 يوليو 2005)، "Orphan Drug Approvals: Bronchitol, Prestara, GTI-2040"، Medscape today for WebMD، مؤرشف من الأصل في 28 ديسمبر 2016، اطلع عليه بتاريخ 22 يونيو 2007.
- Barker AF. Bronchiectasis. N Engl J Med. 2002 May 2. 346(18):1383-93. on Medline نسخة محفوظة 09 يونيو 2017 على موقع واي باك مشين.
- Chang A, Grimwood K, Mulholland E, et al. Bronchiectasis in indigenous children in remote Australian communities. Med J Aust. 2002. 117:200-204.
- Singleton R, Morris A, Redding G, et al. Bronchiectasis in Alaska Native children: causes and clinical courses. Pediatr Pulmonol. 2000 Mar. 29(3):182-7. on Medline نسخة محفوظة 03 أغسطس 2017 على موقع واي باك مشين.
- Kennedy TP, Weber DJ. Nontuberculous mycobacteria. An underappreciated cause of geriatric lung disease. Am J Respir Crit Care Med. 1994 Jun. 149(6):1654-8. on Medline نسخة محفوظة 09 يونيو 2017 على موقع واي باك مشين.
- Koh WJ, Kwon OJ. Bronchiectasis and non-tuberculous mycobacterial pulmonary infection. Thorax. 2006 May. 61(5):458; author reply 458. on Medline, full text نسخة محفوظة 09 أغسطس 2017 على موقع واي باك مشين.
- Wickremasinghe M, Ozerovitch LJ, Davies G, et al. Non-tuberculous mycobacteria in patients with bronchiectasis. Thorax. 2005 Dec. 60(12):1045-51. on Medline, full text نسخة محفوظة 03 أغسطس 2017 على موقع واي باك مشين.
- Nikolaizik WH, Warner JO. Aetiology of chronic suppurative lung disease. Arch Dis Child. 1994 Feb. 70(2):141-2. on Medline, Full text نسخة محفوظة 07 يونيو 2017 على موقع واي باك مشين.
- Roguin, A (2006)، "Rene Theophile Hyacinthe Laënnec (1781–1826): The Man Behind the Stethoscope"، Clin Med Res، 4 (3): 230–35، doi:10.3121/cmr.4.3.230، PMC 1570491، PMID 17048358.
- Wrong O (2003)، "Osler and my father"، J R Soc Med، 96 (6): 462–64، doi:10.1258/jrsm.96.9.462، PMC 539606، PMID 12949207.
انظر أيضًا
- Bronchiectasis من موقع مدسكيب
- بوابة طب