حصاة صفراوية
الحصاة الصفراوية[1][2] أو حصيات المرارة[3] (بالإنجليزية: Cholelithiasis) هي حصاة تتشكل داخل المرارة كالتحجير من مكونات الصفراء، التحصي (تشكل الحصاة) الذي يحصل داخل المرارة يسمى بالتحصي الصفراوي. الحصاة الصفراوية تتشكل داخل المرارة، ولكن من الممكن أن تنتقل بعيدا إلى أجزاء أخرى من السبيل الصفراوي، كالقناة المرارية، القناة الصفراوية، القناة البنكرياسية، أو الأمبولة الكبدية البنكرياسية. نادرا في حالات الالتهاب الشديد الحصاة قد تنحت خلال المرارة إلى الأمعاء الملتصقة تسبب انسداد يسمى علوص الحصاة الصفراوية.[4] وجود الحصاة في المرارة قد يؤدي إلى التهاب المرارة الحاد،[5] وهو حالة التهابية تتمثل باحتباس الصفراء داخل المرارة وغالبا بسبب عدوى ثانوية بواسطة الكائنات الدقيقة في الأمعاء، في الغالب الإشريكية القولونية، الكليبسيلا، الأمعائية، والعصوانية.[6] وجود الحصاة في أجزاء أخرى من السيل الصفراوي، قد تؤدي إلى انسداد القنوات الصفراوية، مما قد يؤدي إلى ظروف خطيرة مثل، التهاب الأقنية الصفراوية الصاعد، والتهاب البنكرياس، أي من هذه الحالات يمكن أن يكون مهدد للحياة ولذلك يمكن اعتبارهم حالات طبية طارئة.
| حصاة صفراوية | |
|---|---|
 حصاة صفراوية | |
| معلومات عامة | |
| الاختصاص | طب الجهاز الهضمي |
| من أنواع | حصاة |
| الإدارة | |
| حالات مشابهة | تحص صفراوي |
| التاريخ | |
| وصفها المصدر | موسوعة بلوتو |
التعاريف
يشار وجود حصاة في المرارة باسم تحص صفراوي. إذا هاجرت حصاة من المرارة إلى القنوات الصفراوية، يشار لهذه الحالة على أنها تحصي قناة الصفراء. وكثيرا ما يصاحب تحصي قناة الصفراء انسداد القنوات الصفراوية، وهذا بدوره يمكن أن يؤدي إلى التهاب الأقنية الصفراوية التصاعدي الحاد، وهي عدوى خطيرة في القناة الصفراوية. يمكن للحصاة المرارة التي توجد في أمبولة فاتر عرقلة إفرازات البنكرياس، والذي بدوره يمكن أن يؤدي إلى التهاب البنكرياس.
المكونات


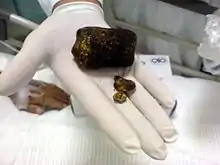
حصاة المرارة يمكن أن تختلف في الحجم والشكل من صغيرة مثل حبة الرمل إلى كبيرة مثل كرة الغولف.[7] والمرارة قد تحتوي على حجر كبير واحد أو عدة أحجار صغيرة. Pseudoliths، يشار إليها أحيانا باسم الحمأة، وهي إفرازات سميكة قد تكون موجودة داخل المرارة، إما وحدها أو مشتركة مع حصاة متكونة بشكل كامل. الأعراض السريرية مشابهة لتلك في التحص صفراوي. ويتأثر تكوين الحصى في المرارة بالعمر والنظام الغذائي والعرق.[8] وعلى أساس تكوينها، حصى المرارة يمكن تقسيمها إلى الأنواع التالية: حجارة الكولسترول حجارة الكولسترول تختلف من الأصفر الفاتح إلى اللون الأخضر الداكن أو البني أو الطباشير البيضاء وهي بيضاوية، وعادة الواحدة تتراوح ما بين 2 و 3 سم، كل واحدة غالبا يوجد في منتصفها بقعة صغيرة داكنة. لتصنيفها على هذا النحو، يجب أن تكون على الأقل 80٪ من وزنها كولسترول (أو 70٪، وفقا لنظام التصنيف الياباني).[9] حجارة الصبغات السوداء حجارة الصبغات صغيرة وداكنة وتشمل البيليروبين (صبغة بوليمرالبيليروبين غير القابل للذوبان) وأملاح الكالسيوم (فوسفات الكالسيوم) التي توجد في الصفراء، وعادة ما تكون سوداء ومتعددة. تحتوي على أقل من 20٪ من الكوليسترول (أو 30٪، وفقا لنظام تصنيف الياباني).[9] الأحجار المختلطة (حجر بني الصبغة) حصاة مختلطة مكونة من 20-80٪ كوليسترول (أو 30-70٪، وفقا لنظام التصنيف الياباني).[9] المكونات الأخرى الشائعة هي كربونات الكالسيوم، بالميتات الفوسفات، البيليروبين وغيرها من أصباغ الصفراء (بيليروبينات الكالسيوم، وبالميتات الكالسيوم، وستيرات الكالسيوم). بسبب ارتفاع نسبة الكالسيوم داخلها، فإنها غالبا ما تكون مرئية بواسطة الأشعة السينية.الحصوات الكاذبة.
الأشخاص الأكثر عرضة
- تزيد نسبة إصابة السيدات بمعدل الضعف على الرجال.
- من هم في سن بين 40 و 60 عاما.
- الأشخاص الذين يعانون من زيادة في الوزن.
- من تعرضوا لفقدان حاد في الوزن ضمن فترة زمنية قصيرة.
- الحمل يزيد احتمالية تكوين حصى المرارة.
- ارتفاع الدهون الثلاثية في الدم.
- قد وُجد مؤخرًا علاقة بين نقص النوم والسهر ليلًا وتكون حصوات المرارة.
- عدم شرب الماء بكميات كافية.
وتنشأ حصوات الكوليسترول من ارتفاع نسبة الكوليسترول في العصارة الصفراوية وانخفاض نسبة أملاح المرارة بها. وبالإضافة إلى ارتفاع نسبة الكوليسترول، هناك عاملان مهمان في تكون هذا النوع من الحصوات:
- الأول: يتلخص في كيفية ومدة الانقباضات المرارية; ذلك لأن عدم انتظام عملية الانقباضات قد يؤدي إلى زيادة تركيز العصارة المرارية ومن ثم حدوث الحصوات.
- الثاني: هو نسبة وجود البروتينات الموجودة داخل الكبد والمرارة والتي قد تؤثر على عملية تجويل الكوليسترول الموجود إلى حصوات.
إضافة إلى ذلك، فارتفاع نسب هرمون الأستروجين الذي ينتج عن الحمل، العلاج الهرموني، أو باستخدام (المتكونة من الإستروجين موانع الحمل، قد يسبب ارتفاعا في نسب الكوليسترول في المرارة وانخفاض انقباضها من ناحية أخرى والذي يؤدي إلى تكون الحصوات.
لا توجد علاقة واضحة بين الغذاء وتكون الكوليسترول في المرارة. إلا أن الأغذية عالية الكوليسترول قليلة الألياف، والأغذية النشوية تعتبر كعوامل مساعدة في تكون الحصوات. هناك بعض العوامل الغذائية الأخرى والتي قد ترفع نسبة الإصابة بالحصوات المرارية وتشمل النقص السريع في الوزن، الإمساك، تناول نسبة قليلة من الغذاء خلال اليوم، انخفاض معدل تناول المأكولات البحرية، وانخفاض معدل تناول بعض المعادن مثل الماغنسيوم والكالسيوم والفيتامينات مثل فيتامين ج وحمض الفوليك.[10]
التحصي الصفراوي
علامات وأعراض
قد تكون الحصاة في المرارة بدون أعراض، حتى لسنوات. وتسمى هذه الحصاة «الحجارة الصامتة» ولا تتطلب العلاج.[11][12] عدد وحجم الحصاة الموجود لا يظهر تأثير في تحديد المرضى إما بأعراض أو بدون أعراض.[13] أحد الأعراض المميزة لحصاة المرارة هي «هجوم حصوة المرارة»، بحيث أن شخص قد يتعرض لألم شديد في الجانب العلوي الأيمن من البطن، وغالبا ما يرافقه غثيان وقيء، الذي يزيد بشكل ثابت لحوالي 30 دقيقة إلى عدة ساعات. المريض قد يواجه أيضاً ألم رجيع بين الكتفين أو أسفل الكتف الأيمن. هذه الأعراض قد تشبه تلك من «هجوم حصوات الكلى» في كثير من الأحيان، وتحدث الهجمات بعد وجبة دسمة للغاية وتحدث دائما تقريبا في الليل، وبعد الشرب. عادة ما يشير الفحص الفيزيائي إلى وجود عرض ميرفي «عرض مورفي».
الأسباب
يزيد خطر إصابة الحصاة في الإناث (خاصة بعد انقطاع الطمث، وأيضا عند الأشخاص قرب أو فوق 40 سنة؛[14] الوضع هو أكثر انتشارا بين الأمريكيتين في الشمال والجنوب وبين أولئك المنحدرين من أصول أوروبية من بين الأعراق الأخرى. يؤدي شح أو عدم وفرة الميلاتونين في الجسم إلى المساهمة إلى حد كبير في تكون حجارة في المرارة، حيث أن الميلاتونين يمنع إفراز الكولسترول من المرارة، ويعزز تحويل الكوليسترول إلى الصفراء، ويعمل أيضا كمضاد للأكسدة، فيعمل على الحد من التوتر التأكسدي للمرارة.[15] ويعتقد الباحثون أن تكون الحصاة بالمرارة قد يكون بسبب مجموعة من العوامل، بما في ذلك كيمياء الجسم الموروثة، وزن الجسم، حركة المرارة، واتباع نظام غذائي منخفض السعرات الحرارية.[16] إن غياب عوامل الخطر هذه لا يمنع تشكل الحصاة الصفراوية. لم يثبت وجود علاقة واضحة بين النظام الغذائي وتكوين الحصاة.[17] العوامل الغذائية التي قد تزيد من مخاطر الحصاة في المرارة تشمل فقدان الوزن السريع، الإمساك، تناول وجبات أقل في اليوم، وتناول كمية قليلة من حمض الفوليك الغذائي، المغنيسيوم، الكالسيوم، وفيتامين سي.[18] النبيذ والخبز المصنوع من حبيبات القمح الكاملة قد يقللان من خطر حدوث حصى في المرارة.[19] حصاة المرارة المصبوغة أكثر شيوعا في العالم النامي. عوامل الخطر لإصباغ الحجارة تشمل فقر الدم الانحلالي (مثل مرض الخلية المنجلية وكثرة الكريات الحمر الكروية الوراثية)، تليف الكبد، والتهابات المسالك الصفراوية.[20] الأشخاص المصابون بالبروتوبرفيرية المكونة للحمر (EPP) هم في خطر متزايد لتطوير حصاة في المرارة.[21][22] بالإضافة إلى ذلك، استخدام مثبطات مضخة البروتون لفترات طويلة يؤدي إلى انخفاض وظيفة المرارة، مما قد يؤدي إلى تكون الحصاة.[23]
الفيزيولوجيا المرضية
حصوات الكوليسترول تتطور عندما تحتوي الصفراء على الكثير من الكولسترول وليس هناك ما يكفي من الأملاح الصفراوية. إلى جانب التركيز العالي من الكولسترول، عاملين آخرين مهممين في التسبب بحصاة المرارة. الأول هو عدد مرات ومدى انقباضات المرارة. التفريغ الغير كامل والغير منتظم للمرارة قد يسبب زيادة تركيز الصفراء ويسهم في تكوين الحصاة. يمكن أن يكون سبب ذلك هو مقاومة عالية لتدفق الصفراء من المرارة بسبب هندسة داخلية معقدة للقناة المرارية.[24] والعامل الثاني هو وجود البروتينات في الكبد والصفراء وهذا إما أن يشجع أو يثبط تبلور الكوليسترول إلى حصاة في المرارة. وبالإضافة إلى ذلك، زيادة مستويات هرمون الاستروجين نتيجة الحمل أو العلاج بالهرمونات، أو استخدام علاج يحتوي على الاستروجين لمنع الحمل قد يزيد من مستويات الكوليسترول في الصفراء وأيضا يقلل من حركة المرارة، مما يؤدي إلى تكون الحصوات.
التشخيص


ويمكن إجراء التشخيص باستخدام الموجات فوق الصوتية.
طبي
في بعض الأحيان حصوات الكوليسترول يتم حلها عن طريق حمض يوسوديوكسيكوليك "ursodeoxycholic acid" الذي يؤخذ عن طريق الفم، ولكن قد يكون من الضروري بالنسبة للمريض أن يأخذ هذا الدواء لمدة تصل إلى سنتين.[25] الحصاة قد تتكرر بمجرد إيقاف الدواء. انسداد القناة الصفراوية المشتركة مع حصاة في المرارة يمكن في بعض الأحيان أن يحل عن طريق طريق شق العضلة العاصرة بالتنظير الباطني بالطريق الراجع (ERS)، بعد تصوير البنكرياس بالتنظير الباطني بالطريق الراجع (ERCP). الحصاة يمكن تقسيمها باستخدام إجراء يسمى تفتيت الحصاة بموجات صادمة من خارج الجسم (غالبا ما تسمى ببساطة «تفتيت»)، [25] الذي هو وسيلة لتركيز موجات فوق الصوتية صادمة على الحجارة لكسرها إلى قطع صغيرة. ثم يتم تمريرهم بأمان في البراز. ومع ذلك، فإن هذا النوع من العلاج لا يصلح إلا عندما يكون هناك عدد قليل من حصى في المرارة.
جراحي
استئصال المرارة (إزالة المرارة) لديه فرصة 99٪ للقضاء على تكرار التحصي الصفراوي. الجراحة توصف فقط للمرضى الذين يعانون من أعراض. عدم وجود المرارة قد لا يؤدي إلى عواقب سلبية في كثير من الناس. ومع ذلك، فهناك جزء من السكان - بين 10 و 15٪ - الذين يصابون بحالة تسمى المتلازمة التالية لاستئصال المرارة، [26] والتي قد تسبب اضطراب الجهاز الهضمي وآلام مستمرة في البطن الأيمن العلوي، فضلا عن 10٪ خطورة الإصابة بإسهال مزمن.[27] هناك نوعان من الخيارات الجراحية لاستئصال المرارة: جراحة استئصال المرارة المفنوحة عن طريق شق البطن تحت الأضلاع اليمنى السفلى. الانتعاش يتطلب عادة 3-5 أيام في المستشفى، مع العودة إلى النظام الغذائي العادي بعد أسبوع من الخروج والنشاط العادي بعد عدة أسابيع.[11] استئصال المرارة عن طريق التنظير في البطن، أدخلت في عام 1980، [28] يتم تنفيذها عن طريق 3-4 ثققوب صغيرة للكاميرا والأدوات. الرعاية اللاحقة للعملية الجراحية يشمل عادة الخروج في نفس اليوم أو البقاء في المستشفى لليلة واحدة، تليها بضعة أيام من الراحة في المنزل وتناول الدواء.[11] يمكن لمرضى استئصال المرارة بالمنظار، بشكل عام، استئناف النظام الغذائي العادي ونشاط خفيف بعد أسبوع من الخروج، مع انخفاض في مستوى طاقة الجسم والآلام المتبقية المستمرة لمدة شهر أو اثنين. وقد أظهرت الدراسات أن هذا الإجراء فعال كاستئصال المرارة المفتوح، حيث أن الحجارة الموجودة يتم تحديد أماكنها بشكل دقيق عن طريق صورة للأوعية الصفراوية قبل الإجراء بحيث يمكن إزالتها جميعها.
تحصي قناة الصفراء

تحصي قناة الصفراء هو وجود حصى في المرارة في القناة الصفراوية المشتركة. ويؤدي هذا الوضع إلى اليرقان واتلاف خلايا الكبد، ويتطلب علاج عن طريق استئصال المرارة و/ أو ERCP.
علامات وأعراض
عرض مورفي يكون غالبا نتيجته سلبية عند الفحص السريري لتحصي قناة الصفراء، مما يساعد على تمييزه من التهاب المرارة. يرقان الجلد أو العينين هو علامة مهمة في الفحص البدني في انسداد القنوات الصفراوية. اليرقان و / أو براز بلون الطين قد تثير شبهة تحصي قناة الصفراء أو حتى تحصي البنكرياس.[11] وإذا صاحبت الأعراض المذكورة أعلاه حمى وقشعريرة، تشخيصه يمكن أن يكون التهاب صاعد في الأقنية الصفرواية. أكثر من 70٪ من الأشخاص الذين يعانون من حصاة في المرارة لا تظهر عليهم أعراض ولكن تم الكشف عنها صدفة عند فحص المريض بالموجات فوق الصوتية. وقد أظهرت الدراسات أن 10٪ من هؤلاء الناس سوف تتطور لديهم أعراض في غضون خمس سنوات من التشخيص و 20٪ في غضون 20 سنوات.[29]
المسببات
في حين يمكن للحجارة في كثير من الأحيان أن تمر عبر القناة الصفراوية المشتركة (CBD) إلى الإثني عشر، قد تكون بعض الحجارة كبيرة جدا لتمر من خلالها وقد تتسبب في انسداد. عامل خطر واحد لهذا هو رتج الإثني عشر.
الفيزيولوجيا المرضية
قد يؤدي هذا الانسداد إلى اليرقان، وارتفاع في الفوسفاتاز القلوية، وزيادة في البيليروبين المرتبط في الدم، وزيادة في نسبة الكوليسترول في الدم. كما يمكن أن يسبب التهاب البنكرياس الحاد والتهاب الأقنية الصفراوية الصاعد .
التشخيص
تحصي قناة الصفراء (الحجارة في القناة الصفراوية المشتركة) هي واحدة من مضاعفات التحص الصفراوي (حصى في المرارة)، وبالتالي فإن الخطوة الأولى هي تأكيد تشخيص التحص الصفراوي. المرضى المصابون بتحص صفراوي عادة يعانون من ألم في الربع الأيمن العلوي من البطن وما يرتبط بها من أعراض الغثيان والقيء، وخصوصا بعد وجبة دسمة. يمكن للطبيب تأكيد تشخيص التحص الصفراوي بالموجات فوق الصوتية في البطن التي تظهر الظلال فوق الصوتية من الحجارة في المرارة. ويقترح تشخيص تحصي قناة الصفراء عندما يظهر فحص الدم لوظائف الكبد ارتفاع في بيليروبين الدم والترانسامينات. وتشمل مؤشرات أخرى زيادة مؤشرات أمبولة فاتر (انسداد قناة البنكرياس) مثل زيادة في الليباز والاميلاز. في الحالات الطويلة الأمد قد يتغير فحص INR (فحص لنسبة البروثرومبين) بسبب نقص امتصاص فيتامين K. (نقص تدفق الصفراء يقلل من تحطيم الدهون في الأمعاء وبالتالي يقل امتصاص الفيتامينات القابلة للذوبان في الدهون). تأكيد التشخيص إما مع MRCP) magnetic resonance cholangiopancreatography)، وهو ERCP ، أو صورة الأوعية الصفراوية أثناء العملية. إذا كان المريض يجب إزالة مرارته لحصى فيها، الجراح قد يختار المضي قدما في عملية جراحية، والحصول على صورة الأوعية الصفراوية أثناء الجراحة. إذا اظهرت صورة الأوعية الصفراوية حصاة في القناة الصفراوية، الجراح قد يحاول علاج هذه المشكلة عن طريق تنظيف الحصاة في الأمعاء أو إرجاع الحجر مرة أخرى من خلال القناة المرارية. على مسار مختلف، الطبيب قد يختار المضي قدما ب ERCP قبل الجراحة. المنفعة من ERCP هو أنه يمكن استخدامها ليس فقط لتشخيص المرض ولكن أيضا لعلاج هذه المشكلة. خلال ERCP التنظير الداخلي قد يوسع جراحيا فتح في القناة الصفراوية ويزيل الحصاة من خلال هذه الفتحة. ال ERCP، مع ذلك، هو إجراء له مضاعفات محتملة خاصة به. وهكذا، إذا كان الشك منخفض، الطبيب قد يختار MRCP لتأكيد التشخيص، وهي تقنية تصوير غير غازية، قبل الشروع في ERCP أو الجراحة.
العلاج
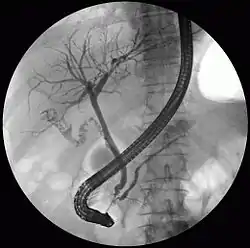
العلاج ينطوي على عملية تسمى الشق عن حصاة قناة الصفراء " choledocholithotomy"، وهو إزالة الحصاة من القناة الصفراوية باستخدام ERCP، على الرغم من أن الجراحين الآن تزايد استخدامهم لتنظير البطن مع تصوير الأقنية الصفراوية. في هذا الإجراء، يتم إجراء شقوق صغيرة في البطن ومن ثم في القناة المرارية التي تربط المرارة إلى القناة الصفراوية، ويتم إدخال أنبوب رفيع لإجراء تصوير الأقنية الصفراوية. وإذا تم تحديد الأحجار، يدخل الجراح أنبوب مع نفخ بالون لتوسيع القناة، وعادة ما يتم إزالة الحجارة باستخدام بالون أو سلة صغيرة. إذا كان التنظير غير ناجح، يتم إجراء عملية الشق عن حصاة قناة الصفراء المفتوحة. ويمكن استخدام هذا الإجراء في حالة الحجارة الكبيرة، وعندما يكون تشريح القناة معقد، أثناء أو بعد بعض عمليات المرارة عندما يتم الكشف عن الحجارة، أو عندما تكون ال ERCP أو إجراءات تنظير البطن غير متوفرة.[30] عادة، يتم إزالة المرارة بعملية استئصال المرارة، لمنع حدوث انسداد القناة الصفراوية بالمستقبل أو أي مضاعفات أخرى.[31]
الحيوانات الأخرى
حصاة المرارة هي قيمة إذا كانت منتجة من الحيوانات المذبوحة للحومها لأنها تستخدم بوصفها المزعوم كخافض للحرارة وترياق في العلاجات الشعبية عند بعض الثقافات، ولا سيما في الصين. أفضل حصى المرارة هي التي تميل إلى أن يكون مصدرها من الأبقار الكبيرة في السن، والتي تسمى نيو-هوانغ (الشيء الأصفر من الماشية) باللغة الصينية. بقدر طريقة مناجم الماس، المسالخ تدقق بحذر حول سرقة العمال للحصاة لأهميتها بالنسبة لهم.[32]
معرض صور
وصلات خارجية
المراجع
- قاموس المصطلحات العلمية والتقنية الجديد نسخة محفوظة 24 أغسطس 2017 على موقع واي باك مشين.
- القاموس الطبي نسخة محفوظة 24 أغسطس 2017 على موقع واي باك مشين.
- "قاموس تشخيص الأمراض"، مؤرشف من الأصل في 15 مارس 2020.
- Fitzgerald JEF, Fitzgerald LA, Maxwell-Armstrong CA, Brooks AJ (2009)، "Recurrent gallstone ileus: time to change our surgery?"، Journal of Digestive Diseases، 10 (2): 149–151، doi:10.1111/j.1751-2980.2009.00378.x، PMID 19426399.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - "Acute cholecystitis (MedilinePlus, A service of the U.S. National Library of Medicine)"، مؤرشف من الأصل في 5 يوليو 2016. Available on: April 26, 2013.
- Simultaneous bacteriologic assessment of bile from gallbladder and common bile duct in control subjects and patients with gallstones and common duct stones, Csendes A, Burdiles P, Maluenda F, Diaz JC, Csendes P, Mitru N, Arch Surg. 1996;131(4):389.
- Gallstones - Cholelithiasis; Gallbladder attack; Biliary colic; Gallstone attack; Bile calculus; Biliary calculus Last reviewed: July 6, 2009. Reviewed by: George F. Longstreth. Also reviewed by David Zieve نسخة محفوظة 21 فبراير 2014 على موقع واي باك مشين.
- Channa, Naseem A.؛ Khand, Fateh D.؛ Khand, Tayab U.؛ Leghari, Mhhammad H.؛ Memon, Allah N. (2007)، "Analysis of human gallstones by Fourier Transform Infrared (FTIR)"، Pakistan Journal of Medical Sciences، 23 (4): 546–50، ISSN 1682-024X، مؤرشف من الأصل في 15 يوليو 2011، اطلع عليه بتاريخ 06 نوفمبر 2010.
- Kim IS, Myung SJ, Lee SS, Lee SK, Kim MH (2003)، "Classification and nomenclature of gallstones revisited" (PDF)، Yonsei Medical Journal، 44 (4): 561–70، ISSN 0513-5796، PMID 12950109، مؤرشف من الأصل (PDF) في 18 ديسمبر 2019، اطلع عليه بتاريخ 06 نوفمبر 2010.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Ortega RM, Fernández-Azuela M, Encinas-Sotillos A, Andrés P, López-Sobaler AM (1997)، "Differences in diet and food habits between patients with gallstones and controls"، J Am Coll Nutr، 16 (1): 88–95، PMID 9013440.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - National Institute of Diabetes and Digestive and Kidney Diseases (2007)، "Gallstones" (PDF)، Bethesda, Maryland: National Digestive Diseases Information Clearinghouse, معاهد الصحة الوطنية الأمريكية, وزارة الصحة والخدمات البشرية الأمريكية، مؤرشف من الأصل (PDF) في 24 مايو 2013، اطلع عليه بتاريخ 06 نوفمبر 2010.
- Heuman DM, Mihas AA, Allen J (2010)، "Cholelithiasis"، Omaha, Nebraska: مدسكيب (ويبمد)، مؤرشف من الأصل في 3 أبريل 2019، اطلع عليه بتاريخ 06 نوفمبر 2010.
{{استشهاد ويب}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Acalovschi, Monica؛ Blendea, Dan؛ Feier, Cristina؛ Letia, Alfred I.؛ Raitu, Nadia؛ Dumitrascu, Dan L.؛ Veres, Adina (2003)، "Risk factors for symptomatic gallstones in patients with liver cirrhosis: a case-control study"، The American Journal of Gastroenterology، 98 (8): 1856–1860، doi:10.1111/j.1572-0241.2003.07618.x، PMID 12907344.
- Roizen MF and Oz MC, Gut Feelings: Your Digestive System, pp. 175–206 in Roizen and Oz (2005)
- Koppisetti, Sreedevi؛ Jenigiri, Bharat؛ Terron, M. Pilar؛ Tengattini, Sandra؛ Tamura, Hiroshi؛ Flores, Luis J.؛ Tan, Dun-Xian؛ Reiter, Russel J. (2008)، "Reactive Oxygen Species and the Hypomotility of the Gall Bladder as Targets for the Treatment of Gallstones with Melatonin: A Review"، Digestive Diseases and Sciences، 53 (10): 2592–603، doi:10.1007/s10620-007-0195-5، PMID 18338264.
- Should you lose weight fast? - Live Well - NHS Choices نسخة محفوظة 02 أكتوبر 2017 على موقع واي باك مشين.
- Thunell S (2009)، "Prevalence of different types of gallstone in the patients with cholelithiasis at Kathmandu Medical College, Nepal"، PubMed، مؤرشف من الأصل في 20 سبتمبر 2016، اطلع عليه بتاريخ 11 أكتوبر 2015.
- Ortega RM, Fernández-Azuela M, Encinas-Sotillos A, Andrés P, López-Sobaler AM (1997)، "Differences in diet and food habits between patients with gallstones and controls"، Journal of the American College of Nutrition، 16 (1): 88–95، doi:10.1080/07315724.1997.10718655، PMID 9013440، مؤرشف من الأصل في 20 يوليو 2008، اطلع عليه بتاريخ 06 نوفمبر 2010.
{{استشهاد بدورية محكمة}}: صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Misciagna, Giovanni؛ Leoci, Claudio؛ Guerra, Vito؛ Chiloiro, Marisa؛ Elba, Silvana؛ Petruzzi, José؛ Mossa, Ascanio؛ Noviello, Maria R.؛ Coviello, Angelo؛ Minutolo, Marino Capece؛ Mangini, Vito؛ Messa, Caterina؛ Cavallini, Aldo؛ Michele, Giampiero De؛ Giorgio, Italo (1996)، "Epidemiology of cholelithiasis in southern Italy. Part II"، European Journal of Gastroenterology & Hepatology، 8 (6): 585–93، doi:10.1097/00042737-199606000-00017.
- Trotman, Bruce W.؛ Bernstein, Seldon E.؛ Bove, Kevin E.؛ Wirt, Gary D. (1980)، "Studies on the Pathogenesis of Pigment Gallstones in Hemolytic Anemia"، Journal of Clinical Investigation، 65 (6): 1301–8، doi:10.1172/JCI109793، PMC 371467، PMID 7410545.
- Endocrine and Metabolic Disorders: Cutaneous Porphyrias, pp. 63–220 in Beers, Porter and Jones (2006)
- Thunell S (2008)، "Endocrine and Metabolic Disorders: Cutaneous Porphyrias"، Whitehouse Station, New Jersey: Merck Sharp & Dohme Corporation، مؤرشف من الأصل في 12 مارس 2020، اطلع عليه بتاريخ 07 نوفمبر 2010.
- M. A. Cahan, M. A.؛ L. Balduf؛ K. Colton؛ B. Palacioz؛ W. McCartney؛ T. M. Farrell (2006)، "Proton pump inhibitors reduce gallbladder function"، Surgical Endoscopy، 20 (9): 1364–1367، doi:10.1007/s00464-005-0247-x، PMID 16858534، مؤرشف من الأصل في 27 مارس 2020، اطلع عليه بتاريخ أغسطس 2020.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ الوصول=(مساعدة) - Experimental investigation of the flow of bile in patient specific cystic duct models M Al-Atabi, SB Chin… - Journal of biomechanical engineering, 2010
- National Health Service (2010)، "Gallstones — Treatment"، NHS Choices: Health A-Z - Conditions and treatments، London: خدمة الصحة الوطنية (المملكة المتحدة)، مؤرشف من الأصل في 4 أكتوبر 2017، اطلع عليه بتاريخ 06 نوفمبر 2010.
- Jensen (2010)، "Postcholecystectomy syndrome"، Omaha, Nebraska: Medscape (WebMD)، مؤرشف من الأصل في 7 نوفمبر 2017، اطلع عليه بتاريخ 20 يناير 2011.
- Marks, Janet؛ Shuster, Sam؛ Watson, A. J. (1966)، "Small-bowel changes in dermatitis herpetiformis"، The Lancet، 288 (7476): 1280–2، doi:10.1016/S0140-6736(66)91692-8، PMID 4163419.
- Keus, Frederik؛ de Jong, Jeroen؛ Gooszen, H G؛ Laarhoven, C JHM؛ Keus, Frederik (2006)، "Laparoscopic versus open cholecystectomy for patients with symptomatic cholecystolithiasis"، Cochrane Database of Systematic Reviews (4): CD006231، doi:10.1002/14651858.CD006231، PMID 17054285.
- Portincasa, P.؛ Moschetta, A.؛ Petruzzelli, M.؛ Palasciano, G.؛ Di Ciaula, A.؛ Pezzolla, A. (2006)، "Gallstone disease: Symptoms and diagnosis of gallbladder stones."، Best Pract Res Clin Gastroenterol، 20 (6): 1017–29، doi:10.1016/j.bpg.2006.05.005، PMID 17127185.
- "Open or Laparoscopic Common Bile Duct Exploration (Choledocholithotomy)"، The New York Times Health Guide، The New York Times Company، 26 أغسطس 2013، مؤرشف من الأصل في 3 أكتوبر 2017، اطلع عليه بتاريخ 17 أبريل 2014.
- Vivian McAlister, Eric Davenport, and Elizabeth Renouf. "Cholecystectomy Deferral in Patients with Endoscopic Sphincterotomy. Cochrane Database of Systematic Reviews .4 (2007): CD006233. Available at: نسخة محفوظة 06 سبتمبر 2017 على موقع واي باك مشين.
- "Interview with Darren Wise. Transcrip"، Omaha, Nebraska: Medscape (WebMD)، مؤرشف من الأصل في 2 سبتمبر 2013، اطلع عليه بتاريخ 06 نوفمبر 2010.
- بوابة طب
