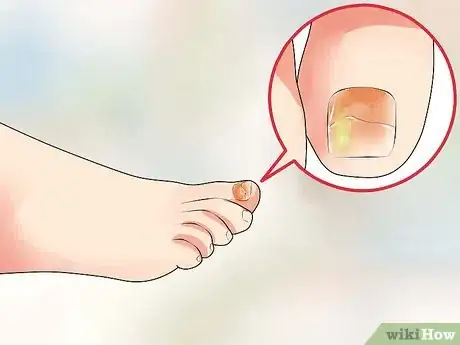Cet article a été coécrit par Mark Co, DPM. Le Dr Mark Co est un podologue qui dirige son cabinet privé à San Francisco, en Californie. Le Dr Co est spécialisé dans le traitement des durillons, des ongles incarnés, des champignons des ongles d'orteils, des verrues, de la fasciite plantaire et d'autres affections douloureuses des pieds. Il propose aussi des orthèses sur mesure pour le traitement et la prévention des problèmes de pieds et de chevilles. Le Dr Co a obtenu un master en administration des affaires (MBA) à l'université de New York et un autre en génie électrique et en informatique à l'université Johns Hopkins. Le Dr Co est également titulaire d'un doctorat en médecine podiatrique (DPM), délivré par la California School of Podiatric Medicine. Il a effectué son internat et son résidanat au Kaiser Permanente Medical Center, à Santa Clara, en Californie. Le Dr Co a été récompensé par Top 3 Podiatrists de San Francisco en 2018, 2019 et 2020. Il est également membre de l’American Podiatric Medical Association (CPMA).
Il y a 12 références citées dans cet article, elles se trouvent au bas de la page.
Cet article a été consulté 36 892 fois.
Le pied d'athlète, aussi appelé tinea pedis, est une infection fongique courante, particulièrement chez les sportifs ou les personnes qui se douchent pieds nus [1] . Une exposition directe aux champignons ou aux moisissures pendant le bain (surtout dans les zones à risque comme les piscines publiques ou les salles de sport) conduit dans la plupart des cas à un pied d'athlète, mais une transpiration excessive des pieds combinée à une mauvaise hygiène constitue également un facteur de risque. Le pied d'athlète affecte en premier la voute plantaire et l'intérieur des orteils, mais peut se répandre à d'autres parties du corps si la maladie n'est pas correctement détectée et soignée.
Étapes
Partie 1
Partie 1 sur 3:Reconnaitre les symptômes courants
-
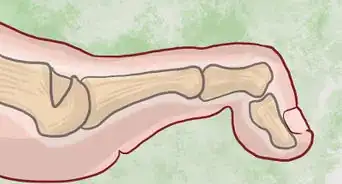
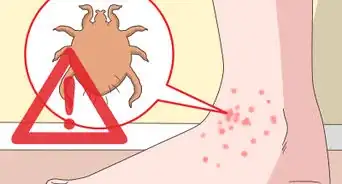
1Regardez entre vos troisième, quatrième et cinquième orteils. Ce sont les zones de votre pied les plus favorables à une infection fongique, à cause de trois facteurs : elles sont souvent négligées au moment du séchage des pieds, les espaces entre les orteils n'évacuent pas très bien la transpiration et l'humidité, elles sont plus soumises au phénomène d'abrasion induit par des chaussures mal adaptées [2] . Si cette partie de votre pied vous gratte et que vous y remarquez des rougeurs, vous avez peut-être une infection fongique.
- Voici les signes et les symptômes primaires d'un pied d'athlète : une éruption écailleuse et irritante qui génère des picotements ou des sensations de brulure.
- Dans les cas les plus avancés, une inflammation survient entre les orteils et la peau pèle. On parle de macération.
- Le pied d'athlète est contagieux, il se propage facilement via des planchers, des serviettes, des chaussettes ou des savates contaminées.
-
2Recherchez la présence d'impuretés et de sècheresse sous votre pied et sur ses côtés. Lorsque le pied d'athlète s'aggrave, il se propage sous la plante du pied ou il assèche et amène des impuretés sur la peau [3] . Au toucher, vous ressentez que le pied est rugueux, il est probablement irrité et vous démange. La zone est petite au départ, mais elle grossit en prenant une bordure irrégulière.
- Il existe trois catégories principales de tinea pedis : le type mocassin (qui concerne la voute plantaire), le type interdigital (la peau entre les orteils est blanche et ramollie) et le type vésiculaire (formation de cloques) [4] .
- Le pied d'athlète est aussi qualifié de « jungle pourrie » par les membres de l'armée en poste dans les climats tropicaux.
-
3Soyez attentif à des sensations de démangeaisons ou de brulures. Une douleur au pied, en particulier lorsqu'il s'agit d'une douleur musculaire ou d'une crampe, résulte souvent de l'utilisation de chaussures mal adaptées, mais une douleur cuisante accompagnée de démangeaisons importantes et continues pourrait correspondre au pied d'athlète. Les champignons causent des brulures et des démangeaisons parce qu'ils pénètrent dans les tissus du pied et les zones superficielles. Les terminaisons nerveuses deviennent ainsi irritées, ce qui provoque des démangeaisons et des douleurs cuisantes.
- Les démangeaisons sont généralement les plus intenses au moment où vous retirez vos chaussures et vos chaussettes [5] .
- Le champignon à l'origine du pied d'athlète est le même qui entraine la dermatomycose et l'exéma marginé.
-
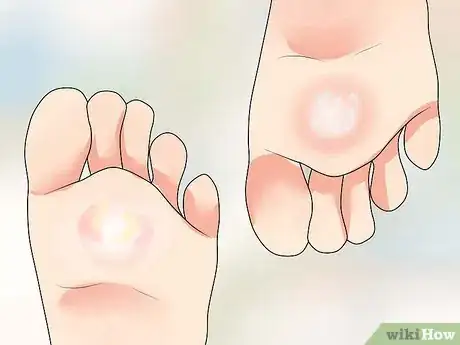
4Sachez reconnaitre les différents types d'ampoules. Une ampoule peut être générée par une randonnée ou une séance de course à pied, particulièrement si vos chaussures ne sont pas bien adaptées. Toutefois, les ampoules du pied d'athlète sont différentes : elles suintent de pus et d'autres fluides et forment des croutes [6] . Les ampoules se forment souvent sur les zones où la peau est plus épaisse, ce qui augmente le risque d'infection bactérienne.
- Après l'éruption d'ampoules fongiques, des lésions rouges aux bordures écailleuses apparaissent à l'extérieur, laissant une zone nette au centre. Il s'agit d'une apparence classique de dermatomycose sur la peau.
- Votre risque d'avoir un pied d'athlète est plus élevé si vous êtes un homme, que vous portez souvent des chaussettes humides ou des chaussures serrées, que vous marchez pieds nus dans des zones publiques ou que votre système immunitaire est affaibli [7] .
-
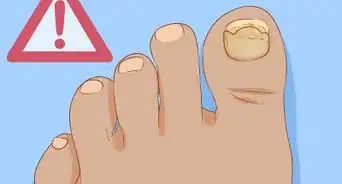
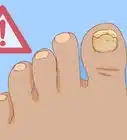
5Soyez attentif à des changements sur les ongles de vos orteils. Les champignons du pied d'athlète se répandent souvent aux ongles des orteils. Ceux-ci se décolorent, s'épaississent et deviennent même friables [8] . Dans le cas d'un stade avancé de l'infection (chronique), les ongles deviennent cassants et sont même susceptibles de tomber. On parle d'onycholyse.
- Les champignons sur les ongles sont difficiles à éradiquer, car ils pénètrent profondément dans les tissus.
- Une douleur cuisante au pied ainsi qu'une modification des ongles se retrouve fréquemment dans le cas d'un diabète. Vérifiez que votre glycémie est normale.
Publicité
Partie 2
Partie 2 sur 3:Confirmer un pied d'athlète
-
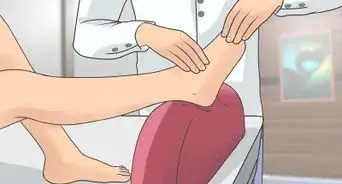
1Consultez votre médecin traitant. Vous ne devriez pas jouer aux devinettes pour diagnostiquer vous-même votre affection du pied et vous devriez donc prendre rendez-vous avec votre médecin pour lui faire part de vos observations et de vos suspicions. Dans certains cas, votre médecin pourrait diagnostiquer l'infection fongique en examinant simplement vos pieds. Cependant, pour confirmer le diagnostic (et vérifier la présence d'autres maladies), il devra prélever un échantillon de peau, ajouter quelques gouttes d'hydroxyde de potassium (KOH) et l'examiner au microscope. Le KOH dissout la peau, mais laisse le champignon naissant intact et donc facile à voir.
- Votre médecin pourrait également visualiser votre pied à la lumière noire d'une lampe de Wood, qui permet de mettre en évidence la présence d'infections fongiques [9] .
- Votre médecin pourrait aussi réaliser une coloration de Gram pour voir s'il y a une infection bactérienne sous-jacente [10] .
- Votre médecin pourrait aussi réaliser une analyse sanguine en vue de mettre à jour un éventuel diabète ou d'autres types d'infections (virales ou bactériennes).
-
2Faites vous recommander un spécialiste médical. Les spécialistes des problèmes de peau sont les dermatologues. Un dermatologue a probablement beaucoup plus d'expérience que votre médecin traitant en ce qui concerne les problèmes de peau tels que les infections, les éruptions cutanées et autres maux. Il sera plus à même de réaliser une biopsie cutanée et une préparation de KOH pour l'examiner au microscope, c'est pourquoi le diagnostic sera disponible en quelques minutes au lieu de quelques heures ou quelques jours [11] .
- S'il n'y a aucune trace de champignon, le dermatologue doit considérer d'autres maladies de peau qui entrainent des effets similaires, comme le psoriasis, la dermatite de contact, l'exéma, les infections bactériennes, la goutte et l'insuffisance veineuse.
- On peut reconnaitre le psoriasis grâce à ses squames de couleur blanc argenté caractéristiques que l'on trouve dans les plis des articulations.
-
3Consultez un podologue. Un podologue est un spécialiste du pied qui sera également capable de confirmer un pied d'athlète et d'apporter un traitement. Le podologue pourra également vous communiquer des informations précieuses sur le type de chaussures et de chaussettes que vous devriez porter pour empêcher la réapparition des infections fongiques.
- Les matières de chaussures occlusives comme le vinyle, le caoutchouc et le plastique ne permettent pas une ventilation suffisante. Le pied reste chaud et humide, ce qui favorise énormément la prolifération des champignons [12] . Choisissez plutôt des chaussures avec des semelles intérieures en cuir.
- Utilisez des chaussettes en coton qui absorbent l'humidité de vos pieds. Évitez de porter des chaussettes en nylon ou autre matière synthétique.
- Changez tous les jours de chaussettes. Lavez-les à l'eau chaude avec du bicarbonate de soude pour tuer les éventuels champignons.
Publicité
Partie 3
Partie 3 sur 3:Lutter contre le pied d'athlète
-
1Utilisez une préparation antifongique en vente libre. Les poudres, les crèmes et les pommades antifongiques en vente libre vous aideront à vous débarrasser de votre pied d'athlète. Les azoles, l'allylamine, le ciclopirox, le tolnaftate et l'amorolfine sont des médicaments topiques efficaces contre le tinea pedis [13] . Continuez à utiliser le traitement pendant 2 semaines après la disparition de l'infection afin d'éviter qu'elle ne réapparaisse, car il pourrait encore y avoir des pores affectés enfouis dans la peau.
- Utilisez la poudre pour désinfecter vos chaussures et gardez les crèmes et les pommades pour les appliquer sur vos pieds tôt le matin et le soir avant de vous coucher.
- Les produits chimiques fongiques et fongistatiques utilisés pour soigner le pied d'athlète ne suffisent pas forcément pour tuer les champignons présents dans les couches plus profondes de la peau, ce qui explique pourquoi ils ne sont pas toujours efficaces [14] .
-
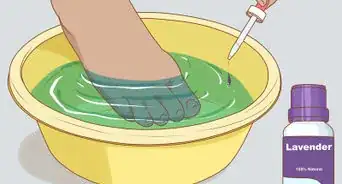
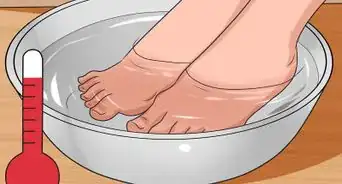
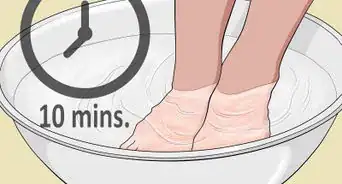
2Essayez certains remèdes maison. Au lieu d'acheter des crèmes à la pharmacie, regardez dans vos placards et prenez du vinaigre blanc (de l'acide acétique). Le vinaigre dilué (avec 75 % d'eau) est suffisamment puissant pour inhiber la croissance des champignons. Trempez vos pieds dans du vinaigre dilué pendant 10 à 15 minutes, 2 fois par jour, jusqu'à ce que les démangeaisons et la sècheresse disparaissent.
- Vous pourriez aussi tremper vos pieds dans une solution asséchante d'acétate d'aluminium (solution de Burow ou de Domeboro).
- L'eau de Javel peut également s'avérer efficace pour tuer les champignons et la plupart des autres pathogènes, mais elle pourrait irriter temporairement votre peau et les terminaisons nerveuses. De plus, il ne faut pas l'inhaler directement, car elle est susceptible d'induire des vertiges, des maux de tête et de la confusion.
- Envisagez d'utiliser une solution de sels d'aluminium, comme la solution de chlorure d'aluminium à 10 % ou l'acétate d'aluminium. Ces solutions sont antitranspirantes et bloquent les glandes sudorales. Le ratio habituel consiste à mélanger une portion de solution avec 20 portions d'eau (à moins que votre médecin ne vous recommande autre chose). Cette solution devrait être appliquée sur vos pieds toute la nuit.
-
3Faites vous prescrire un médicament antifongique. Les cas les plus avancés de pied d'athlète pourraient nécessiter la prise d'un antifongique oral (sous forme de comprimés) comme la terbinafine (Sopranox) ou le fluconazole (Diflucan) [15] . Les médications orales puissantes sont réservées aux personnes qui ne réagissent pas à l'application de poudres, de crèmes, de vaporisateurs ou de pommades. La prise des comprimés peut durer jusqu'à un mois.
- Vous devrez peut-être réaliser des analyses sanguines avant de prendre ces médicaments afin d'être certain que votre foie pourra les tolérer.
- Dans le cas de champignons sur les ongles, le traitement sera peut-être plus intensif et nécessitera une prise plus longue de médicaments par voie orale (3 à 4 mois).
- La prise de 50 mg de fluconazole par jour pendant 4-6 semaines devrait permettre de se débarrasser de la plupart des infections fongiques.
- La prise quotidienne de 100 mg d'itraconazole pendant 2 semaines pourrait être une meilleure alternative.
Publicité
Conseils
- Les champignons attaquent généralement les pieds parce que les chaussures créent un environnement chaud, sombre et humide qui favorise leur croissance.
- Placez une poudre ou un vaporisateur antifongique dans vos chaussures minimum une fois par semaine en vue de réduire la probabilité de contracter une infection chronique.
- Évitez de marcher pieds nus. Utilisez des sandales ou des savates pour vous promener dans les endroits publics comme les piscines ou les salles de sport.
- Pour éviter que l'infection ne se propage à vos mains et à d'autres parties de votre corps, appliquez vos crèmes et vos pommades en utilisant un coton-tige ou un outil similaire.
Avertissements
- Le pied d'athlète est contagieux. Évitez de toucher d'autres personnes avec les parties de votre corps qui présentent des symptômes.
- Si votre pied est mou ou chaud au toucher, avec des filets rouges (particulièrement si vous avez de la fièvre), consultez immédiatement un médecin, car vous avez probablement une infection bactérienne.
wikiHow s'efforce de proposer du contenu aussi précis que possible, mais ne peut en aucun cas être responsable du résultat de l'application (liste non exhaustive) des traitement, des techniques, des médicaments des dosages et/ou méthodes proposées dans ce document. L'utilisateur en assume la pleine responsabilité.
Si les symptômes persistent plus de quelques jours, allez voir un professionnel de la santé. Lui seul est apte à vous fournir un avis médical, quelle que soit votre condition. S'il s'agit d'un jeune enfant, consultez un pédiatre sans attendre.
Le numéro des urgences médicales européen est le : 112
Vous retrouverez les autres numéros des urgences médicales pour de nombreux pays en cliquant ici.
Le numéro des urgences médicales européen est le : 112
Vous retrouverez les autres numéros des urgences médicales pour de nombreux pays en cliquant ici.
Références
- ↑ http://www.passeportsante.net/fr/Maux/Problemes/Fiche.aspx?doc=pied_athlete_pm
- ↑ http://www.passeportsante.net/fr/Maux/Problemes/Fiche.aspx?doc=pied-athlete-pm-personnes-a-risque
- ↑ http://www.passeportsante.net/fr/Maux/Problemes/Fiche.aspx?doc=pied-athlete-pm-symptomes-du-pied-d-athlete
- ↑ http://www.pharmacieboissier.com/pages/dossiers/mycoses-des-pieds.html
- ↑ http://www.e-sante.fr/maladie-pied-athlete/actualite/1149
- ↑ http://santecheznous.com/condition_info_details.asp?disease_id=13
- ↑ http://www.passeportsante.net/fr/Maux/Problemes/Fiche.aspx?doc=pied-athlete-pm-personnes-a-risque
- ↑ http://www.pharmacie.be/ma-sante/prevenir-et-traiter-le-pied-dathlete
- ↑ http://www.news-medical.net/health/Diagnosis-of-Athletee28099s-foot-%28French%29.aspx
- ↑ https://www.niaid.nih.gov/topics/antimicrobialresistance/examples/gramnegative/Pages/default.aspx
- ↑ http://www.doctissimo.fr/html/dossiers/mycoses/articles/9254-pied-athlete.htm
- ↑ http://www.pharmacie.be/ma-sante/prevenir-et-traiter-le-pied-dathlete
- ↑ http://www.passeportsante.net/fr/Maux/Problemes/Fiche.aspx?doc=pied-athlete-pm-traitements-medicaux-du-pied-d-athlete
- ↑ http://www.apma.org/Learn/FootHealth.cfm?ItemNumber=978
- ↑ http://www.passeportsante.net/fr/Maux/Problemes/Fiche.aspx?doc=pied-athlete-pm-traitements-medicaux-du-pied-d-athlete